单侧慢性膝痛患者步态特征及其与JOA评分间的相关性分析
丁呈彪,刘 奕,冯小军,王原莉,张海洋,刘龙康,王 华,周 云
慢性膝关节疼痛简称慢性膝痛,是一种在临床工作中十分常见的疾病,美国《门诊医学手册》将超过6周的膝痛定义为慢性膝痛[1]。2018年美国放射影像学会(American College of Radiology,ACR)指出慢性膝痛最主要的病因是膝骨性关节炎,半月板损伤、滑膜炎、髌下脂肪垫损害等疾病也是导致慢性膝痛的重要原因[2]。因其是一种复杂的、多元化疾病,到目前仍没有普遍共识的“黄金标准”来识别慢性膝痛,故在诊断与疗效分析上缺乏规范的、有效的、客观的数据对其进行评价。
膝关节作为下肢运动与负重支持力学系统中的主要关节,一旦受累,可以累及髋关节、踝关节甚至脊柱的功能和稳定,导致异常步态的产生,临床中,单侧膝痛患者常因疼痛引起的活动受限而就诊。步态分析可以针对下肢的运动和受力情况进行动态的量化分析,并可以捕捉单侧慢性膝痛患者细微的步态变化。膝关节日本骨科学会(Japanese Orthopedic Association,JOA)评分因其观察指标包括疼痛与行走、上下楼,关节屈曲活动度、肿胀,而更加贴近慢性膝痛患者实际情况而被笔者研究采用以评价患者膝关节功能状态。
笔者通过慢性膝痛患者步态分析的定量数据采集及JOA评分的半定量量表评定,寻找两者之间的关联,筛选出与JOA评分相关性相对较高的指标,以期为慢性膝痛的临床评估和诊断提供规范化数据。
1 资料与方法
1.1 临床资料
选择2018年5月至2021年7月于安徽医科大学第二附属医院康复运动医学科住院治疗的20例单侧慢性膝痛患者(研究组),其中男性7例,女性13例;年龄33~81岁,平均年龄53.55岁(标准差11.84岁);身高151~178 cm,平均身高162.45 cm(标准差7.69 cm);体质量52~82 kg,平均体质量62.50 kg(标准差7.30 kg)。选择20例年龄相匹配的健康人作为对照组,其中男性9例,女性11例;年龄31~76岁,平均年龄52.15岁(标准差12.58岁);身高154~182 cm,平均身高164.65 cm(标准差7.75 cm);体质量50~77 kg,平均体质量63.45 kg(标准差6.56 kg)。两组身高、体质量、年龄等基本情况比较,差异无统计学意义(t=-0.901、-0.433、0.362,P>0.05)。
选择标准:①单侧膝关节疼痛病程超过6周,不伴有对侧膝关节疼痛;②病程期间未行手术干预及局部封闭等治疗者;③诊断符合活动性相关膝痛的临床疾病,包括膝骨性关节炎、膝关节滑膜炎、半月板损伤、膝关节十字韧带扭伤。
排除标准:①病程小于6周的膝关节疼痛患者;②合并有髋关节、踝关节等其他骨骼肌肉疾病可以影响步态,如髋关节滑膜炎、踝关节滑膜炎、腰椎间盘突出、脑卒中者;③认知理解能力障碍不能配合检测者;④关节畸形,无法独立行走,需要借助辅具行走者。
1.2 方法
1.2.1 JOA评分量表
采用JOA评分量表来评估慢性膝痛患者的膝关节功能。评分包括4项基本内容,即:疼痛与步行30分;疼痛与上下楼25分;关节屈曲角度及强直35分;膝关节肿胀10分。共计100分。得分越高说明膝关节功能越好[3]。患者入院后,在进行步态分析之前即由1名有经验评估者对其进行JOA量表评定。
1.2.2 步态分析
1.2.2.1 实验设备Tecno Body Walker-view(Bergamo,Italia)数字化跑台对研究组和对照组进行步态分析数据采集,Tecno Body Walker-view系统由47英寸液晶显示屏、三维(three dimensional,3D)照相机、红外线定位仪、触摸式控制台及长160 cm、宽51 cm的跑步机组成。由Tecno Body Medical Fitness Software对采集的数据进行分析。
1.2.2.2 测试环境及患者准备 所有患者均在光线充足和安静的房间进行测试。在接受测试前保持安静自然放松状态10 min;测试前,测试人员详细告知患者测试过程中的要求及注意事项。
1.2.2.3 测试方法及检测指标 测试开始后,患者在初始速度0 km/h的跑道上行走,测试者逐渐加速至患者认可的自然、安全的步速,以此步速继续在跑台上行走,实时记录适宜步速1 min的步态数据(不包括加速、减速阶段),结果取3次测量值的平均值。
空间参数指标:①步速,单位时间内的行走距离;②步长,左右足跟先后着地时的纵向直线距离;③触地时长,一侧足跟首次着地时开始至同侧足尖离地的时间。
运动学参数指标:①躯干前屈-后伸及左-右侧弯活动度,即躯干在矢状面及冠状面的活动范围;②峰值屈髋角度,在一个步行周期内,在矢状面内,大腿相对于骨盆向前和向后的最大运动范围;③峰值屈膝角度,在一个步行周期内,在矢状面内,小腿相较于大腿向前和向后的最大运动范围。
1.3 统计学方法
使用SPSS 17统计软件进行数据分析。计量资料以均数±标准差表示。研究组与对照组数据差异比较采用独立样本t检验。研究组内患侧与健侧比较采用配对样本t检验。采用Pearson相关法对步态分析参数与JOA评分进行相关性分析。P<0.05为差异有统计学意义,P<0.01为差异有显著统计学意义。
2 结果
2.1 两组步态空间参数比较
研究组患侧步长、患侧触地时长较健侧明显减小,差异有显著统计学意义[(33.60±3.05)cmvs(40.10±2.67)cm、(0.83±0.05)svs(0.93±0.04)s。t=-7.754、-6.336,P<0.01]。研究组步速较对照组减少,差异有显著统计学意义(P<0.01)。研究组步长较对照组明显减少,差异有显著统计学意义(P<0.01)。研究组触地时长较对照组增加,差异有显著统计学意义(P<0.01)。见表1。

表1 两组步态空间参数比较Tab.1 Comparison of spatial parameters between 2 groups
2.2 两组步态运动学参数比较
研究组患侧峰值屈髋角度较健侧减少,差异有统计学意义[(21.45±2.13)°vs(22.84±1.53)°。t=-2.753,P<0.05];研究组患侧峰值屈膝角度较健侧明显减少,差异有显著统计学意义[(31.29±3.95)°vs(40.72±4.20)°。t=-6.748,P<0.01]。研究组躯干屈伸活动度较对照组增加,差异有显著统计学意义(P<0.01)。研究组躯干侧弯活动度较对照组增加,但差异无统计学意义(P=0.146)。研究组峰值屈髋角度、峰值屈膝角度较对照组减小,差异有显著统计学意义(P<0.01)。见表2。

表2 两组运动学参数比较Tab.2 Comparison of kinematic parameters between 2 groups
2.3 步态分析指标与JOA评分间的相关性分析
20例患者JOA评分为(66.50±11.01)分,统计学分析显示,JOA评分数据符合正态分布。JOA评分与患者步速、患侧步长、患侧触地时长、患侧峰值屈膝角度呈正相关性,与躯干屈伸活动度呈负相关性。但JOA评分与患者躯干侧弯活动度及患侧峰值屈髋角度无相关性。见表3。
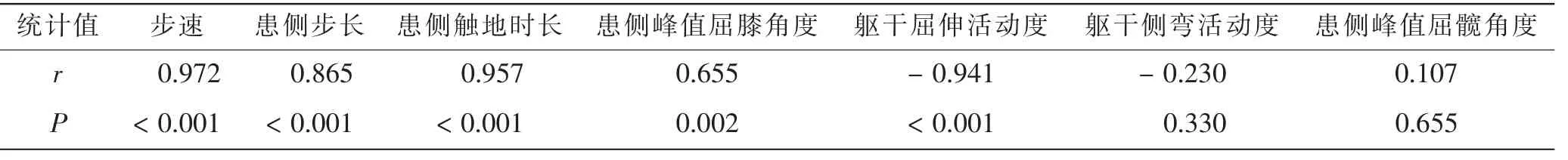
表3 患者步态参数与JOA评分间的相关性分析Tab.3 Correlation analysis between gait parameters and JOA score
3 讨论
慢性膝关节疼痛是临床中常见的一类疾病,多数患者以单侧膝痛为主,根据疼痛所在的范围,慢性膝痛主要包括以膝关节弥漫性疼痛为特点的骨性关节炎,也包括髌骨关节损伤、髌前滑囊炎等前膝痛疾病,涵盖了膝关节内侧疼痛、外侧疼痛、后膝疼痛等多种膝关节疾病[4]。正是因其发病机制多样复杂,目前在临床中缺乏针对慢性膝痛有效的定量分析及半定量分析手段。而随着病情的发展,慢性膝痛可能给膝关节带来不可逆转的伤害,甚至影响到健侧膝关节和其他与步行相关的肌肉骨骼系统[5]。所以对慢性膝痛的全面认识,有助于临床医生及时干预、并减少其所带来的并发症。
在临床工作中,发现绝大多数慢性膝痛患者在发病早期仅仅出现膝关节轻微疼痛的不适症状,由于并不影响日常行走功能或就诊后不需要进行关节制动或者手术治疗,或者经过休息后膝痛症状能够得到缓解而没有引起重视。在病程中,单侧膝痛患者通常为了避免行走或者运动过程中负重所带来的疼痛感,会通过对步行状态的微调整,包括降低步行速度、步行频率及疼痛侧的支撑相时间来减轻关节负担,这与骨性关节炎患者特征性的“逃逸步态”接近[6]。但人体的行走运动是髋、膝、踝,包括脊柱的联动运动,这种步态虽然在短时间能够减轻症状,但通过其他运动关节进行运动补偿,久而久之,包括健侧膝关节在内的其他关节也可能会出现病理变化。
步态分析是对人体行走时的肢体和关节活动进行运动学分析,提供一系列时间、几何、力学等参数值和曲线,为单侧慢性膝痛的疾病严重程度评估、治疗效果评估、预后评估提供了客观的评价依据[7]。
笔者通过Tecno Body Walker-view步态分析系统对单侧慢性膝痛患者的步态特征进行了研究。步速、步长和触地时长作为空间参数的指标,能够反映步行的能力。在笔者研究中,患者步速、步长较健康人相比可以观察到有明显减低,患侧的触地时长较健侧相比是减低的,但较健康人相比是显著增加。这些改变说明了患者行走时减慢了步行速度,增加了站立相时间,这是对膝关节的一种自我保护机制,可以减少患侧关节内压力和冲击损伤[8]。患侧膝关节由于疼痛及核心肌群肌力下降导致患侧触地时长较健侧缩短,而这加剧了行走过程中重心向健侧的转移。
在人体步行过程中,下肢的各个关节、包括脊柱,可以看做为一个动作链,所以运动学参数可以很好地反映膝关节的运动改变对其他关节的影响,并能有助于解释异常步态导致的原因。在笔者研究中,单侧膝痛患者脊柱在矢状位的运动范围较健康人显著增加,冠状位的运动范围则无差异,患侧峰值屈髋、屈膝角度较对侧和健康人均有明显下降。患者主动减少屈膝范围的重要原因是为了避免负重而增加疼痛感。有学者报道除了减少屈膝,患者甚至会采取轻微的膝关节过伸来减少关节面压力[9]。躯干屈伸范围的显著增加意味着脊柱成为代偿步态驱动的潜在动力,一方面可以依靠脊柱迅速向前转移,可以让健侧的摆动后期时间缩短,以便迅速进入支撑期缓解患侧膝痛;另一方面,这种方式驱动了腰背部竖脊肌肌力增加,以维持步态的稳定性,这与Harato K等[10]所研究膝屈曲挛缩步态导致的膝-脊综合征相似。患者峰值屈髋角度的减少原因考虑与步速的下降和峰值屈膝角度的减小有直接联系,而另一面屈髋肌群的肌力下降而不足以纠正脊柱平衡破坏也是原因之一,但髋关节处于下肢运动链的近端,故相较于膝关节,峰值屈髋角度值受到的影响更小[11]。
由于步态分析系统可以获取的参数众多,但很难对这些数据进行一一解释,从机械力学的结果到生物力学的结果再向临床结果转化,必须选择恰如其分体现主要矛盾的指标。目前,针对膝关节功能评定的半定量量表较多,包括JOA评分、西大略湖和麦克马斯特大学(Western Ontario McMaster Universities,WOMAC)骨性关节炎指数评分、美国纽约特种外科医院(Hospital for Special Surgery,HSS)膝关节评分、Lyshlom膝关节功能评分等,这些评分都试图全面对膝关节的状况做出一个客观的评估,因为评估的角度和出发点不同,并不是所有的标准都适合于慢性膝痛的评估[12]。在实际临床工作中,大部分慢性膝痛患者是因为疼痛作为第一主诉前来就诊,疼痛除了导致的身体痛苦之外,还影响到行走距离、上下楼、登山、下坡等日常生活,所以膝关节JOA评分更贴近于实际临床工作,而且由于JOA评分简单,容易操作,笔者认为JOA评分是判断慢性膝痛患者膝关节功能的一个重要参考指标。在笔者研究中,步速、患侧步长、患侧触地时长、患侧峰值屈膝角度与JOA评分呈正相关,躯干屈伸活动度与JOA评分呈负相关,躯干侧弯活动度及患侧峰值屈髋角度与JOA评分无明显相关性,表明步态分析所捕捉到的单侧膝痛患者的细微步态变化与膝关节功能具有一定的联系,这对于在今后的临床工作中对疾病的严重程度的判断有所帮助。此外,重视重点参数的变化,可以更好地在疾病尚未达到严重程度的时候做出诊断,也为临床治疗后的疗效判断指标提供参考依据。

