眼眶减压联合斜视手术治疗甲状腺相关眼病的疗效分析
徐文芹,马 瑞,李月月,胡至察,张国禄,吴 畏,徐 潇,胡 健,杨新吉
解放军总医院第三医学中心 眼科医学部 眼眶病外科,北京 100853
甲状腺相关性眼眶病(thyroid-associated ophthalmopathy,TAO)是一种与自身免疫异常相关的眼眶组织病变,其病理特征包括球后组织的炎症、脂肪组织增生和眼外肌中糖胺聚糖的积累,其中眼外肌中的炎性反应和糖胺聚糖的聚集引起肌肉的水肿和纤维化[1]。TAO临床表现多样,主要包括眼球突出、眼睑退缩、复视、暴露性角膜病变和视力损害。不同患者的临床表现差异性较大,且同一患者两只眼的症状亦可能存在差异[2]。TAO的治疗是一个难题,欧洲Graves眼病专家组(European Group on GO,EUGOGO)于2021年根据相关循证医学证据更新了2016版TAO治疗指南,认为药物是TAO的一线治疗方式,待疾病进入稳定期后可考虑行手术治疗[3]。1986年Shorr提出了TAO患者手术治疗的分期方法:1)眼眶减压术;2)眼外肌手术;3)眼睑手术。这种方法在多年的临床应用中已成为共识[4]。首先进行眼眶减压是因为有多项临床研究发现减压术后有部分患者出现了新的复视,提示眼眶减压术本身会导致眼球移位,影响斜视测量和眼睑定位,导致斜视度数测定不准确[5-6]。近年来随着眼眶减压手术方式的改进,部分学者认为可以同时行眼眶减压和斜视矫正或眼睑矫正手术,并进行了小范围的临床研究,获得了一定的成果[7-9]。与分期手术相比,眼眶减压手术联合斜视手术在不影响结果的情况下手术次数减少、患者术后恢复期缩短,能够较早获得满意的外观和视觉效果。但目前国内外开展此种手术方式例数较少,具体治疗效果尚不确切。本研究评估眼眶减压手术联合斜视手术治疗TAO的临床可行性。
资料与方法
1研究对象 选取2021年1月- 2022年1月在解放军总医院第三医学中心眼科医学部眼眶病外科因TAO及限制性斜视行均衡眼眶减压手术联合斜视矫正的手术病例。纳入标准及手术适应证如下:临床确诊为甲状腺相关眼眶病;眼球突出度>20 mm;与眼外肌肥大相关的限制性斜视和复视症状;在药物控制后甲状腺功能正常,并定期随访超过6个月;活动期TAO患者(CAS评分≥3分),通过规范化激素冲击治疗后效果不佳且视力持续下降。排除标准:曾行眼眶减压或斜视矫正手术。本研究为回顾性研究,符合《赫尔辛基宣言》,所有患者均签署知情同意书。
2手术方法 首先进行眼眶减压,手术方式为内外均衡的三壁减压方式,减压手术完成后进行斜视矫正手术。斜视矫正方式:剪开对应的需行直肌手术处的穹窿部结膜,分离眼球筋膜,暴露相应的直肌止点,充分松解直肌与球壁粘连,6-0可吸收缝线在肌肉止点处缝合固定肌肉,剪断相应直肌止点,根据术中眼球斜视程度设计直肌手术的后退量,达到33 cm光源照射映光电位于瞳孔中央的目的,眼位正最大直肌后退量为10 mm,垂直斜视者若水平方向存在较小度数斜视,可对直肌止点进行内移或外移。一次手术最多行2条直肌后退手术。
3手术疗效评估 术后≥3个月复查时进行评估,结果分为手术成功和失败。手术成功:不使用棱镜下注视和阅读时没有复视,以及使用15度及以下度数棱镜时注视及阅读没有复视;手术失败:注视或阅读时持续性复视症状,棱镜无法矫正或无法适应棱镜使用,或术后3个月需要再次手术治疗。另评估术前术后眼球突出度(Hertel眼突计测量结果)及斜视情况。
4统计学方法 应用SPSS25.0软件对数据进行分析处理。计量资料以x¯ ±s或Md(IQR)表示,比较采用t检验或秩和检验,计数资料以例数(百分比)表示,组间比较采用χ2检验或Fisher精确检验,P<0.05为差异有统计学意义。
结 果
1研究对象一般情况 本研究共纳入17例患者20眼,其中男性13例(76.47%),女性4例(23.53%),平均年龄(50.00 ± 8.35)岁,中位病程为12(IQR:8,24)个月。见表1。
2术前术后视力及眼球突出度变化 术前视力正常(视力≥0.8,即LogMAR视力≤0.1)11眼,术前视力受损9眼,减压术后视力提高8眼,视力未改善1眼,术前、术后视力差异有统计学意义(0.22 ± 0.06vs0.52 ± 0.09,P=0.031)。术前眼球突出度为(22.4 ± 1.88) mm,术后 3个月眼球突出度为(17.75 ± 1.86) mm,术后眼球突出度较术前平均降低(4.65 ± 1.87) mm(P<0.001)。上述结果提示眼眶减压手术效果较好(表2)。
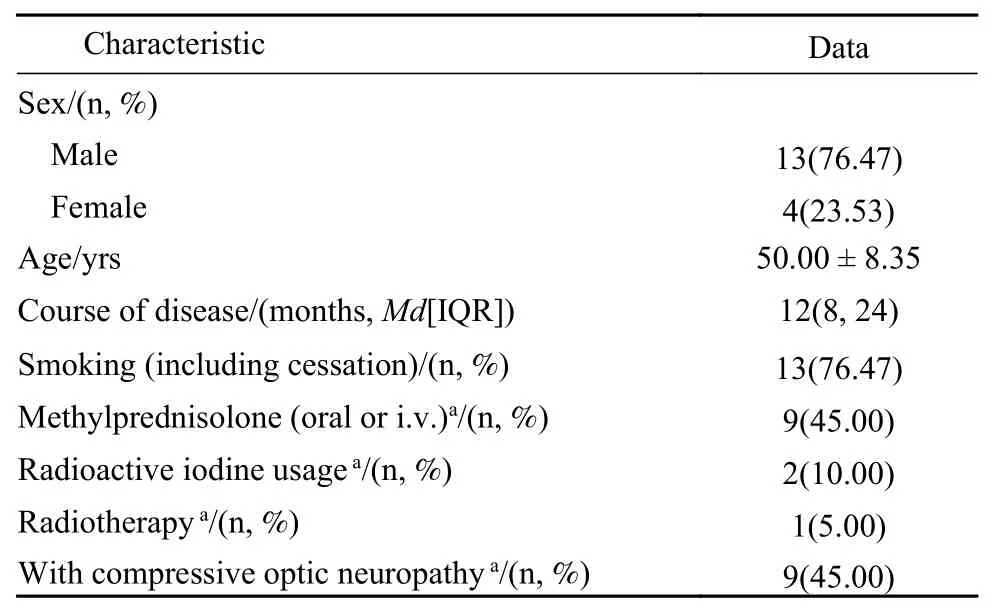
表 1 患者一般及临床资料(n=17)Tab. 1 Demographic characteristics of the patients in the study (n=17)

表 2 手术疗效分析Tab. 2 Analysis of surgery results
3斜视手术疗效 17眼术后无明显复视症状,手术成功率为85%。单纯水平斜视(垂直斜视度数低于10度)2眼,其中内斜视1眼,外斜视1眼,手术效果均较好。单纯垂直斜视(水平斜视度数低于10度)5眼,其中下斜视3眼,上斜视2眼,手术效果均较好。复合型斜视共13眼,其中10眼手术效果良好。双眼均存在限制性斜视患者3例6眼,手术成功3眼。
手术失败的3眼(手术失败率15%)患者年龄较小,分别为31岁(2眼)及47岁,低于手术成功者平均年龄[(36.33 ± 5.33)岁vs(50.88 ± 2.44)岁,P=0.034],3眼均存在不同程度压迫性视神经病变。分析手术失败眼与手术成功眼的相关因素,发现术前双眼眼球突出度差异小[1 mmvs(3.94 ±0.50) mm,P=0.020]、术眼眼突度与术前相比变化小[(2.33 ± 0.33) mmvs(4.53 ± 0.33) mm,P=0.015]以及双眼均存在限制性斜视与手术失败相关。手术失败的3眼均为复合型斜视,其中31岁患者2眼均于联合术后6个月进行了二次斜视矫正手术治疗(病例2);47岁患者联合术后左眼眼位正,右眼存在限制性内斜视,于初次术后6个月进行了右眼的二次斜视矫正手术。术后效果均良好。
4典型病例 病例1:患者女性,56岁。患者于2020年10月诊断为甲状腺功能亢进症,口服甲巯咪唑治疗,甲状腺功能稳定,于2021年6月出现双眼视物重影。术前右眼球突出(Hertel眼突计测量20 mm),右眼限制性下斜视,上转受限。于2021年11月对该患者进行右眼眶减压联合斜视手术治疗,术中行右眼下直肌止点后退术。术后右眼眼球突出度13 mm,右眼眼位正,上转轻度受限,较术前改善,注视和阅读时无复视症状,手术成功。术前眼眶CT可见右眼下直肌明显增粗,术前术后对比可见右眼眶内侧及外侧眶壁减压效果确切。见图1。
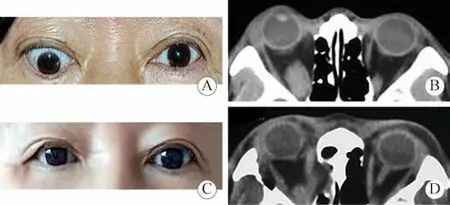
图 1 病例1术前术后外观照及CT影像A和C:术前术后外观照,术前右眼球突出,右眼下转位,术中行右眼下直肌止点后退术,术后右眼眼位正;B和D:术前术后眼眶CT结果,可见右眼眶减压效果确切Fig.1 Facial photos and CT images of patient #1 A and C: Facial photos before and after surgery, the right eye was hypotropia with proptosis, which underwent recession of inferior rectus combined with balanced orbital decompression surgery. The right eye was in normal position after surgery, suggesting the strabismus correction surgery was in success. B and D: CT images before and after surgery, results showed a definite decompression effect on the right eye
病例2:患者男性,31岁。患者于2020年6月诊断甲状腺功能亢进症,口服甲巯咪唑治疗,甲状腺功能稳定,于2021年2月出现双眼红肿伴视物重影,既往吸烟史10余年,未完全戒烟。患者术前双眼球突出,右眼球突出度23 mm,左眼球突出度22 mm,术前视力右眼0.25,左眼0.4,提示双眼均存在压迫性视神经病变,患者双眼均为限制性内上斜视,各方向运动均受限。于2021年8月行手术治疗,联合手术中行右眼行上直肌止点后退,内直肌止点后退术,左眼行上直肌止点后退及外移术。术后右眼球突出度21 mm,左眼球突出度20 mm,术后视力双眼均改善(右眼0.4,左眼1.0),术后双眼均为轻度下转位,提示手术过矫。6个月后双眼均再次行二次斜视矫正手术治疗,术后注视和阅读时没有复视,但眼球各方向转动仍受限。术前眼眶CT可见患者术前双眼眼外肌均明显增粗。见图2。
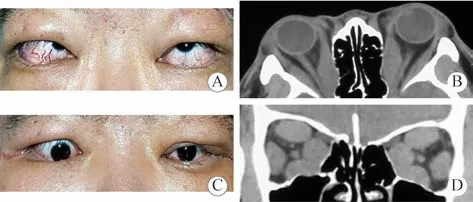
图 2 病例2患者术前术后外观照及CT影像A和C:术前术后外观照,患者双眼均为内上斜视,术中右眼行上直肌止点后退,内直肌止点后退术,左眼行上直肌止点后退及外移术。术后右眼眼球下转位,左眼轻度下转位,提示手术过矫;B和D:术前眼眶CT水平及冠状位结果,可见患者术前双眼眼外肌均明显增粗Fig.2 Facial photos and CT images of patient #2 A and C: Facial photos before and after surgery, both eyes were mixed strabismus (predominantly hypotropia). Except for balanced orbital decompression surgery, the right eye underwent recession of superior rectus and the medial rectus,and the left eye underwent recession and lateral re-position of superior rectus. Both eyes were hyperphoria (more severe in right eye) after surgery, suggesting the strabismus correction surgery was overcorrected; B and D: CT images in horizontal axil and coronal axil before surgery, results showed that the orbital was crowded due to the hypertrophy extraocular muscles of both eyes
讨 论
既往传统术式的内侧壁减压术后易导致眼球内移位及复视,发生率为10% ~ 75%[10],因此Michel等[11]于2001年报道了在行内壁眼眶减压的同时行眼外肌减弱术,以纠正内侧壁减压引起的眼球内移位。在该项研究中,有58例患者通过内直肌减弱术矫正了眼球内移位,术后58例患者中有31例在各方向20度的范围内无复视,取得了良好的手术效果,这一术式开启了眼眶减压联合眼外肌手术的先河。近年来出现了将不同阶段手术结合起来同期进行的研究,包括眼眶减压手术与眼睑或斜视手术相结合,结果表明,与分期手术相比,联合手术在不影响结果的情况下,手术次数减少,患者受益程度更高[7-9,12]。
眼眶减压术式分为内壁减压、内下壁减压及外壁减压,其中内壁和下壁减压术后导致的眼球向鼻侧或下方移位和复视发生率较高[13]。发生复视主要与减压的范围以及眶隔开放情况有关,其中经窦手术术后的复视发生率为45% ~ 75%,经鼻及经眼眶入路者术后斜视发生率为10% ~ 35%,外侧壁减压术后的复视发生率较低,为0 ~ 6%[10]。在我科的前期临床工作中,对于眼球突出度明显者,主要采用内外均衡的方式进行减压手术,取得了良好的减压效果,且术后发生复视的概率极低[14]。研究报道保留前部隅角的操作方式可以有效减少术后复视的发生率[15-16],患者减压效果满意,眼球突出度下降值为(4.65 ± 1.87) mm,术前存在不同程度的压迫性视神经病变和视力下降的10眼中有8眼在术后视力得到不同程度的提高,提示此手术方式对于压迫性视神经病变亦具有良好的减压效果。
TAO相关斜视是一种特殊类型的斜视,多为限制性斜视,严重影响患者行走及阅读等日常活动[17],非手术治疗方式包括激素治疗、单眼遮盖、佩戴棱镜矫正及肉毒素注射等[18-19],仍有17% ~ 45%的TAO患者需要手术矫正[20-21]。有研究报道,TAO相关斜视一次手术成功率约为74.1%,二次手术累积成功率为94.2%,三次为98.6%,四次为99.3%[22]。该结果提示TAO相关斜视较难处理,部分患者需要反复手术进行改善。因TAO相关斜视肌肉后退距离无法通过术前斜视度数进行估算,为了更加精确地改善斜视手术结果,我们采用的手术方式为相应肌肉的后退,并在术中根据33 cm处角膜映光点的位置确定肌肉止点后退及内外移动的距离。患者在行眼眶减压的同时进行了斜视手术,手术成功率达到85%,优于前期文献报道[22],有2例患者(3眼)术后仍有复视症状,均于术后6个月后行二次斜视矫正手术,术后复视症状缓解。对手术失败的原因进行分析,发现与患者年龄较小[平均年龄(36.33 ± 5.33)岁]、双眼眼球突出度差异小以及眼眶减压术后眼突度变化不明显相关,研究表明年轻TAO患者眼部相关症往往更加严重,且该3眼均表现为眼球极度上转位。此外,对斜视的类型进行分析,可以发现手术失败者均为双眼斜视,3眼均为水平及垂直方向均有限制性斜视,且垂直方向上为上斜视主导型。该结果提示,对于上斜斜视视度数较大的水平垂直混合型斜视患者,眼眶减压联合斜视手术仍需谨慎进行,需与患者交代手术效果可能欠佳以及需要再次手术的可能性,以提高临床诊治疗效。此外,本研究中1眼于术中发现其上斜肌与上直肌纤维出现部分粘连,1眼下斜肌与下直肌纤维出现部分粘连,无法进行分离处理,术中予以离断此部分斜肌纤维,术后3个月观察两例患眼眼位均良好,无明显复视症状。
该研究的不足:本研究为回顾性研究,缺乏有效对照组,具有一定局限性;样本量较少,未获得因斜视类型导致手术效果差异的统计学数据。
综上,眼眶减压手术中,控制内壁减压范围的内外均衡减压术式减少了手术造成新发复视的可能性,且眼眶均衡减压联合斜视手术收获了良好的临床效果,该术式值得进一步推广,并进行更长时间的临床观察,以确定其有效性和稳定性。

