微创及传统开放式鼓室成形术治疗慢性化脓性中耳炎的临床观察
谭聪明 刘文军 刑园 罗艳
(西安交通大学附属红会医院耳鼻咽喉头颈与整形美容外科,陕西 西安 710054)
慢性化脓性中耳炎作为耳鼻喉科常见病,临床表现以耳内长时间或者间隙性流脓、耳鸣、听力降低、鼓膜穿孔为主,随着疾病持续加重,可能引发严重的颅内外并发症,从而直接危及患者生命安全及生活质量[1]。针对此,临床多选择手术方式进行治疗,其中传统开放式鼓室成形术作为疾病最为多见的治疗方式,能够有效清除病灶,并保证引流通畅。但随着医疗水平不断提升,人们对治疗的要求随之增加,尤其是对远期听力水平及复发情况的要求更高,因此传统手术已经无法获得满意结果[2]。近几年,微创技术不断完善,临床将微创手术运用于慢性化脓性中耳炎的治疗中,可有效减低并发症与复发率,并显著提升患者听力水平,同时不会影响患者正常耳部结构,促进病情早日稳定[3]。本文对此展开试验,现报告如下。
1 资料与方法
1.1一般资料 选取2019年5月至2021年5月本院收治的慢性化脓性中耳炎患者86例,随机分成研究组和对照组,各43例。研究组男23例,女20例;年龄24~65岁,平均(43.17±2.05)岁;病程1~7年,平均(4.23±1.05)年;左耳28例,右耳15例。对照组男25例,女18例;年龄25~63岁,平均(43.25±1.98)岁;病程1~9年,平均(4.56±1.11)年;左耳24例,右耳19例。入组标准:患者与家属签署同意书,经伦理委员会批准;与《中耳炎临床分类和手术分型指南》[4]中诊断相符,经听力检查、耳镜检查等确诊;意识正常,病历资料齐全。剔除标准:存在手术禁忌症;合并其他疾病者;存在视听障碍;妊娠或者哺乳期女性。两组一般资料比较差异无统计学意义(P>0.05)。
1.2方法 研究组:选择微创手术,给予全麻,在患者耳后沟进行切口,并取颞肌筋膜备用,使手术视野、乳突骨皮质、颧弓根完全暴露,同时开放乳突以及鼓窦,以轮廓化处理乳突轮廓,并取乳突皮质骨骨粉与外耳道后壁薄骨片,从鼓窦上开放鼓室直至鼓室天盖,使锤砧关节暴露,将面神经隐窝至后鼓室窦开放,清理鼓室中病灶,使锤砧关节以及咽鼓管上瘾窝暴露,从患者外耳道后端以及外耳道清除病变组织,选择双氧水清洗术腔,并利用地塞米松+生理盐浸泡术腔,检查患者听骨缺失情况,重建听骨链,并选择抗生素明胶以及生物胶海绵妥善固定人工听骨,在距离鼓环0.5 cm位置进行弧形切口,打开外耳道后壁,在残存骨膜上制备血管床,选择颞肌筋膜修补鼓膜,保证耳后鼓膜瓣乳突侧紧密贴合外耳道上后壁,将碘仿纱条置于耳道中,缝合切口,加压包扎。对照组:选择传统开放式鼓室成形术,给予局部麻醉,在患者耳后进行切口,制备外耳道皮瓣与肌骨膜瓣,清理鼓室肉芽、乳突腔以及鼓窦,将锤骨头磨断,保证咽鼓管鼓室口畅通,利用颞肌筋膜对鼓膜进行修补,在镫骨放入成型听骨,将耳后肌—鼓膜瓣置于术腔暴露的骨面上,而乳突腔放在外耳道皮瓣,给予耳甲腔成形操作。
1.3观察指标 比较两组治疗总有效率[5]。手术前后测定两组白细胞介素-8(IL-8)、丙二醛(MDA)、可溶性白细胞介素-2受受体(Sil-2R)、超氧化物歧化酶(SOD)指标及听阈平均值[气导(AC)、骨导(BC)]。统计两组并发症及复发率。

2 结 果
2.1两组总有效率比较 研究组治疗后显效17例、好转22例、无效4例,总有效率为90.70%;对照组治疗后显效13例、好转18例、无效12例,总有效率为72.09%。研究组治疗总有效率高于对照组(χ2=4.914,P<0.05)。
2.2两组血清指标比较 术前两组的各项血清指标比较无差异(P>0.05),术后研究组IL-8、MDA、Sil-2R水平低于对照组,SOD水平高于对照组(t=8.419、5.756、18.536、6.024,P<0.05)。见表1。
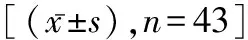
表1 两组患者手术前后血清指标比较
2.3两组听阈平均值比较 术前两组AC、BC比较无差异(P>0.05),术后研究组AC、BC低于对照组(t=21.195、3.227,P<0.05)。见表2。
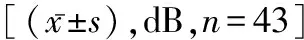
表2 两组患者手术前后听阈平均值比较
2.4两组并发症比较 研究组出现感染1例、面神经受损1例、鼓膜穿孔1例,发生率为6.98%;复发率为4.65%(2/43)。对照组出现感染5例、面神经受损2例、鼓膜穿孔3例,发生率为23.36%;复发率为18.60%(8/43)。研究组并发症发生率及复发率均低于对照组(χ2=4.440、4.074,P<0.05)。
3 讨 论
近几年,我国慢性化脓性中耳炎的患病率日渐增长,一旦中耳炎性组织堵塞中耳乳突腔,从而导致通气不畅,无法顺利排出炎性渗出物,可直接增加鼓膜穿孔发生的风险,并对患者听力造成不同程度危害[6]。由于患者中耳鼓室具备较多皱褶以及浅袋,仅通过药物治疗的效果并不明显,可导致中耳腔反复流脓,给患者带来较大痛苦。以往临床多选择传统开放式鼓室成形术进行治疗,其可有效清除病灶,发挥控制颅内感染以及中耳骨质损害的效果,但随着该手术方式的不断推广使用,临床发现术中需要清除听骨链,加上开放上鼓室可能导致上鼓室外侧壁缺失,使得重建后的鼓室缩小,不利于传音,最终影响术后患者听力水平[7]。
随着临床不断研究发现,微创技术运用于疾病治疗中,可有效规避传统手术的缺点,并保障患者远期效果,避免复发[8]。本文结果显示,研究组总有效率高于对照组,但并发症发生率及复发率低于对照组(P<0.05);术前两组IL-8、MDA、Sil-2R、SOD、AC、BC比较无差异(P>0.05),术后研究组各指标均优于对照组(P<0.05),说明研究组并发症及复发率低,同时可提升患者听力水平,减轻应激反应与炎症反应,促进病情早日好转。经分析发现,微创手术不仅能够完全清理病灶,同时保存中耳以及外耳道的正常结构,并促进中耳通气恢复,另外手术期间重建听骨链,有效提升患者听力水平,加上术中对外耳道后壁进行打磨,有效扩大视野范围,为手术顺利实施提供前提保障,同时重建通气引流通道,开放面神经隐窝,有效防止咽鼓管的生理能力受损,显著提升患者听力水平。
——外耳道成形技术进展

