持续肾脏替代治疗启动后液体平衡对脓毒症急性肾损伤患者预后的影响
孔祥宇,达启敏慧,李 帅
(第八师石河子市总医院急诊内科,新疆 石河子 832000)
脓毒症是由人体对感染反应失调导致的器官功能障碍综合征,严重时可导致器官功能不全及循环障碍,致死率较高[1]。肾脏是脓毒症发生时的易损器官,脓毒症所致急性肾损伤(AKI)患者的院内病死率高达60%[2-3]。进行持续肾脏替代治疗(CRRT)是目前临床上治疗脓毒症急性肾损伤的有效方式。相关的研究表明,CRRT 启动后的液体平衡可显著影响患者的预后[4]。本文对我院收治70 例脓毒症急性肾损伤进行研究,旨在探讨CRRT 启动后液体平衡对脓毒症急性肾损伤患者预后的影响。
1 资料和方法
1.1 临床资料
将2018 年1 月至2021 年1 月期间于我院就诊的70 例行CRRT 的脓毒症急性肾损伤患者作为研究对象。其纳入标准是:1)病情符合《严重脓毒症和脓毒性休克管理治疗指南》[5]中关于脓毒症的诊断标准及《国际改善全球肾脏病预后组织(KDIGO)指南》[6]中关于急性肾损伤的诊断标准;2)具有进行CRRT 的指征;3)接受CRRT 前3 天的液体平衡数据完整;4)知情并同意参与本研究。其排除标准是:1)已进入终末期肾病阶段,需要长期接受透析治疗;2)液体平衡数据不完整;3)存在非脓毒症所致的急性肾损伤;4)需要接受肾移植手术。其中有男43 例,女27 例;其年龄为29 ~80 岁,平均年龄(62.3±2.9)岁;其中脓毒症致病原因为发生肺部感染的患者有35 例,为发生导管相关性血流感染的患者有15 例,为发生消化道感染的患者有14 例,为发生其他部位感染的患者有6 例。将其中行CRRT 28 d 后死亡的45 例患者作为死亡组,将行CRRT 28 d 后未死亡的25 例患者作为生存组。两组研究对象的基本资料相比,差异无统计学意义(P>0.05)。
1.2 观察指标
1)比较两组患者病情被诊断为脓毒症时的相关检查指标,包括白细胞计数(WBC)、血小板计数(PLT)、血肌酐(Cr)、血尿素氮(BUN)、血乳酸(Lac)、血液酸碱度(pH)、B 型钠尿肽(BNP) 等生化指标、序贯器官衰竭(SOFA) 评分、升压药物使用比例及机械通气支持比例。2)比较CRRT 启动时两组患者的相关指标,包括生化指标(Cr、BUN、Lac、血pH、BNP)、SOFA 评分、急性肾损伤三期比例、诊断为脓毒症至CRRT 启动的间隔时间(Tsepsis-CRRT)、诊断为急性肾损伤至CRRT 启动的间隔时间(TAKI-CRRT)、呋塞米用量、升压药物用量。3)比较CRRT 启动后48 h 内两组患者的液体量指标,包括液体入量、液体出量、超滤量、尿量、累积液体量、液体负平衡比例。累积液体量= 累积液体入量- 累积液体出量。液体负平衡的判定依据是累积液体量<0。
1.3 统计学方法
采用SPSS 22.0 软件对研究数据进行统计学分析,计量资料用均数± 标准差(±s)表示,采用t检验,计数资料用百分比(%)表示,采用χ²检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者病情被诊断为脓毒症时相关检查指标的比较
在病情被诊断为脓毒症时,两组患者的WBC、PLT、Cr、BUN、Lac、血pH、BNP 的水平、SOFA 评分、升压药物使用比例、机械通气支持比例相比,差异无统计学意义(P>0.05)。详见表1。
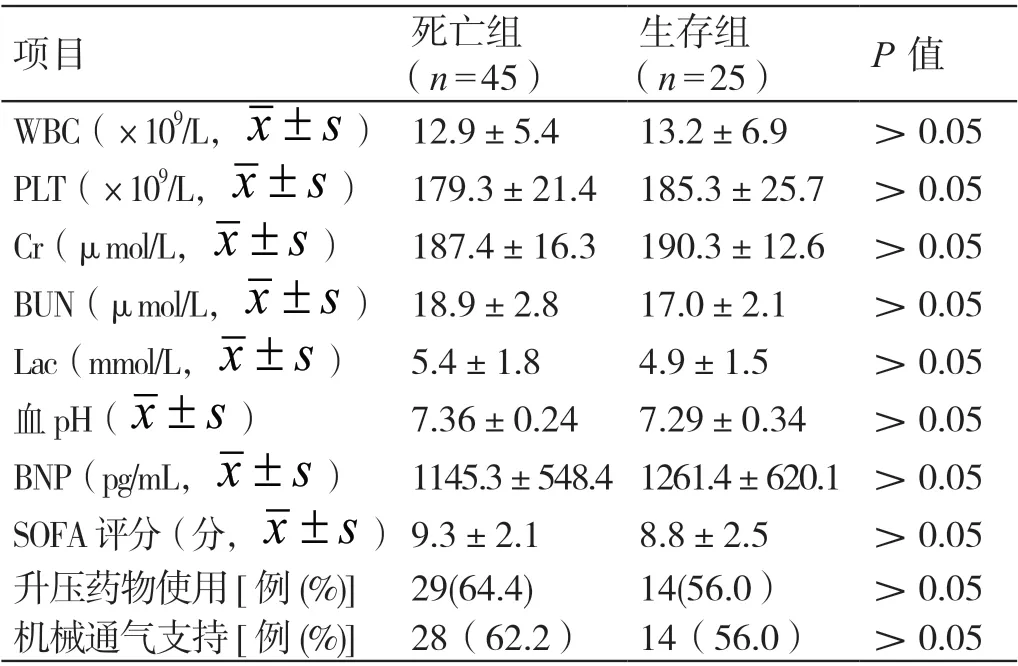
表1 两组患者病情被诊断为脓毒症时相关检查指标的比较
2.2 CRRT 启动时两组患者相关指标的比较
在CRRT 启动时,两组患者的生化指标(Cr、BUN、Lac、血pH、BNP)、SOFA 评分、急性肾损伤三期比例、Tsepsis-CRRT、TAKI-CRRT、呋塞米用量、升压药物用量相比,差异无统计学意义(P>0.05)。详见表2。
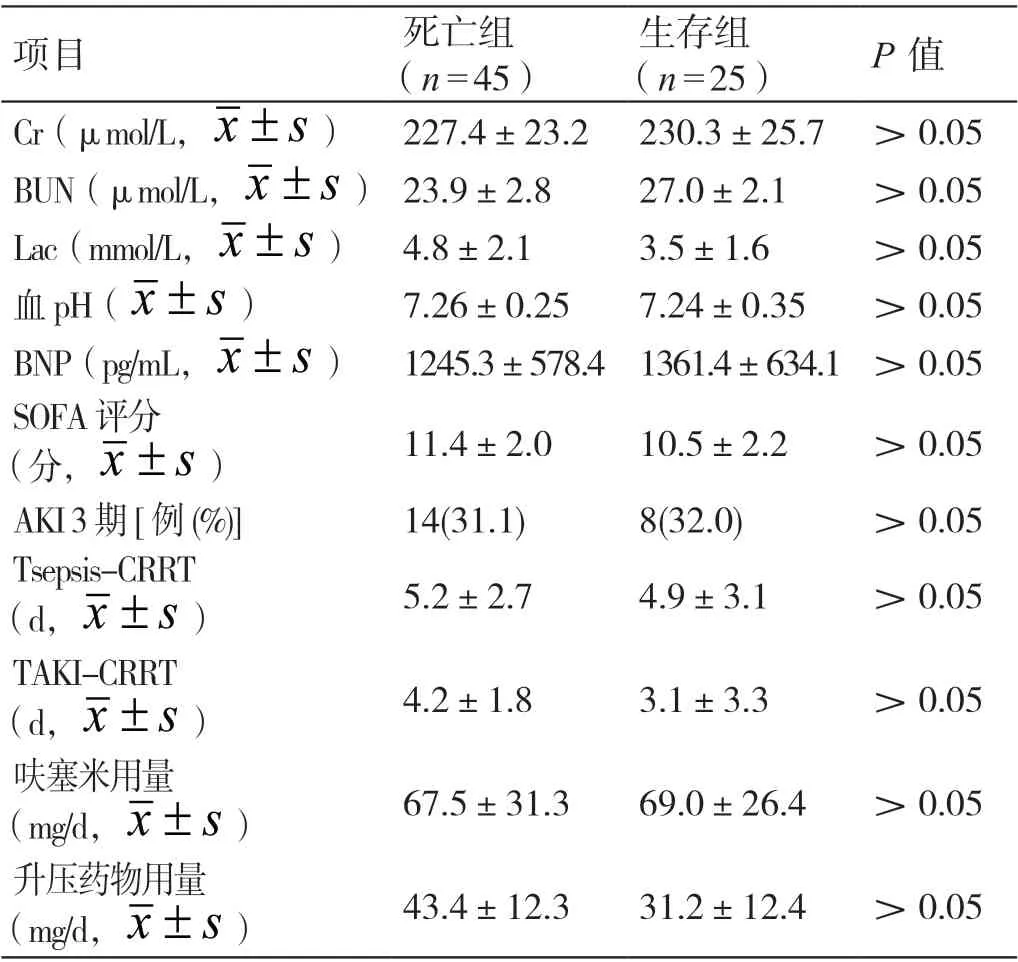
表2 CRRT 启动时两组患者相关指标的比较
2.3 CRRT 启动后48h 内两组患者液体量指标的比较
在CRRT 启 动 后 的 第1 个24 h 期 间,死 亡 组患者的液体入量高于生存组患者,差异有统计学意义(P<0.05)。在CRRT 启 动 后 的 第2 个24 h 期间,两组患者的液体入量相比,差异无统计学意义(P>0.05)。在CRRT 启 动 后48 h 内,死 亡 组患者的液体入量高于生存组患者,差异有统计学意义(P<0.05)。在CRRT 启 动 后 的 第1 个24 h 期间、CRRT 启动后的第2 个24 h 期间、CRRT 启动后48 h 内,两组患者的超滤量相比,差异无统计学意义(P>0.05);其液体出量、尿量、累积液体量、液体负平衡比例相比,差异有统计学意义(P<0.05)。详见表3。

表3 CRRT 启动后48 h 内两组患者液体量指标的比较
3 讨论
脓毒症患者的常见症状包括寒战、发热、心慌等,严重者可并发多器官功能障碍或衰竭[7-8]。多数脓毒症患者都会并发不同程度的肾损伤,具体发生机制尚不完全清楚[9-10]。对于脓毒症急性肾损伤患者,目前临床上主要是对其进行对症治疗(如纠正代谢紊乱、维持内环境稳定、抗感染等)及肾脏替代治疗[11]。急性肾损伤患者体内的毒素、炎性介质、代谢废物较多,无法正常排出,从而可引起代谢紊乱、水电解质失衡,而早期进行CRRT 可净化患者的血液,将有害物质排出体外,从而可减轻患者肾脏及其他器官的负担,减轻其体内的炎症反应,促进其康复[12-13]。有研究表明,在进行CRRT 期间,生存患者在CRRT 启动后48 h内的累积液体量明显低于死亡患者[14]。相关的研究表明,液体过负荷患者90 d 内的死亡率是非液体过负荷患者的2 倍[15]。上述研究均表明,液体过负荷是导致脓毒症急性肾损伤患者死亡的危险因素。本研究选取了70 例在我院行CRRT 的脓毒症急性肾损伤患者,回顾分析了他们的相关临床资料,结果显示,在病情被诊断为脓毒症时,两组患者的WBC、PLT、Cr、BUN、Lac、血pH、BNP 的水平、SOFA 评分、升压药物使用比例、机械通气支持比例相比,差异无统计学意义(P>0.05)。在CRRT 启动时,两组患者的生化指标(Cr、BUN、Lac、血pH、BNP)、SOFA 评分、急性肾损伤三期比例、Tsepsis-CRRT、TAKI-CRRT、呋塞米用量、升压药物用量相比,差异无统计学意义(P>0.05)。这说明,在病情被诊断为脓毒症时及CRRT 启动时两组患者病情的严重程度、脏器功能并无显著差异。可见,CRRT 的启动并不是影响患者预后的因素。本研究的结果显示,在CRRT 启动后的第1 个24 h 期间,死亡组患者的液体入量高于生存组患者,差异有统计学意义(P<0.05)。在CRRT 启动后的第2 个24 h 期间,两组患者的液体入量相比,差异无统计学意义(P>0.05)。在CRRT 启动后48 h 内,死亡组患者的液体入量高于生存组患者,差异有统计学意义(P<0.05)。在CRRT 启动后的第1 个24 h期间、CRRT 启动后的第2 个24 h 期间、CRRT 启动后48 h 内,两组患者的超滤量相比,差异无统计学意义(P>0.05);其液体出量、尿量、累积液体量、液体负平衡比例相比,差异有统计学意义(P<0.05)。可见,累积液体量的多少可能是影响患者预后的因素。这可能是因为,减小液体负荷、保持液体负平衡可减轻肾脏瘀血,从而可有效控制患者病情的进展。
综上所述,CRRT 启动后48 h 内液体负平衡是脓毒症急性肾损伤患者28 d 生存率的独立保护因素,临床医生在进行相关治疗的过程中应密切监测患者的液体平衡情况,尽可能保持其CRRT 启动48 h 内的液体负平衡。

