肌内效贴联合淋巴引流术在脑卒中后肩手综合征Ⅰ期患者中的疗效观察*
李 奎,夏文广,张阳普,郑婵娟,华 强,曾学俊,程剑松
(湖北省中西医结合医院,湖北 武汉 430000)
脑卒中作为目前全球性公共卫生问题,随着现代医学技术发展,脑卒中在我国的致死率有所下降,但发病率和致残率持续上升[1]。肩手综合征(SHS)作为脑卒中后常见的并发症之一,发病率可达12.5% ~70%,其发病原因目前尚不明确,可能与上肢淋巴回流障碍及交感神经营养不良有关[2-4]。国内有研究将SHS的发病进程分为3期,I期主要表现为患侧上肢肢体肿胀、疼痛、ROM 轻度受限,Ⅱ期上肢关节活动度明显受限,Ⅲ期则表现出上肢ROM 不可逆的结构变化[5]。临床上对SHS 常规康复治疗包括早期良肢位摆放、加压绷带向心性缠绕、超短波、针灸、运动疗法等,但存在起效慢、周期长等缺点,而且治疗效果欠佳。目前有研究表明,淋巴引流术可以促进静脉和淋巴液回流从而改善水肿,但治疗后维持时间较短;肌内效贴一方面可以刺激皮肤感觉,增强受损肌肉收缩功能,另外也可以强化淋巴和血液循环从而减少肌肉疼痛改善肿胀[6],但起效较慢,两种治疗方法各有局限。故本研究将肌内效贴联合淋巴引流术应用于脑卒中后肩手综合征I期患者的常规康复治疗中,现将结果报道如下。
1 资料与方法
1.1 一般资料 选取2019 年5 月至2021 年11 月在我院康复医学中心及神经内科住院脑卒中患者91 例。采用前瞻性随机对照研究方法将符合纳入及排除标准的91 例患者随机分为淋巴引流组30 例、肌内效布贴组30 例、联合组31 组。三组患者的平均年龄、性别、病程、病变部位、发病类型等一般资料比较,差异无统计学意义(P>0.05),具有可比性。具体资料见表1。
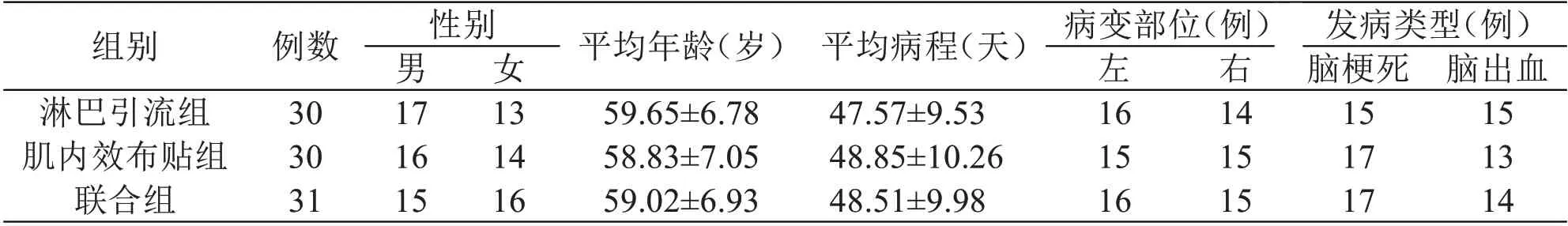
表1 三组患者一般资料比较
1.2 纳入标准①符合脑卒中诊断标准[7],并经CT证实;②符合肩手综合征Ⅰ期的诊断标准;③首次发生脑卒中;④年龄40~70 岁;⑤无认知障碍,MMSE 评分≥20 分,可理解并配合本实验;⑥患者及家属自愿签署知情同意书。
1.3 排除标准①伴有其他病因遗留的上肢肿胀及疼痛;②有精神病、心肺等严重疾病者;③皮肤对贴布过敏、破损等原因不能进行贴扎治疗者。
1.4 治疗方法 指导三组患者进行良肢位摆放和常规康复治疗:患侧上下肢主被动训练20min,平衡仪训练10min,核心肌力训练10min,ADL 训练10min。以上治疗持续4 周,每周5 日周末休息两天,每日一次,每次50min。
淋巴引流组,在进行常规康复治疗后增加1次Vodder 淋巴引流手法,具体操作如下:患者平卧放松,肢体摆在中立位,先通过静止圆手法激活患侧颈部至手部关键淋巴结区域;再沿手部-前臂-上臂-腋下-肋间区-颈部-锁骨下的顺序由远心端向近心端进行淋巴引流治疗,20min/次,1 次/日,持续4周。
肌内效贴布治疗组,在常规治疗后增加肌内效贴布治疗,具体治疗操作如下:①x 型贴布缓解疼痛:患者坐位下肩关节内旋45°、肘关节屈曲90°、同时前臂旋前放置于大腿上,手腕自然下垂。治疗师寻找患者肩部最痛点,用记号笔标记疼痛中心点位置,将x 型贴布锚点固定于痛点,尾部自然拉力向痛点四周延展。②五段爪型贴布减轻手部肿胀:患者体位同上,锚点位于肘窝处,由内向外将各尾端以自然拉力沿腕伸肌、手背、绕到五指尖,贴扎时可以用S 形增加贴布与皮肤的接触面积。③I形贴布固定肩部:患者体位同上,采用I型贴布,一条将锚点固定于肩胛内角上方,尾端自然拉力沿冈上肌体表止于三角肌远端附着点,促进肩关节外展;另一条I 形贴布锚点同上,尾端从肩胛内侧上角经肩峰向前包绕肩关节,然后螺旋延展于肱骨内侧髁,促进肩关节本体感觉及外旋。贴布24h后用相同贴法更换,每周更换5次,持续4周。
联合治疗组在淋巴引流组基础上,联合使用肌内效贴。
1.5 观察指标
1.5.1 疼痛评定 采用视觉模拟评分(VAS)量表,指导患者根据自觉疼痛程度在0-10 分之间打分,分值越高疼痛越重[7]。
1.5.2 手指肿胀度评定 参考排水法进行手部肿胀程度的评定[8]。用2L 桶装满水,用记号笔在患侧腕横纹处标记,将患手缓慢浸入水中,在水没及标记线时桶中溢出水的体积即手的体积,重复测3次取均值。
1.5.3 上肢运动功能评定 采用简式Fugl-Meyer 运动功能评分法,共33 项,每项计0-2 分,总分0-66分,患者的评分越高表示其患肢的运动功能越佳[9]。
1.5.4 日常生活能力评定 采用改良Barthel指数评定,总分100分[10-11],分数越高,ADL能力越强。
2 结果
2.1 治疗前后三组患者VAS 评分比较 三组患者的VAS评分比较,治疗前差异均无统计学意义(P>0.05)。治疗4 周后,三组患者较组内治疗前均有所改善,差异有统计学意义(P<0.05);且联合组VAS 评分改善程度与淋巴引流组、肌内效贴组比较,差异有统计学意义(P<0.05)。见表2。
2.2 手部水肿程度比较 治疗前,三组患者手部肿胀度差异无统计学意义(P>0.05);治疗后,三组患者手部水肿体积均较治疗前减少,差异有统计学意义(P<0.05);且联合组手部水肿体积差值较淋巴引流组与肌内效贴组减少,差异有统计学意义(P<0.05)。见表2。
2.3 三组治疗前后上肢运动功能评分比较 三组患者治疗前FMA 评分比较,差异均无统计学意义(P>0.05)。治疗4 周后,肌内效贴组与联合组的FMA 评分高于组内治疗前,差异有统计学意义(P<0.05);且联合组FMA 评分高于淋巴引流组与肌内效贴组,差异有统计学意义(P<0.05)。见表2。
2.4 三组治疗前后Barthel 指数评分比较 三组患者治疗前Barthel 指数评分比较,差异均无统计学意义(P>0.05)。治疗4 周后,三组患者的Barthel指数评分较组内治疗前均有所改善,差异有统计学意义(P<0.05);且联合组Barthel 指数评分的改善程度与淋巴引流组、肌内效贴组比较,差异有统计学意义(P<0.05)。见表2。
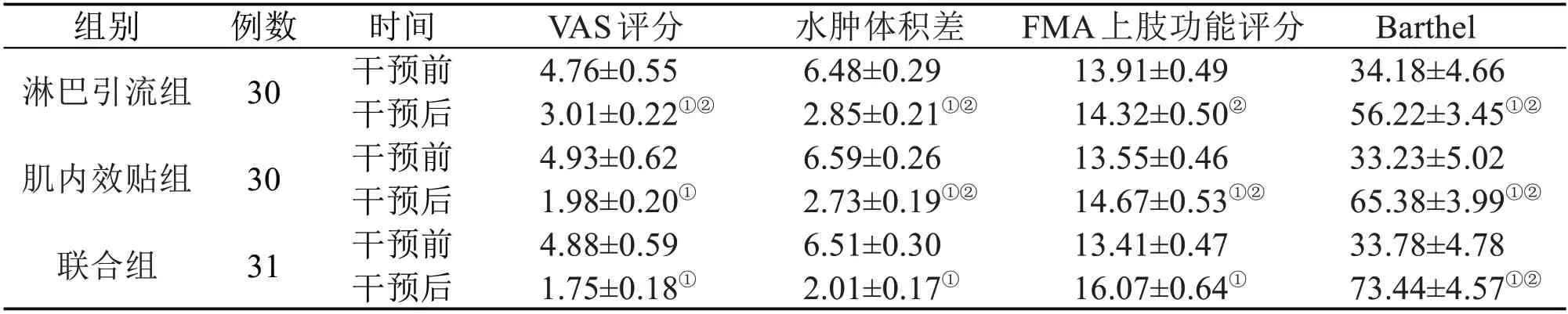
表2 三组患者治疗前后各临床指标比较
3 讨论
关于脑卒中后肩手综合征干预研究的文献计量学分析结果显示[12],脑卒中后肩手综合征近年来备受关注,研究热点主要集中在治疗方法的探讨上。一般认为患者脑卒中后早期体位的错误摆放及长时间制动是肩手综合征发生的主要原因,而肩部肌肉功能减退更加限制肩关节活动,其继发的肩手部肿胀和疼痛也会严重影响患者上肢运动功能。故基于SHS 的发病机制复杂,多种治疗方法相结合较单一的治疗方法或具有更好的治疗效果。
淋巴引流技术主要通过手法促通淋巴系统从而促进淋巴液和静脉循环以减轻疼痛肿胀[13]。肌内效贴的主要作用是止痛和消肿,其治疗效果可从以下几方面进行解释[14-15]。首先,贴布和皮肤的接触效应会抑制伤害性信号传递到脊髓水平,从而减轻疼痛感受。其次,正确贴扎后皮肤会产生皱褶,增加了皮下间隙,改善局部循环,从而促进肿胀的消除。此外,肌内效贴布的弹性回缩力也会促进肌肉收缩,特别是治疗时间的持续,因此也被称为“将治疗师的手带回家”。两种技术各有优势,虽然淋巴引流手法即时消肿效果较好,但是在持续性和改善患者上肢功能活动方面不明显,而肌内效帖正好可以弥补。本研究结果显示,脑卒中后肩手综合征I期患者在常规康复治疗的基础上,加用淋巴引流技术、肌内效贴、淋巴引流联合肌内效贴技术均对患侧VAS 评分、手部肿胀程度、Barthel 指数评分有所改善(P<0.05),而联合组患者的治疗效果优于淋巴引流组和肌内效贴布组(P<0.05);联合组在改善患侧上肢功能方面效果亦优于淋巴引流组和肌内效贴组(P<0.05)。提示临床康复治疗中,在常规康复方法的基础上联合使用肌内效贴和淋巴引流术,能更有效改善患侧疼痛、肿胀、上肢运动功能及提高患者自理能力,提高患者满意度。但由于研究者时间、精力有限,本研究仅选取一家医院且随访时间较短,未来有条件可进行多中心、远期随访研究;同时本研究主要观察SHSⅠ期的影响,是否对SHSⅡ、Ⅲ期的患者有效果,有待进一步观察。