骨孔式探头B超在神经外科微创手术中的应用
李庆新 徐培坤 王卫红
在临床工作中,许多神经系统疾病的治疗均依赖穿刺手术来实现,如脑脓肿/囊肿/脑积水的穿刺引流、颅内压脑室探头置入等[1-2],而精准定位是上述操作的关键。经验性盲穿往往导致定位不佳、甚至“脱靶”,而常用的神经导航技术需要特殊设备和繁琐的术前准备、且术中存在漂移误差,应用的广泛性和灵活性受限[3]。我科自2018年8月-2022年5月施行骨孔式探头B超引导穿刺手术共计27例,诊疗效果满意,现报告如下:
1 资料与方法
1.1 一般资料 我科自2018年8月-2022年5月施行骨孔式探头B超引导穿刺手术共计27例,男性17例,女性10例,患者年龄32~65岁,平均54.6岁。其中脑积水分流手术15例、颅脑创伤颅内压监护脑室探头置入术6例、脑脓肿穿刺外引流术3例、颅内囊肿穿刺内引流术3例。穿刺病变长径2.2~5.0 cm,平均3.48 cm;短径1.5~3.9 cm,平均1.96 cm。
1.2 穿刺靶点分类及超声表现 27例患者术中均可通过神经B超骨孔式探头清晰显示穿刺靶点,亦可通过调整扫描方向模拟术前头颅MRI的三维成像(水平面、矢状面、冠状面)。不同组织/靶点的超声表现各异:正常脑组织呈均匀的低回声;脑脊液和大多数囊液表现为更低的无回声;大脑镰、天幕及脉络丛呈强回声,钙化组织其后可见声影;脓肿壁及炎性病变呈高/偏高回声影。
1.3 手术方法 ①头皮切口及骨孔的设计:对脑脓肿及囊肿等病变,根据术前MRI等影像先明确病灶大体定位,设计穿刺路径时需避开脑功能区及重要皮层下纤维束,因拥有B超引导,故头皮切口及骨孔位置不一定在距离病灶最近处;对脑室穿刺置管操作,头皮切口和钻孔点可按照常规位置设计。因骨孔探头长径约1 cm,故直径约1.5 cm的骨孔即可满足所有操作的需求。②超声引导下穿刺:我们使用HITACHI-ALOKA公司的ARIETTA 60型术中B超及其配套的骨孔探头(图1),在切开硬膜及软脑膜后,将无菌探头置于脑表面,应用生理盐水做耦合剂,明确病灶的准确位置及穿刺方向(可开启多普勒血流成像,选择无粗大血管的穿刺路径)。可定位后穿刺,亦可定位和穿刺同步实时进行;尤其对需留置分流管/引流管/颅内压探头者,可通过角度的引导和深度的测量,穿刺时尽可能正中“靶心”,避免置管过长、过短或贴壁等情况,进而影响后期疗效。③穿刺操作结束后,在缝合头皮前可再次应用骨孔探头进行术区显像,了解有无迟发性脑内血肿形成。
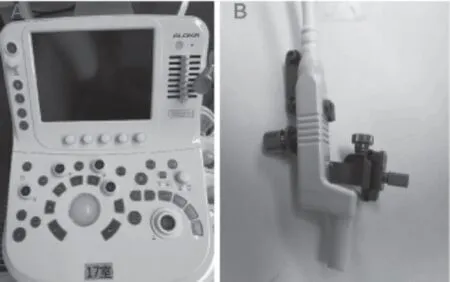
图1 ARIETTA 60型术中B超(A)及其配套的骨孔探头(B)
1.4 术后疗效判断及院内评估 术中统计手术时间(包括仪器准备时间),并与同期15例神经导航引导穿刺手术时间进行对比;术后第2天复查头颅CT,了解术区有无迟发性血肿形成及分流管/引流管/颅内压探头位置;出院前统计并发症及患者恢复情况。
1.5 统计学方法 应用SPSS 23.0统计软件进行数据分析。计量资料采取均数±标准差表示,组间比较采取t检验,P<0.05为差异有统计学意义。
2 结 果
2.1 术中穿刺情况及术后治疗结果 ①穿刺部位统计:经额叶穿刺8例、经颞叶5例、经顶叶10例、经枕叶2例、经小脑2例。②穿刺深度(距离皮层表面)3.4~5.0 cm,平均4.08 cm;均一次性穿刺成功,减少了正常脑组织的损伤。③手术时间:本组病例的手术时间为(78.56±10.24)min,明显低于同期神经导航引导穿刺手术的(121.14±15.49)min,差异具有统计学意义(P<0.05)。④术后头颅CT提示:分流管/引流管/颅内压探头等留置位置满意,未见明显贴壁、过长或过短等情况发生(图2)。
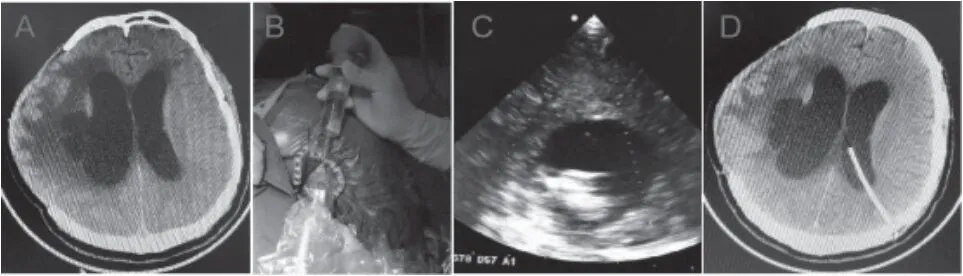
图2 侧脑室穿刺VP分流术病例
2.2 术后并发症 患者术后均未见穿刺相关性新发神经系统障碍、穿刺道出血或颅内感染等严重并发症;术后手术切口均愈合满意,无切口感染及脑脊液漏等发生,5~7天拆除缝线。
3 讨 论
在神经外科的日常工作中,经颅骨穿刺手术是许多神经系统疾病治疗的必要手段,临床应用广泛。一般情况下,经验性盲穿准确性较低,对体积相对较小或位置偏深的病灶容易造成“脱靶”、分流管/引流管/探头位置不满意(如贴壁、过长或过短)致后期堵管[4-5],甚至损伤过路血管诱发颅内出血等严重并发症的发生,在降低患者诊治效果的同时,亦极易导致医疗纠纷的发生。为避免上述情况的出现,临床经常采取无框/有框立体定向导航穿刺技术[6],但该技术需要较昂贵的设备和系统、操作相对复杂且耗时,另外术中存在注册和脑漂移等误差[7],临床应用的广泛性和实时性受限。骨孔式探头B超即配套小口径探头的B超系统,因颅骨钻孔的孔径常在1.5 cm以下,故长径在此范围的B超探头常称为骨孔式探头,此类探头在临床中具有独特的应用价值[8]。通过临床实践,我们发现其在神经外科经颅穿刺手术中拥有许多不可替代的优势。
3.1 骨孔式探头B超在颅内压监护脑室探头置入术中的应用 本组6例手术均为急诊入院的颅脑创伤患者,此类患者常合并脑挫伤及血肿,其侧脑室受压后往往较为狭小,经验性盲穿时颅内压脑室探头的准确置入相对困难[9],但本组病例在骨孔探头引导下均实现一次性成功置入,既减少了穿刺造成的医源性损伤,又提高了后期颅内压监测的效果。另外,相对无框/有框立体定向导航技术,术中B超无需复杂的影像数据处理,术前准备及术中操作较为简单,尤其适用于此类神经外科的急诊手术,可大大缩短手术时间。
3.2 骨孔式探头B超在脑脓肿穿刺外引流术中的应用 尤其对于邻近脑室的薄壁脓肿,可因引流管的多次穿刺或位置过深,导致病原菌的脑内或脑室内播散,严重时可危及生命,而骨孔探头引导下准确穿刺(角度及深度)可避免该类并发症的发生。另外,脑脓肿壁及周围多伴有炎性血管的增生,在术中实时引导穿刺时,通过开启多普勒血流成像模块、选择无明显血流的穿刺路径,可减少术中血管损伤和术后穿刺道血肿形成概率。而在手术结束缝合头皮前,可应用骨孔探头再次行术区成像,检验穿刺道及附近有无迟发性血肿形成,如发现病灶内存在巨大血肿或进行性增大血肿者,需行即刻处理(必要时行开颅止血)。本组病例均未见明显感染播散及穿刺道出血者,证实了该项技术临床应用的安全性。
3.3 骨孔式探头B超在脑室(脑积水)或颅内囊肿穿刺腹腔分流术中的应用 此类手术中脑室端分流管为终身留植,故应尽可能置入“靶心”,避免置管过长、过短或贴壁等情况造成的后期堵管,进而影响疗效的持续。无框/有框立体定向导航技术一方面存在不可避免的注册和脑漂移误差,另外对于初次置管不满意者,随着脑脊液/囊液的部分丢失,二次操作时脑组织漂移更加明显,从而影响到置管位置的准确性。而骨孔式探头B超可对组织进行实时显像,操作简便,且不存在漂移偏差,故不影响多次操作后的置管精度(图2),因而具有更大的应用优势。
总之,骨孔式探头B超引导穿刺技术既准确又安全,可大大提高某些神经外科疾病的治疗水平,具有许多无法比拟的优势。目前,对体积较小(小于1.5 cm)、位置较深(大于4.0 cm)的病灶,为进一步提高穿刺的准确性和安全性,笔者建议可将骨孔式探头B超与神经导航技术结合在一起,以保障患者诊疗的临床效果。
--腹腔分流管更换术中的作用

