经椎旁肌间隙入路椎弓根螺钉内固定手术治疗胸腰椎骨折的疗效研究
杨希亮
在临床治疗过程中发现骨科患者发生脊柱骨折的几率为6.4%,但最常见的脊柱骨折为胸腰椎骨折,胸腰椎骨折是指在外力作用下导致胸腰椎骨质的完整性及连续性中断[1]。中青年发生胸腰椎骨折的主要原因为车祸、高空作业坠落伤,老年人由于年龄增大体内钙的合成及吸收减弱,可能轻微碰撞即可导致骨折的发生[2,3]。胸腰椎骨折的类型包括:①稳定性骨折,是指轻中度的压缩性骨折,脊柱的后柱保留其原有结构及功能,同时可能伴有棘突、椎板的骨折;②不稳定性骨折,骨折的损伤部位有两柱及两柱以上骨折,在脊柱中柱骨折后椎体后部骨折快突入椎管,可能导致神经损伤,若损伤部位超过3 柱则必定合并神经的损伤[4]。经椎旁肌间隙入路手术方式仅对有症状的一侧行手术,直击病灶,不显露中间,保留了棘上、棘间韧带和对侧椎板、关节突关节,减少了对神经根、硬膜的牵拉,避免神经损伤或脑脊液漏的发生。其适应证主要为合并椎间不稳的单侧症状为主的腰椎间盘突出症、椎管狭窄症、神经根鞘瘤的切除等。该手术进行的整个过程并未损伤患者椎旁及脊柱周围韧带的生理解剖结构,均在患者上下肋骨肌间隙进行,符合微创手术理念[5,6]。本文为分析胸腰椎骨折应用经椎旁肌间隙入路椎弓根螺钉内固定手术治疗的临床效果,特选取本院60 例胸腰椎骨骨折的患者进行分组研究。现结果报告如下。
1 资料与方法
1.1 一般资料 选取本院2018 年6 月~2020 年6 月收治的60 例胸腰椎骨折患者为试验对象,按照治疗方式不同分为对照组和研究组,各30 例。对照组患者年龄25~61 岁,平均年龄(36.7±8.3)岁;男16 例,女14 例;T10~12骨折18 例,L1~3骨折12 例。研究组患者年龄24~63 岁,平均年龄(37.6±9.1)岁;男12 例,女18 例;T10~12骨折20 例,L1~3骨折10 例。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。本次研究已获本院伦理委员会授权,且征得患者及家属同意,均在患者及家属填写知情同意书后进行。
表1 两组患者一般资料比较(,n)

表1 两组患者一般资料比较(,n)
注:两组比较,P>0.05
1.2 方法 入院后两组患者均完善相关检查,取常规手术体位:俯卧位,麻醉医师评估患者病情确定麻醉方式,给予全身麻醉。医师及医护人员配合影像医师悬空患者腹部,将患者胸部及骨盆部使用医用枕头垫高,使用X 线透视确定患者受伤椎体及椎弓根并确定手术部位,标记螺钉放置部位。
研究组患者采用经椎旁肌间隙入路椎弓根螺钉内固定手术治疗。在标记部位上下节段椎体的椎弓根体表投影距中线约2 cm 处各作一长2 cm 的纵行切口,纵行切开腰背部结缔组织及被覆筋膜,在多裂肌与最长肌间隙钝性分离达关节突及横突,在同侧相邻切口内沿肌间隙上下钝性分离以利于后期穿棒,使用电凝剥离小关节突的外侧部分,腰椎采用人字或横突定位,胸椎采用横突根部上缘与椎板连接处定位方法置入椎弓根螺钉,将预弯的连接棒(与骨折处胸腰椎的生理弯曲一致)沿隧道传入,并在4 个小切口内安装棒与椎弓根钉,稍作固定。先缩进下位椎弓根钉与棒结合处,然后撑开矫正后凸畸形,恢复标记部位及椎间隙的正常高度,最后锁紧所有钉棒结合部螺帽。冲洗伤口,放置引流管,关闭伤口。
对照组采用传统胸腰椎后侧正中切口入路跨伤椎置钉技术治疗。以标记部位为中心在后正中切口处做一11 cm 的纵行切口,纵行切开腰背部结缔组织及被覆筋膜,使用电刀剥离椎骨棘突两侧骨膜及椎间旁肌肉,直至能够显露上下两侧的关节突,使用医用钳夹分离上下椎体的关节突,确定螺钉进入通道并开道,放置固定所需安装的螺钉,冲洗伤口,放置引流管,关闭伤口。
1.3 观察指标及判定标准 比较两组患者手术时间、住院时间、术后下床活动时间、术中出血量、不良事件发生情况及VAS 评分、腰椎功能评分。采用VAS 法评估患者胸腰椎疼痛程度,分值0~10 分,评分越低表示疼痛程度越轻,临床评定以0~2 分为“优”,3~5 分为“良”,6~8 分为“可”,>8 分为“差”。腰椎功能采用日本骨科协会评估治疗评分JOA 评分法评估,分值0~29 分,评分越高表示腰椎功能越好。不良事件包括感染、神经损伤及断钉。
1.4 统计学方法 采用SPSS22.0 统计学软件进行数据统计分析。计量资料以均数±标准差 ()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组患者手术、住院、术后下床活动时间及术中出血量比较 研究组患者手术时间、住院时间、术后下床活动时间均短于对照组,术中出血量少于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者手术、住院、术后下床活动时间及术中出血量比较()
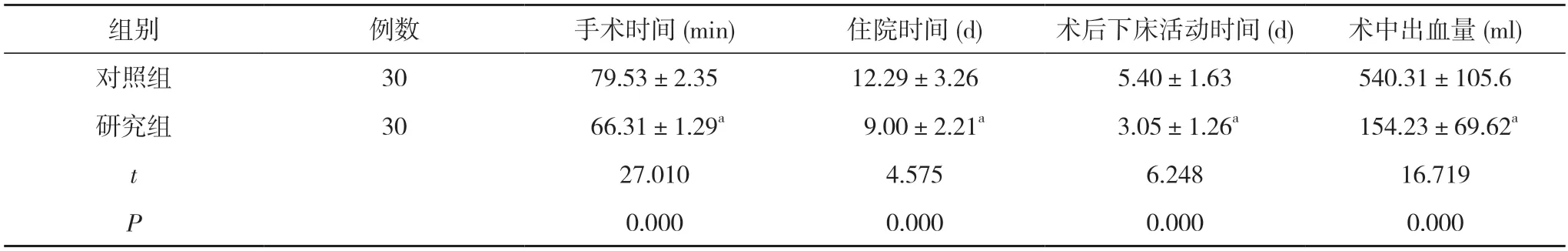
表2 两组患者手术、住院、术后下床活动时间及术中出血量比较()
注:与对照组比较,aP<0.05
2.2 两组患者不良事件发生情况比较 研究组不良事件发生率6.67%低于对照组的43.33%,差异有统计学意义(P<0.05)。见表3。

表3 两组患者不良事件发生情况比较(n,%)
2.3 两组患者VAS、腰椎功能评分比较 研究组患者VAS 评分低于对照组,腰椎功能评分高于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组患者VAS、腰椎功能评分比较(,分)
注:与对照组比较,aP<0.05
3 讨论
胸腰椎骨折是脊柱外科的常见疾病,经椎旁肌间隙入路椎弓根螺钉内固定手术治疗腰椎骨折的主要目的是恢复腰椎的生理曲度、重建腰椎的稳定性[7]。传统胸腰椎后侧正中切口入路跨伤椎置钉技术治疗不仅需要钝性去除手术周边的大部分结缔组织及被覆黏膜,而且可能在分离过程中损伤血管及细小神经通路,造成患者椎旁肌肉术后远期出现去神经营养作用、肌肉缺血坏死及腰腹部的疼痛。传统胸腰椎后侧正中切口入路跨伤椎置钉技术治疗前后可能导致患者多种不良事件,包括:①脊髓和神经根损伤:手术出血量大或手术止血不彻底,血肿压迫脊髓;②脑脊液漏:手术分离或切除后纵韧带时损伤硬膜囊所致;③胃肠道反应:腰椎前路手术早期,脊柱固定于伸展位时自主神经功能紊乱,电解质失衡,或由于腹膜后血肿对植物神经的刺激引起胃肠道反应[8]。临床研究显示,经椎旁肌间隙入路椎弓根螺钉内固定手术方式被临床推广使用的原因主要为[9,10]:①以手术标记部位为中心,选取患者的肌间隙进行手术入路,保留了肌肉的完整性,术后可缩短患者下床活动时间;②胸腰椎棘突间隙较宽,保证了肌肉分离的安全性,避免了周围血管神经的损伤,降低手术难度;③胸腰椎是人体负重及各种活动有力进行最重要支持部位,该手术切口小、治疗时间短,符合现代临床微创手术的观念,明显减少患者手术过程中的出血量,有效缓解了术中术后的疼痛。椎弓根螺钉内固定是治疗腰椎骨折、椎管狭窄、腰椎滑脱等常见脊柱疾病的手术方法,胸腰椎骨折可导致椎骨内的骨小梁压缩破坏,手术治疗的主要原理是通过前后纵韧带及椎间盘纤维环的牵拉使碎裂的椎体骨皮质复位,使椎体恢复原有的外形[11,12]。
本次研究结果显示,研究组患者手术时间、住院时间、术后下床活动时间均短于对照组,术中出血量少于对照组,差异有统计学意义(P<0.05)。研究组不良事件发生率6.67%低于对照组的43.33%,差异有统计学意义(P<0.05)。研究组患者VAS 评分低于对照组,腰椎功能评分高于对照组,差异有统计学意义(P<0.05)。由此说明胸腰椎骨折应用经椎旁肌间隙入路椎弓根螺钉内固定手术治疗临床效果显著。
综上所述,对胸腰椎骨折患者应用经椎旁肌间隙入路椎弓根螺钉内固定手术治疗效果显著,可有效改善患者腰椎功能,促进患者早日下床活动,且术后不良事件少,值得临床推广。

