呼气末正压对右心室Tei指数的影响
李晓刚, 傅莉媛, 马劲夫, 刘 辉
在机械通气中,呼气末正压(positive end expiratory pressure, PEEP)能够在呼气末保持肺泡内压力,防止肺泡塌陷,复张萎陷的肺泡,增加气体交换面积并延长氧合时间,起到改善氧合的作用。然而,另一方面,PEEP可能引起肺泡过度扩张,引起肺泡间压力上升,造成肺血管阻力增加,使右心后负荷加重,严重时可导致急性右心功能障碍[1-2]。因此,分析PEEP与右心功能之间的关系,能够为呼吸机设置提供依据,避免右心功能障碍的发生,具有重要临床意义。
超声心动图测量的心肌做功指数(Tei指数)是评估右心功能一项可靠指标,它能够综合反映右心室的收缩和舒张功能,是右心室功能的总体估计值,并且其测量不受心脏大小、形状和心率的影响[3]。近年来,大量研究[4-5]证实由肺源性心脏病、风湿性疾病、心肌病、冠心病以及化疗药物导致的右心功能损害均引起Tei指数明显升高。因此,使用右心Tei指数来综合评估不同水平PEEP对右心功能的影响具有理论上的可行性。本研究通过观察不同PEEP时右心室Tei指数和肺部静态顺应性(static lung compliance, Clst)的变化,以探讨PEEP对Clst及右心功能的影响,进一步通过测量左心室每搏输出量来评估PEEP对心输出量的影响。
1 资料与方法
1.1病例资料 选取解放军总医院2021年6月至2022年1月重症医学科收治的患者。入选标准:①18岁≤年龄≤85岁;②循环平稳,无任何休克状态,不存在液体复苏的情况;③有创机械通气;④呼吸机辅助模式为容量控制通气模式,呼吸机PEEP均为4 cm H2O;⑤小潮气量通气6~8 mL/kg体质量。排除标准:①存在休克,循环不平稳;②存在中重度急性呼吸窘迫综合征(acute respiratory distress syndrome, ARDS),以2012年柏林标准进行筛选;③腹腔间隔室综合征;④胸腹腔畸形或心肺复苏术后;⑤胸肺部损伤,血气胸,心脏或肺部手术;⑥心功能不全、心律失常;⑦心脏瓣膜疾病;⑧慢性阻塞性肺疾病或肺动脉高压;⑨无法获得满意超声图像。本研究为观察性研究,不涉及对入选患者实行任何治疗干预,符合免除知情同意的条件。本研究已经中国人民解放军第三〇五医院伦理委员会审批并通过([2021]伦理第(6)号)。
1.2研究方法
1.2.1 呼吸机调整及一般指标记录 该研究为自身前后对照的临床观察性研究,所有患者入科后根据病情进行镇静、镇痛及其他常规治疗,连接呼吸机(MAQUET Servo-s)进行机械通气,设置为容量控制通气模式,潮气量(tidal volume, TV)为6~8 mL/kg,依次递增PEEP为4、8及12 cm H2O,每次调整后保持稳定机械通气30 min,利用呼吸机吸气末屏气功能测定平台压(platform pressure, Pplat)并计算Clst(Clst=TV/Pplat-PEEP)。记录患者心率、血压及血氧饱和度,采集动脉血气分析,并记录乳酸。患者调整PEEP过程中均有重症专业主治或以上职称医师在床旁进行指导。
1.2.2 超声心动图检查 每次调整PEEP稳定30 min后使用超声仪器(PHILIPS CX50 POC)行超声心动图检查,于胸骨左侧1 cm左右的第2~4肋间放置超声探头,探头标记点朝向患者右肩,探查左室长轴切面,记录患者左室流出道内径[D(cm)]。沿左室长轴移动探头至心尖部,转动探头显露心尖四腔心切面,在心尖四腔心切面使用组织多普勒,取样框部位为右室三尖瓣环游离壁处,取样容积为3.7 mm,描记速度为100 mm/s。利用测量工具,在图上分别标记测量等容收缩期时间[isovolemic systolic time, IVCT(ms)]、射血时间[ejection time, ET(ms)]及等容舒张期时间[isovolumic relaxation time, IVRT(ms)],并计算Tei指数[Tei指数=(IVCT+IVRT)/ET]。调整探头角度,显露心尖五腔心,在左室流出道部位使用频谱多普勒探查流出道血流,使用时间速度积分[velocity time integral, VTI(cm)]描记相邻3次心动周期的流出道血流时间速度积分,取平均值,并计算每搏量[stroke volume, SV=π×D2×VTI/4(mL)]及心输出量[cardiac output, CO=每搏量×心率/1000(L/min)]。检查者由重症专业主治或以上职称医师实施,每次测量进行3次,取平均值。

2 结果
2.1一般资料 本研究共计纳入患者52例,其中男性29例,女性23例,年龄40~78岁,平均(61.56±8.01)岁,序贯器官衰竭评分(SOFA)为(6.45±3.76)分],急性生理学与慢性健康状况评分Ⅱ(APACHEⅡ)为(14.69±4.67)分,见表1。利用Shapiro-wilk法对纳入患者年龄、SOFA评分、APACHEⅡ评分与不同PEEP水平时血氧饱和度、心率、平均动脉压及动脉血气乳酸水平进行正态性检验(P>0.05),上述指标服从正态分布。对Tei指数、Clst及CO进行正态性检验(P<0.05),不符合正态分布。

表1 选择机械通气的危重症患者基本资料
2.2PEEP对生命体征的影响 在PEEP为4、8和12 cm H2O时,单因素方差分析显示,患者经皮血氧饱和度、心率、平均动脉压及乳酸差异均无统计学意义(P>0.05)。见表2。

表2 不同PEEP时危重症患者生命体征变化
2.3PEEP对Clst的影响 在PEEP为4、8和12 cm H2O时,肺顺应性随PEEP增加而降低,Clst分别为50.72(43.61,57.85)、45.60(42.21,51.22)和37.39(31.64,41.20),组间差异有统计学意义(P=0.00)。配对样本秩和检验显示,PEEP 4 cm H2O时Clst与PEEP 8 cm H2O时Clst(Z=-4.543,P=0.00),以及PEEP 8 cm H2O时Clst与PEEP 12 cm H2O时Clst(Z=-5.514,P=0.00)差异均有统计学意义。见图1。
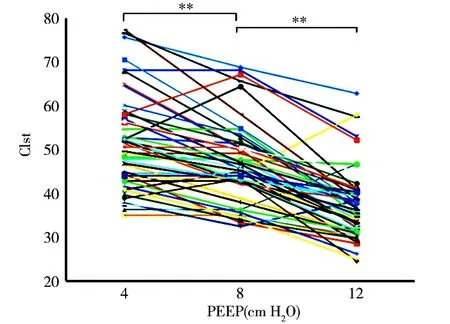
注:Clst为肺静态顺应性;PEEP为呼气末正压;**P<0.01
2.4PEEP对右心室Tei指数的影响 随着PEEP增加Tei指数呈增加趋势(见图2),PEEP为4、8和12 cm H2O时,Tei指数分别为0.41(0.31,0.46)、0.45(0.36,0.52)和0.57(0.49,0.72),差异有统计学意义(P=0.00)。进一步对两两样本之间进行配对样本秩和检验,PEEP 4 cm H2O时Tei指数与PEEP 8 cm H2O时Tei指数(Z=-5.391,P=0.00),以及PEEP 8 cm H2O时Tei指数与PEEP 12 cm H2O时Tei指数(Z=-6.277,P=0.00)差异均有统计学意义,右心室Tei指数随PEEP增加而增加(见图3)。
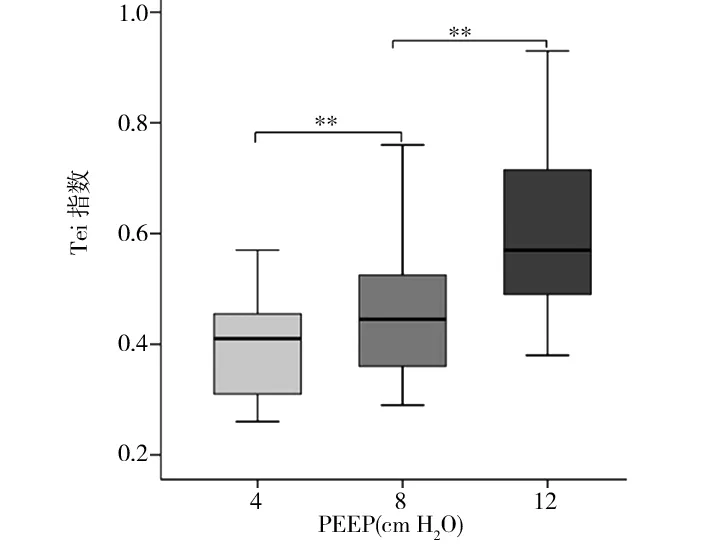
注:PEEP为呼气末正压;**P<0.01
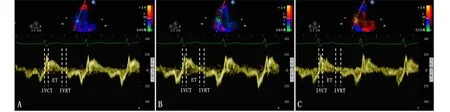
注:IVCT为等容收缩期时间;ET为射血时间;IVRT为等容舒张期时间;Tei指数为心肌做功指数;图3A PEEP=4 cm H2O时,IVCT=57 ms, IVRT=63 ms, ET=256 ms, Tei=0.47;图3B PEEP=8 cm H2O时,IVCT=61 ms,IVRT=70 ms, ET=239 ms, Tei=0.55;图3C PEEP=12 cm H2O时,IVCT=62 ms, IVRT=86 ms, ET=203 ms,Tei=0.73
2.5PEEP对CO的影响 PEEP为4、8和12 cm H2O时,CO为60.89(54.79, 67.73)mL、60.69(56.36, 68.84)mL和60.65(54.91, 68.24)mL,Friedman检验显示,不同PEEP水平时CO秩均值分别为1.87、2.19和1.94,组间差异无统计学意义(P=0.219)。参考心率,计算不同PEEP时,CO分别为4.72(4.37,5.21)L/min、4.72(4.23,5.24)L/min和4.73(4.22,5.30)L/min,Friedman检验显示,不同PEEP水平时CO秩均值分别为2.02、2.13和1.85,组间差异无统计学意义(P=0.334)。见图4。
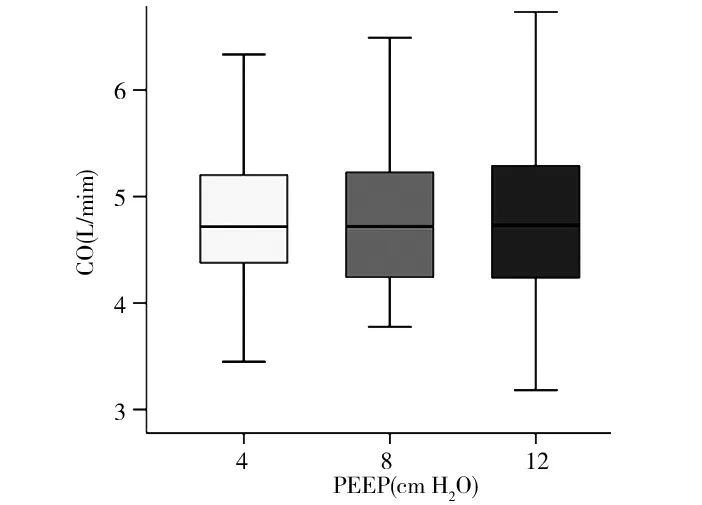
注:CO为心输出量;PEEP为呼气末正压
3 讨论
随着重症患者血流动力学领域研究的不断进步,右心功能在循环维持中的地位和作用逐渐被认识和重视。右心功能与肺循环的关系密切,正常的肺脏循环是一高流速低压力系统,右心后负荷较左心小[6]。当肺部出现病变时,例如肺血管栓塞、缺氧或较高的有创机械通气等情况时,会引起肺循环阻力改变,导致右心功能受影响,甚至可发生急性肺心病(acute cor pulmonale, ACP)[7]。PEEP会增加肺泡内压和残气量,起到改善氧合的作用。同时,呼气末正压使胸腔内压增加,导致回心血量减少,心脏的前负荷减小。另外,胸腔内压升高时,左心室跨壁压和胸内压差值减小,左心室后负荷也会减小。因此,适当的PEEP具有改善左心功能的作用[8-9]。然而,相比于左心室,右心室心肌厚度较薄、顺应性也更好,当PEEP发生改变时,就有可能通过改变肺血管阻力对右心室后负荷产生影响。
超声对右心功能评估的价值越来越得到认可[10],它具有无创、实时、动态的优点。近年研究发现,放射性核素磁共振成像测量的右心室射血分数和超声测量的右心室Tei指数具有良好的相关性,认为右心室Tei指数可作为肺动脉高压患者右心功能的一个可信指标[11]。因此,右心室Tei指数在预测肺动脉高压疾病严重程度和评估患者血流动力学方面具有重要的临床应用价值[12]。除此之外,在先天性心脏病患者右心功能评估中,Tei指数与右心室直径、面积改变分数、三尖瓣环平面收缩偏移及S′波相比具有更好的诊断能力[13]。另外,右心室Tei指数具有评估急性呼吸窘迫综合征(ARDS)患者右心功能[14]、预测心肌梗死预后的价值[15]。因此,使用右心室Tei指数评估PEEP对右心功能的影响具有一定的理论依据。
本研究纳入肺部原发病以外因素对机械通气的危重症患者进行观察研究,发现在PEEP为 4、8和12 cm H2O时,Clst随PEEP增加而降低,分别为50.72、45.60和37.39。然而,这与ARDS的“开放肺”理论并不一致[16-17],可能系本研究所纳入的患者肺部相对正常,并不存在肺泡塌陷、不张,因此,不需要较高的PEEP来维持肺泡的开放状态。从中位数变化趋势上看,在PEEP从4 cm H2O上调到8 cm H2O时,Clst的变化较小,而PEEP从8 cm H2O上调至12 cm H2O时,Clst下降更为明显,说明在PEEP在12 cm H2O甚至更高水平时,患者呼气末肺容积会过度增加,从而导致了Clst明显下降。为明确PEEP改变对右心功能的影响,本研究通过超声心动图组织多普勒的方式测量患者右心Tei指数,发现在PEEP增加后Tei指数呈升高趋势,在PEEP为4、8和12 cm H2O时,Tei指数分别为0.41、0.44和0.57。Tei指数是右心功能的整体反应值,既往研究认为当Tei指数>0.54时,即可认为右心功能不全,而当Tei指数>0.67时,能够提示患者预后不良[3, 18]。因此,本研究发现,增加PEEP后患者右心功能受损,这可能是由于增加PEEP时,肺呼气末容积增加,导致了肺泡血管受压缩或闭塞,引起了肺血管阻力的增加,从而增加了右心后负荷[19-20]。本研究也试图通过超声心动图估测肺动脉压力,以探索PEEP导致右心功能损伤的机制,但超声心动图的局限在于并不能准确估测每一个患者的肺动脉压[21],精确的肺动脉压力尚需要通过肺动脉漂浮导管来获取,因此,未能证实PEEP改变对肺动脉压力的影响。为进一步探讨PEEP对CO的影响,使用时间速度积分的方式对不同PEEP水平时CO进行了测量,发现调整PEEP后CO分别为60.89(54.79, 67.73) mL、60.69(56.36, 68.84) mL和60.65(54.91, 68.24) mL,差异无统计学意义(P>0.05)。不同PEEP时CO分别为4.72(4.37,5.21)L/min、4.72(4.23,5.24)L/min和4.73(4.22,5.30)L/min,差异无统计学意义(P>0.05)。说明在PEEP由4 cm H2O上升至12 cm H2O时,尽管右心Tei指数增加,右心功能受到影响,但CO无明显改变,其原因可能系PEEP增加后左心室后负荷会减小,导致左心室收缩代偿性增强,射血能力增强,避免了CO的下降。
综上所述,PEEP增加时会导致Clst下降,并且影响右心功能。对于心功能正常患者,常规设定PEEP并不会影响整体心输出量,但当遇到具有右心功能不全患者时,尤其要注意PEEP对右心功能的影响,避免诱发右心衰竭加重甚至出现循环衰竭。本研究尚存在一定局限性。首先,作为一项临床观察性研究,入组患者基线资料差异较大,但由于本研究采取自身前后对照,会在一定程度上减小对结果的影响。其次,此次试验PEEP改变只是在4~12 cm H2O之间,考虑到高PEEP对患者肺部及血流动力学的不良影响,无法在更大范围内调整PEEP进行观察,导致结论不全面。最后,该研究患者来自单中心,样本量较小,结论可靠性尚需更大样本量的研究来验证。

