康复训练对耳源性眩晕患者前庭功能的影响
巴晓梅,陈军
(滨州医学院附属医院耳鼻喉科,山东滨州 256603)
眩晕的临床表现以感觉自身或周围事物晃动、旋转为主,对患者的日常生活造成严重影响[1]。 眩晕的病因复杂,可由多种疾病引发。 耳源性眩晕由耳部疾病导致,于所有眩晕疾病中占比70%[2]。 当耳部受到损伤后,可直接或间接影响前庭系统,继而出现耳源性眩晕。 现阶段,临床治疗耳源性眩晕的方法包括内科、外科及康复治疗,其中内科治疗以抗眩晕药物为主,可改善患者症状,多用于眩晕急性发作期;外科治疗主要是针对内科治疗及康复训练效果不明显者,可通过手术达到缓解症状的目的;康复治疗多指前庭康复训练,可重塑中枢反射,进而发挥前庭系统的代偿作用。 前庭功能与耳源性眩晕的关系密切,其能够反映球囊、椭圆囊功能和通路的完整性,采用前庭诱发肌源性电位检查可提高眩晕诊断及疗效判断的准确性。 本研究选取2020 年1 月—2021 年9月本院收治的100 例耳源性眩晕患者为对象,分析康复训练治疗耳源性眩晕的效果及对患者前庭功能的影响。报道如下。
1 资料与方法
1.1 一般资料
选取本院收治的100 例耳源性眩晕患者为研究对象。纳入标准:明确诊断为耳源性眩晕;可执行指令性动作;可进行语言交流。 排除标准:接受过康复训练;急性发作期。 按照随机数字表法将所有患者分为对照组与研究组,每组50 例。 对照组中,男25 例,女25 例;年龄35~60 岁,平均年龄(47.65±1.24)岁。研究组中,男27 例,女23 例;年龄36~60 岁,平均年龄(47.66±1.25)岁。 两组患者的各项一般资料比较,组间差异无统计学意义(P>0.05)。本研究经本院医学伦理委员会审批,患者均签署知情同意书。
1.2 方法
对照组采用常规治疗:给予患者地芬尼多片(北京太洋药业股份有限公司, 国药准字H11021173)口服,25 mg/次,3 次/d,共治疗4 周。
研究组在对照组基础上进行康复训练, 具体如下:(1)第1 周。 采用脑电仿生电刺激仪[上海仁和医疗设备有限公司,CVFT-011M 型,沪食药监械(准)字2005 第2261447 号]进行低频电刺激治疗,设定脉冲幅度为0~30 mA 连续可调,1 次/d。 同时指导患者进行颈部按摩,自风池穴开始沿颈部按摩至肩部,20 次/d。(2)第2 周。 在第1 周基础上,指导患者学习颈椎操,先望天花板写米字,之后进行头部左右旋转、环绕颈项、缩头松肩、回头望月、挺胸松肩等动作,10 min/次,5~10 次/d。 (3)第3 周。 在第2 周基础上,指导患者按照前屈、后伸、左/右侧曲、左/右旋转的顺序进行屈伸侧旋康复训练,每日正反方向各5 次。 (4)第4周。在第3 周基础上,指导患者学习自行按摩,使用第二指关节按摩颈肩部,以数毫米幅度移动,力度逐渐增强,20 min/次,早晚各1 次。
1.3 观察指标
(1)眩晕程度。治疗前后,分别采用眩晕障碍量表(DHI)评定患者的眩晕程度,量表包括情绪、躯体、功能3 个维度,共25 个项目,每个项目包括是、有时、否3 个选项,分别计4、2、0 分,最高分100 分[3],分数越低表明患者眩晕程度越轻。
(2)前庭功能。 治疗前后,分别采用日本光电MEB-9400C 肌电图诱发电位仪测定患者的前庭诱发肌源性电位,包括颈源性肌源性电位(cVEMP)、眼源性肌源性电位(oVEMP),分别记录N 波潜伏期、P 波潜伏期和N-P 波振幅。
(3)临床效果。治愈:眩晕症状消失;有效:眩晕症状有所改善,DHI 评分下降≥50%, 仍伴随轻微旋转感;无效:眩晕症状无改善或加重[4]。 总有效率=治愈率+有效率。
1.4 统计方法
采用SPSS 21.0 统计学软件进行数据分析。 计量资料以(±s)表示,组间比较采用t 检验;计数资料以[n(%)]表示,组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结 果
2.1 治疗前后眩晕程度组间比较
治疗前,两组的各项DHI 评分比较,组间差异无统计学意义(P>0.05);治疗后,两组的各项DHI 评分均低于治疗前, 且研究组各项DHI 评分明显低于对照组,组间差异有统计学意义(P<0.05)。 见表1。
表1 两组治疗前后DHI 评分比较[(±s),分]
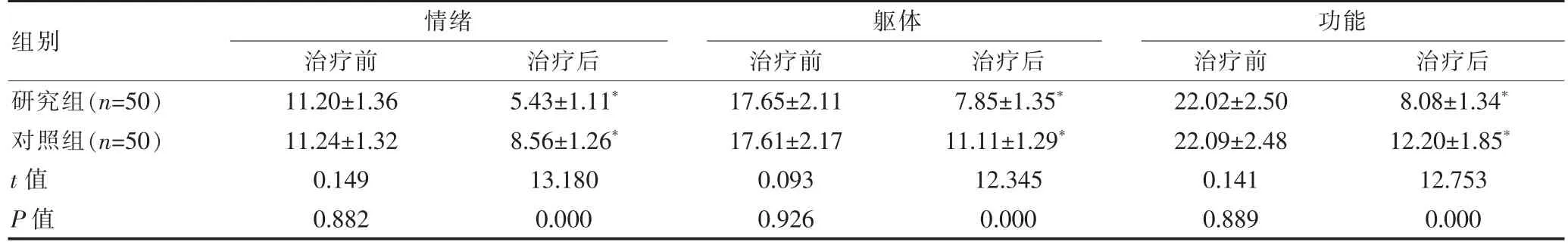
表1 两组治疗前后DHI 评分比较[(±s),分]
注:与同组治疗前比较,*P<0.05
组别情绪治疗前 治疗后躯体治疗前 治疗后研究组(n=50)对照组(n=50)t 值P 值11.20±1.36 11.24±1.32 0.149 0.882 5.43±1.11*8.56±1.26*13.180 0.000 17.65±2.11 17.61±2.17 0.093 0.926 7.85±1.35*11.11±1.29*12.345 0.000功能治疗前 治疗后22.02±2.50 22.09±2.48 0.141 0.889 8.08±1.34*12.20±1.85*12.753 0.000
2.2 治疗前后前庭功能组间比较
治疗前,两组的各项前庭功能水平比较,组间差异无统计学意义 (P>0.05); 治疗后, 两组cVEMP、oVEMP 的P 波潜伏期及N-P 波振幅均优于治疗前,且研究组cVEMP、oVEMP 的P 波潜伏期均短于对照组,N-P 波振幅大于对照组, 组间差异有统计学意义(P<0.05)。 见表2。
表2 两组治疗前后前庭功能水平比较(±s)
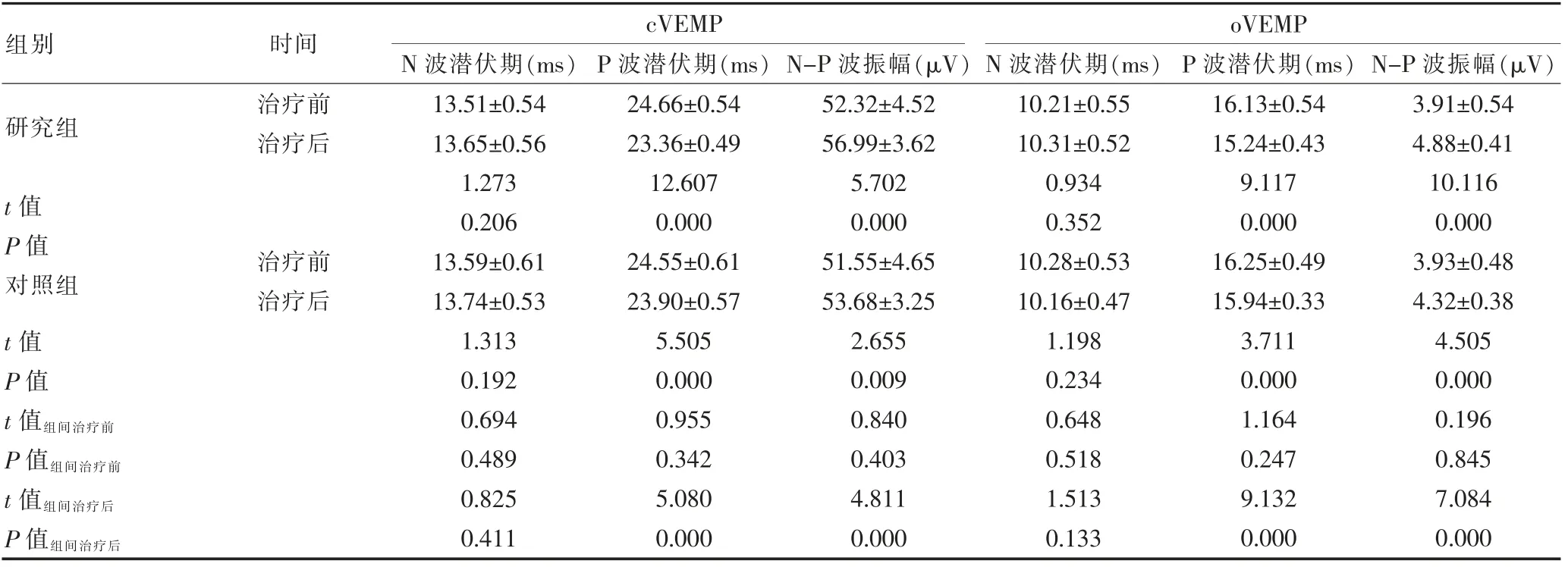
表2 两组治疗前后前庭功能水平比较(±s)
组别研究组t 值P 值对照组t 值P 值t 值组间治疗前P 值组间治疗前t 值组间治疗后P 值组间治疗后时间治疗前治疗后治疗前治疗后cVEMP N 波潜伏期(ms) P 波潜伏期(ms) N-P 波振幅(μV)oVEMP N 波潜伏期(ms) P 波潜伏期(ms) N-P 波振幅(μV)13.51±0.54 13.65±0.56 1.273 0.206 13.59±0.61 13.74±0.53 1.313 0.192 0.694 0.489 0.825 0.411 24.66±0.54 23.36±0.49 12.607 0.000 24.55±0.61 23.90±0.57 5.505 0.000 0.955 0.342 5.080 0.000 52.32±4.52 56.99±3.62 5.702 0.000 51.55±4.65 53.68±3.25 2.655 0.009 0.840 0.403 4.811 0.000 10.21±0.55 10.31±0.52 0.934 0.352 10.28±0.53 10.16±0.47 1.198 0.234 0.648 0.518 1.513 0.133 16.13±0.54 15.24±0.43 9.117 0.000 16.25±0.49 15.94±0.33 3.711 0.000 1.164 0.247 9.132 0.000 3.91±0.54 4.88±0.41 10.116 0.000 3.93±0.48 4.32±0.38 4.505 0.000 0.196 0.845 7.084 0.000
2.3 临床有效率组间比较
研究组的临床总有效率高于对照组,差异有统计学意义(P<0.05)。 见表3。
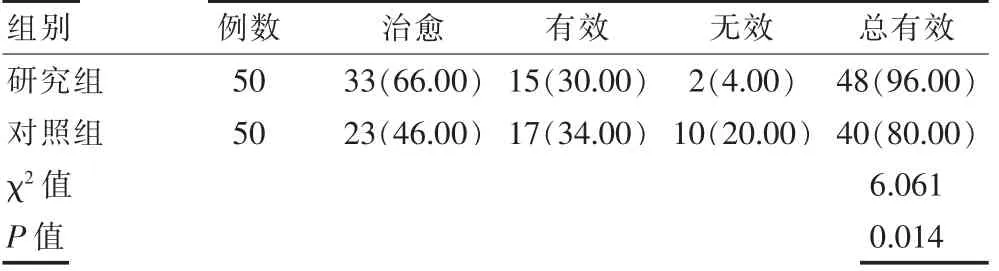
表3 两组临床总有效率比较[n(%)]
3 讨 论
既往临床多采用药物治疗耳源性眩晕,以强化前庭代偿过程,于患者大脑构建感觉上的新平衡,减轻呕吐、恶心等伴随症状[5]。 近年来,康复训练被越来越多地应用于临床,其作为一种物理疗法,无创伤性且不同于一般的通用运动,可针对受损的前庭进行专业化训练,使其逐渐得到代偿,具有简单、易操作、无副作用的特点,适用于眩晕发作的任何时间段。
本研究结果显示,治疗后,研究组的DHI 评分明显低于对照组,临床总有效率高于对照组,组间差异有统计学意义(P<0.05),与张治成等[6]的研究结果一致。提示在常规治疗基础上进行康复训练可提高耳源性眩晕患者的临床总有效率,更好地改善症状。 前庭康复训练的目的在于促进前庭中枢代偿机制的建立,通过调节前庭系统的适应性,改善眩晕症状,提高患者的日常活动能力[7]。 本研究中研究组患者在进行低频刺激疗法的同时循序渐进地进行按摩及康复训练,同时调节交感神经兴奋性,可加快微循环,逐步增加组织供氧,改善内耳缺血等情况,最终达到治疗目的[8]。临床相关文献指出,当患者出现眩晕症状时,全身血管收缩,局部血流动力学发生改变,血液粘度随之增加,最终导致患者脑供血不足,进而加重眩晕,并对椎-基底动脉系统造成明显影响[9]。 前庭系统是维持个体平衡的关键,通过改善前庭功能,能代偿和缓解眩晕症状[10]。 当前庭功能不良时,冲动信号会通过小脑及脑干神经元、神经化学反应传导通路,双侧前庭接收到不对称的传入冲动信号, 导致平衡状态被破坏,出现失衡[11]。 而中枢神经系统具有代偿性、适应性及可塑性, 因此对中枢神经进行反复且适当的刺激,前庭细胞会出现适应性改变, 使前庭功能得到改善。本研究结果显示, 研究组cVEMP、oVEMP 的P 波潜伏期短于对照组,N-P 波振幅大于对照组, 组间差异有统计学意义(P<0.05),提示通过康复训练可提升耳源性眩晕患者的前庭功能,改善其眩晕症状[12]。 该结果与杨琪等[13]的研究结果一致,说明在常规治疗基础上进行康复训练,可发挥协同作用,进一步改善耳源性眩晕患者的症状,促进机体平衡的恢复。
综上所述,耳源性眩晕患者进行康复训练可改善前庭功能,减轻眩晕症状,值得临床推广使用。

