京都胃炎分类在早期胃癌筛查中的应用
——5 例早期胃癌的诊治体会
杨洋,张晓明
(河北省保定市第一中心医院消化二科,河北 保定 071000)
0 引言
胃癌是我国最常见的消化道肿瘤之一,无论发病率还是死亡率均跃居恶性肿瘤的第2 位。如何在日常胃镜检查时发现早期病变是目前临床的焦点和难点。依据中村恭一的胃癌三角理论,胃癌发生与背景黏膜状态相关,即萎缩、肠化的黏膜发生分化型胃癌,非萎缩的黏膜发生未分化型胃癌。日本内镜学会推出京都胃炎分类评分[1],进行胃癌风险评估。现回顾临床工作中5 例早期胃癌的诊治过程。
1 病例资料
【例1】男,60 岁,主因发现胃黏膜病变4 天入院。既往冠心病病史10 年、2 型糖尿病病史3年。入院前4 天因腹部不适于当地胃镜示慢性萎缩性胃炎、胃体后壁病变,为行内镜治疗而来我院。胃功能三项:胃蛋白酶原Ⅰ/Ⅱ 2.11,胃泌素-17 1.30 pmol/L。根据普通白光胃镜进行胃癌风险评估:0-3 萎缩,有肠上皮化生(胃体,胃窦),无皱襞肿大,无鸡皮样改变,弥漫性发红(重度),京都胃炎分类总分:6 分。精查胃镜:胃体后壁可见大小约1.5cm×1.5cm 的Ⅱc 型病变(见图1)。放大内镜结合窄带成像内镜(NBI-ME):病变边界线(Demarcation line,DL)(+),腺管结构扭曲变形,微血管增粗,部分区域形成网格状(见图2)。予以胃黏膜剥离术(Endoscopic submncosal dissection,ESD)治疗,术后病理:(胃体ESD)高—中分化腺癌,癌组织侵及粘膜肌但未浸透,周围粘膜呈重度肠化重度萎缩,基底及水平切缘阴性。
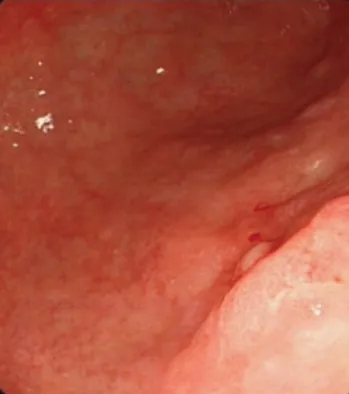
图1 白光胃镜图像
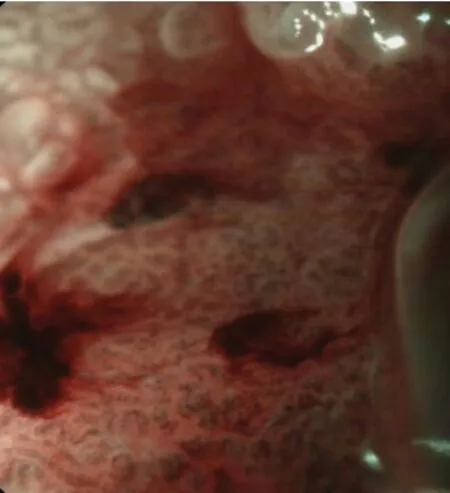
图2 放大胃镜图像
【例2】男,73 岁,主因间断腹胀1 个月入院。既往阵发性房颤病史13 年。入院前1 个月出现腹胀,以上腹部为主,进食后明显,无恶心呕吐、反酸烧心等不适,胃镜示萎缩性胃炎伴糜烂、胃体粘膜病变,为行内镜治疗而来我院。胃功能三项:胃蛋白酶原Ⅰ/Ⅱ 3.1,胃泌素-17 0.70 pmol/L。胃癌风险评估:0-3 萎缩,无肠上皮化生,有皱襞肿大,无鸡皮样改变,弥漫性发红(重度),京都胃炎分类总分:5 分。精查胃镜:胃体上部后壁可见大小约1.5cm × 1.5cm 的Ⅱa+Ⅱc 型病变。NBI-ME:DL(+),微血管增粗、紊乱,腺管结构紊乱。予以ESD 治疗,术后病理:(胃体ESD)高分化腺癌,周围粘膜呈萎缩性改变伴肠化,基底及水平切缘阴性。
【例3】男,78 岁,主因发现胃黏膜病变1 个月入院。既往高血压病史30 年。入院前1 个月患者因腹痛就诊当地医院胃镜示胃角粘膜病变,为行内镜治疗入院。胃功能三项:胃蛋白酶原Ⅰ/Ⅱ8.1,胃泌素-17 1.10 pmol/L。胃癌风险评估:0-3萎缩,有肠上皮化生(胃体、胃窦),无皱襞肿大,无鸡皮样改变,弥漫性发红(重度),京都胃炎分类总分:6 分。精查胃镜:胃角粗糙不平,可见大小约3.0cm×3.0cm Ⅱb 型病变,可见自发性出血。NBI-ME:DL(+),腺管结构呈绒毛状,排列紊乱,微血管增粗、扭曲。予以ESD 治疗,术后病理:(胃角ESD)高级别上皮内瘤变,局部癌变(高分化腺癌),癌组织紧邻黏膜肌层,周围粘膜显慢性炎,伴轻度萎缩及肠化,基底及水平切缘阴性。
【例4】男,50 岁,主因间断恶心、呕吐1 个月入院。既往体健。入院前1 个月患者出现恶心、呕吐,呈非喷射性,呕吐物为胃内容物,无反酸、烧心、腹痛等不适,胃镜示非萎缩性胃炎伴糜烂,为求内镜治疗入院。胃功能三项:胃蛋白酶原Ⅰ/Ⅱ 11.81,胃泌素-17 7.39 pmol/L。胃癌风险评估:C-2 萎缩,有肠上皮化生(胃窦),无皱襞肿大,无鸡皮样改变,弥漫性发红(重度),京都胃炎分类总分:4 分。精查胃镜:胃窦前壁可见一处大小约1.5cm×1.5cm Ⅱc型病变。NBI-ME:DL(+),腺管结构呈绒毛状,排列、分布紊乱,表面大量白色不透明物质沉积,微血管观察不清。予以ESD 治疗,术后病理:(胃窦ESD)高级别上皮内瘤变,周围粘膜呈萎缩性改变,基底及水平切缘阴性。
【例5】男,69 岁,主因发现胃黏膜病变1 周入院。既往慢性阻塞性疾病病史10 年。入院前1 周当地胃镜示胃窦后壁粘膜病变,色泽发红,边缘隆起,为行内镜治疗入院。胃功能三项:胃蛋白酶原Ⅰ/Ⅱ 18.66,胃泌素-17 0.52 pmol/L。胃癌风险评估:0-1 萎缩,有肠上皮化生(胃窦、胃体),无皱襞肿大,无鸡皮样改变,无弥漫性发红,京都胃炎分类总分:4 分。精查胃镜:胃窦后壁可见一处大小约3.0cm×4.0cm Ⅱc 型病变。NBI-ME:DL(+),腺管结构紊乱,微血管增粗,相互连接呈网格状。予以ESD 治疗,术后病理:(胃窦后壁ESD)高—中分化腺癌,周围粘膜呈重度肠化重度萎缩,基底及水平切缘阴性。
2 讨论
早期胃癌的患者多数没有症状,或是非特异的腹痛、餐后饱胀不适、嗳气、早饱等消化不良症状,临床不易与慢性胃炎、消化性溃疡等疾病相鉴别。我国尚未开展大规模的普通人群的胃癌普筛计划。因此现阶段针对胃癌高危人群的重点筛查是临床工作的现状。我国《早期胃癌筛查及内镜诊治共识意见》[2]建议符合以下第1 条和第2-6 条中任一条者列为胃癌高危人群:①年龄40 岁以上;②胃癌高发地区人群;③幽门螺杆菌(Helicobacter pylori,Hp)感染者;④既往有慢性萎缩性胃炎、胃溃疡等癌前病变;⑤胃癌患者一级亲属;⑥存在胃癌其他危险因素(高盐、腌制因素、吸烟、饮酒等)。目前我国Hp 感染率仍达50%,以此所计算的高危人群数字也是极其庞大的。
胃黏膜萎缩和肠化生是公认的胃癌的癌前状态,胃癌发生风险与萎缩、肠化生范围相关。Rugge等[3]研究纳入1775 例患者进行胃镜随访(平均随访55 个月),发现胃黏膜上皮内瘤变及癌均发生在胃炎评价系统、基于肠化生的胃炎评价系统Ⅲ-Ⅳ期即广泛胃黏膜(胃体胃窦)中重度萎缩、肠化患者。提示在胃黏膜萎缩、肠化的患者人群中进行胃镜检查可以提高早期胃癌的检出率。欧美国家目前仍是基于新悉尼胃炎分类的常规胃黏膜活检,分别于胃角、胃窦大小弯、胃体大小弯各1 块,采用直观模拟评分法评估有无Hp、慢性炎症病变、活动性、萎缩和肠化程度。这种通过黏膜活检的方法虽然客观准确,但耗时较长,还会增加消化道出血风险。
血清学检查具有无创、快速、可反复重复检测的特点,近年来得到临床医师的青睐。通过检测血清胃蛋白酶原及胃泌素-17 的水平评估胃黏膜萎缩的范围、程度及胃癌风险。我国一项大样本、多中心的研究,基于15000 例胃癌风险人群的结果显示胃蛋白酶原Ⅰ/Ⅱ<3.89、胃泌素-17>1.5 pmol/L时,胃癌发生风险显著增高。在此基础上结合年龄、性别、Hp 感染等因素建立了新型胃癌筛查评分系统,总分0~23 分,0~11 分为胃癌低危人群,12~16分为胃癌中危人群,17~23 分为胃癌高危人群[4]。谢晓岚等[5]采用该评分系统对卫生系统健康体检人群进行危险分层,在6955 例胃镜检查中发现胃癌57 例、食管癌21 例,其中早期癌总例数34 例,早期癌检出率43.59%。本组5 例患者新型胃癌筛查评分分别为14 分、18 分、15 分、15 分、15 分,均属于中高危人群。但血清学检查目前在我国费用仍较高,需要在胃镜检查之外额外缴费,增加了患者的经济负担。
在普通白光胃镜检查时同步评估胃癌风险,针对高危人群进一步染色、放大胃镜可以起到节省费用、提高效率。日本学者在既往研究基础上设计京都胃炎评分。该评分纳入萎缩、肠上皮化生、皱襞肿大、鸡皮样改变、弥漫性发红等5 项内镜表现。内镜下萎缩依据胃黏膜颜色发白、皱襞消失及血管透见诊断,并根据木村-竹本分类分为闭合型(closed type,C 型)和开放型(open type,O 型)。C0-C1 赋值0 分,C2-C3 赋值1 分,O1-O3 赋值2分。肠化生内镜下表现:胃窦部灰白色扁平隆起,可累及胃体。无肠上皮化生,赋值0 分,肠上皮化生局限于胃窦,赋值1 分,肠上皮化生扩散至胃体,赋值2 分。皱襞肿大定义:明显增粗的皱襞,送气后皱襞不消失。充分送气下皱襞宽度在4mm 以下,赋值0 分,充分送气下皱襞宽度在5mm 以上,赋值1 分。鸡皮样改变定义:位于胃窦的密集分布的均一颗粒样隆起。无鸡皮样改变,赋值0 分,有鸡皮样改变,赋值1 分。弥漫性发红为胃体部连续的、具有一定范围的均匀颜色发红。见到规则排列的集合细静脉(regular arrangement of collecting venules,RAC),无弥漫性发红,赋值0 分。轻度发红,部分区域可见RAC,赋值1 分。RAC 消失,可见连续的,具有一定范围的均匀发红,赋值2 分。Sugimoto 等[6]研究结果显示胃癌组京都胃炎分类评分高于对照组[(4.8±1.1)比(3.8±1.1)],认为评分4 分以上提示胃癌风险升高。Toyoshima等[7]研究也得出相似的结论,胃癌组评分高于对照 组[(5.629±1.149)比(4.687±1.637)],并 显示可对病变组织分型进行预测。如积分>2 分(计分法则:年龄大于65 岁 +2 分,男性 +1 分,存在内镜下肠上皮化生 +1 分,存在皱襞增大-1 分)诊断分化型胃癌的敏感度81.7%,特异度71.8%,准确率78.8%。本组纳入病例平均京都胃炎评分5 分,ESD 病理也证实均是分化型胃癌。
总之,京都胃炎评分有利于普通胃镜检查时发现胃癌高危人群,指导针对性检出病变及靶向活检。

