2018-2020 年耐碳青霉烯类鲍曼不动杆菌临床分布及耐药性分析
杨海刚
(贵阳市第二人民医院,贵州 贵阳 550000)
0 引言
鲍曼不动杆菌(ABA)是不动杆菌属中氧化酶试验阴性,不能运动,生存能力很强的常见的条件致病菌[1],主要引起危重病人呼吸机相关性肺炎[2]和血流感染[3]。容易从外界获得耐药基因,在医院中医务工作者和病人等极易感染该菌。鲍曼不动杆菌的耐药机制复杂,是其对临床常用抗菌药物耐药广泛的原因,临床医生在对该菌引起感染的患者进行治疗时往往疗效欠佳, 是临床治疗面临的棘手问题[4-6],因此该菌被专家和学者们比作21 世纪革兰阴性杆菌中的“耐甲氧西林金黄色葡萄球菌(MRSA)”[7]。现就2018-2020 年我院各临床科室住院患者不同微生物培养标本中分离的鲍曼不动杆菌药物敏感情况及其临床科室分布情况进行统计分析,以便临床医生在为患进行治疗时选择抗菌有效的抗菌药物提供依据,从而有效避免经验用药影响患者的治疗和预后,统计分析情况具体如下。
1 材料与方法
1.1 菌株来源
从2018-2020 年我院各临床科室送检的不同微生物培养标本中,经统计统一患者鲍曼不动杆菌第一次分离株,共计903 株,耐碳青霉烯类鲍曼不动杆菌(CRAB)580 株,占比64.23%。
1.2 质控菌株
质控菌株为铜绿假单胞菌ATCC 27853、大肠埃希菌ATCC 25922。
1.3 仪器
MicroScan WalkAway-96plus 全自动微生物鉴定系统和药敏分析仪系统。
1.4 细菌鉴定和药敏试验
各临床科室送检的微生物培养标本均严格依据不同标本操作作业指导书进行分离培养,通过对可疑分离株进行鉴定及药敏分析,其药敏试验结果按2020 年版美国临床和实验室标准协会(CLSI)的标准进行解释与报告。
1.5 数据分析
采用WHONET5.6 专用统计分析软件统计分析。
2 结果
2.1 耐碳青霉烯类鲍曼不动杆菌的检出情况和在临床科室分布情况
我院2018-2020 年间检出鲍曼不动杆菌903株,其中2018 年检出365 株,2019 年检出300 株,2020 年检出238 株。分别占同年分离株的比例13.18%,11.22%,10.94%,2018 年度占比一度超过肺炎克雷伯菌,排所有分离株第二;大肠埃希菌占比16.64%,17.47%,18.64% 和肺炎克雷伯菌占比13.14%,14.55%,15.91%,2018-2020 年鲍曼不动杆菌(ABA)的临床分布情况见表1。
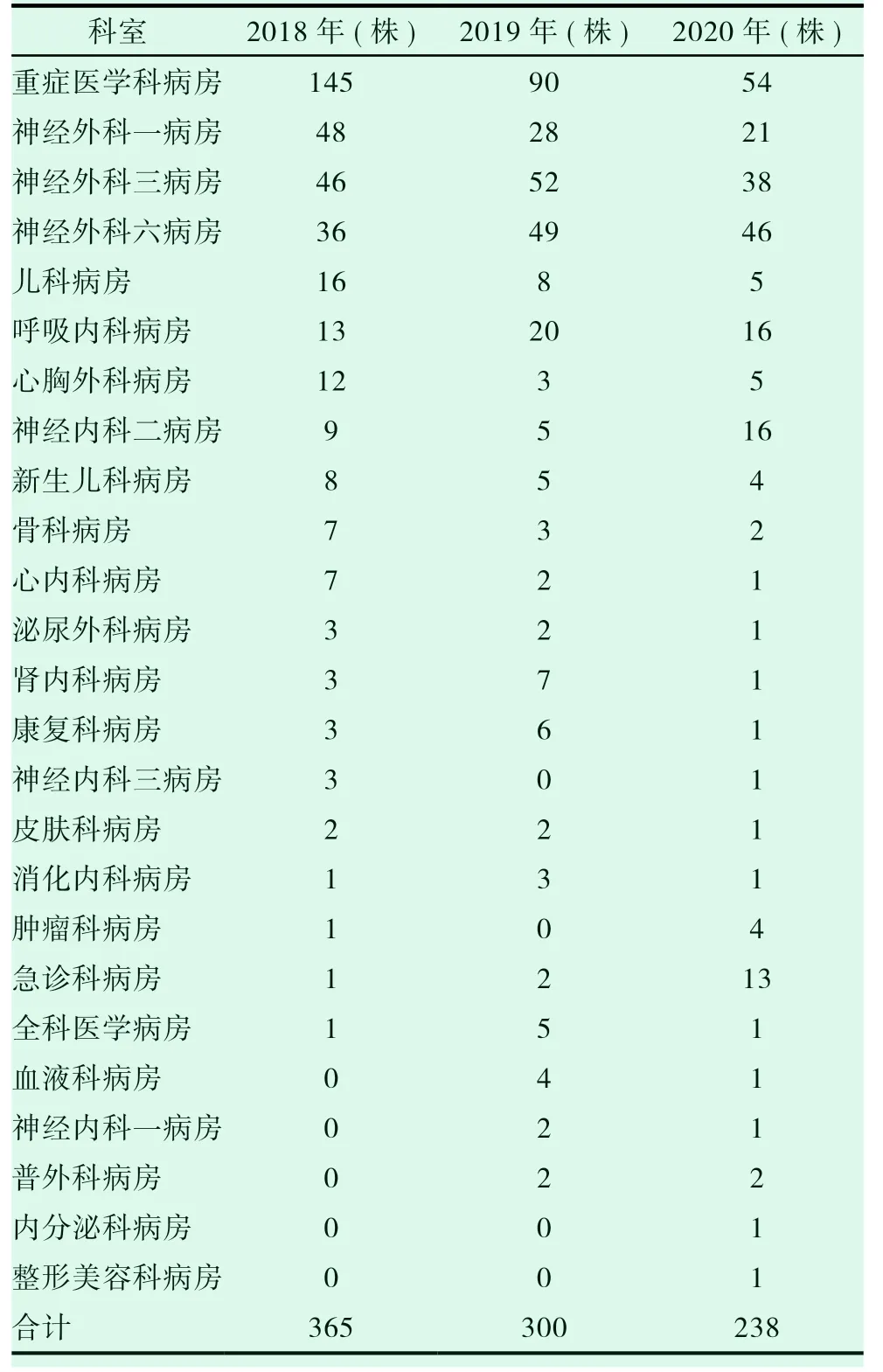
表1 鲍曼不动杆菌(ABA)在临床各科室分布情况(株)
2.2 鲍曼不动杆菌药敏结果
2018-2020 这三年来发现,我院该菌第三代头孢菌素头孢他啶,第四代头孢菌素头孢吡肟,喹诺酮类抗菌药物环丙沙星及氨基糖苷类庆大霉素等抗菌药物的耐药率普遍较高,三年平均耐药率分别为69.7%、68.2%、68.5%、64.6%。年度耐药率头孢曲松耐药率最高,2020 年最高达到了73.5%,总体分析的具体耐药情况及科室分布情况见表2、表3。
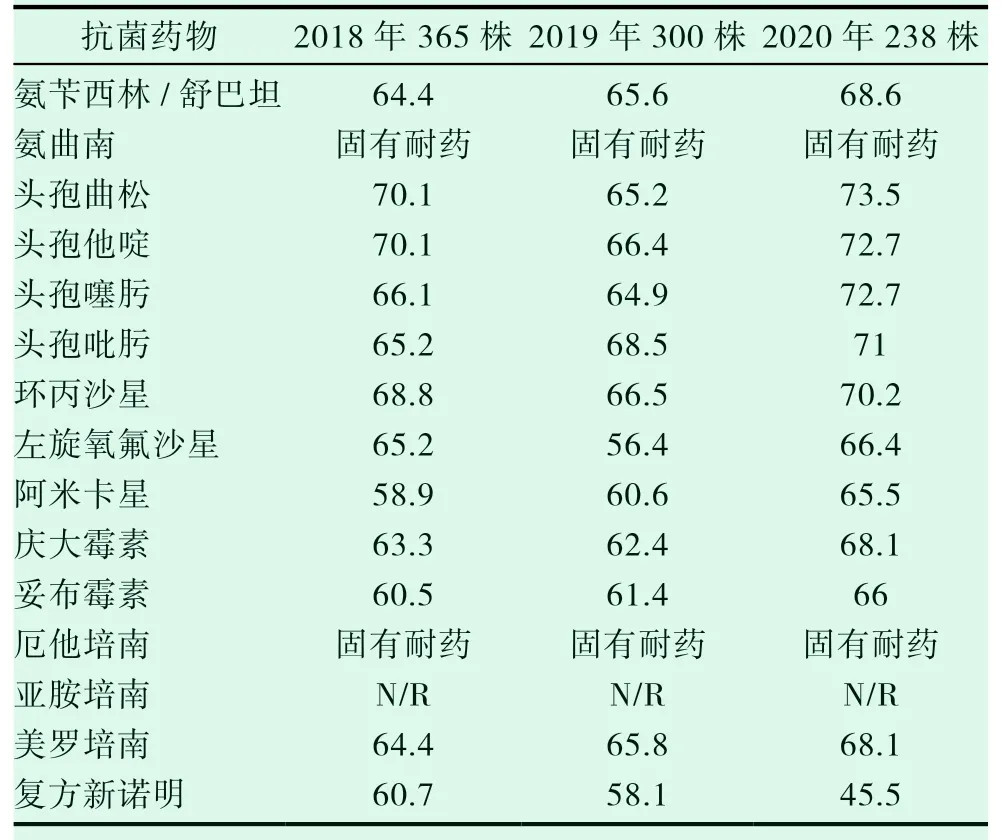
表2 2018-2020 年我院鲍曼不动杆菌(ABA)耐药率(%)
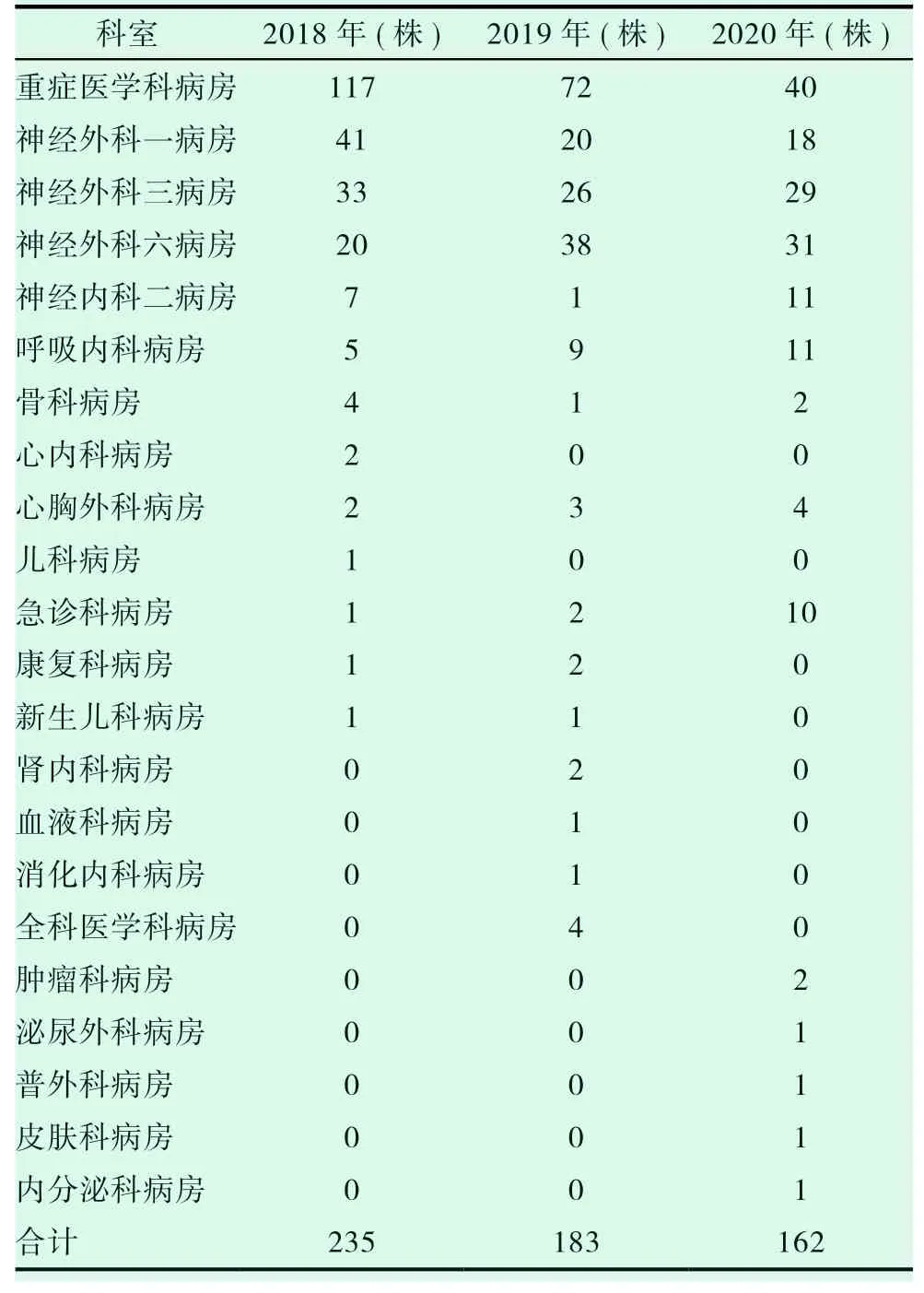
表3 2018-2020 年我院耐碳青霉烯类鲍曼不动杆菌(CRAB)科室分布情况
3 讨论
在生活中,鲍曼不动杆菌几乎无处不在。在人的呼吸道内,泌尿道等处都有它的身影。在医院中更是常见,其生存能力、独立获得外源基因的能力很强。鲍曼不动杆菌是一种可引起肺炎、脑膜炎及泌尿道等感染的非发酵革兰阴性杆菌,也是当前院内感染的主要原因之一[8-10]。耐碳青霉烯类鲍曼不动杆菌为医院获得性感染与社区获得感染中的常见致病菌,分布上前者较多,其也是院内感染致病菌中的常见菌,有文献表明耐碳青霉烯类鲍曼不动杆菌感染[11-12]多因呼吸道感染所致。结合国外相关研究数据显示,鲍曼不动杆菌在众多的医院感染菌中所占地位一直居高不下,在美国医院中占据第四位,前三位分别是大肠埃希菌、肺炎克雷伯菌及铜绿假单胞菌[13]。而在本院检测结果中发现该菌检出率却超过了铜绿假单胞菌,仅低于大肠埃希菌和肺炎克雷伯菌。因此全院上下各医务工作者均高度重视该问题。由表1 可显示,2018-2020 年,我院耐碳青霉烯类鲍曼不动杆菌与鲍曼不动杆菌分离株的占比分别是64.4%、61.0%、68.1%;其具体分布见表3,不难发现分布上以外科系统科室分离较多,其中重症医学科病房因此患者可能系全院各科室重症患者的集中收治科室,因此其分离株也绝对较多,该结果与田兴华,陈毅红结果一致[14-15]。内科系统科室中,以呼吸内科病房、神经内科二病房及急诊科病房分离较多,其原因在于神经内科二病房是我院神经系统疾病中较危重患者就诊科室,呼吸内科病房与急诊科病房收治患者疾病较为复杂多样;同时可能系部分神经外科病房和重症医学科病房的患者当病情严重时做侵入性操作以辅助治疗所致;其次,可能患者本身的某些疾病所导致的免疫力降低,反复住院和长时间使用各类抗菌药物等也会使重症医学科病房和神经外科病房检出率较高的原因。表示3 同时显示,其余科室如心内科病房、肾内科病房、内分泌科病房、肿瘤科病房及骨科病房等分离的鲍曼不动杆菌相对较少,其可能原因是我院为脑科专科医院,就诊于我院以上科室的患者病情较轻,住院时间较短和医院感染预防得当等综合情况有关。即便如此,重症医学科病房、神经外科一、神经外科三、神经外科六病房和重症医学科病房耐碳青霉烯类鲍曼不动杆菌(CRAB)检出率仍居高不下,因此在医院感染预防中,应格外加强以上耐碳青霉烯类鲍曼不动杆菌(CRAB)高检出病房的监测,并不定期到相关科室检查消毒和隔离等措施的执行情况,并对不合适的进行规范指导,尽可能减小鲍曼不动杆菌在医院的爆发和流行。
表2显示,2018-2020 年我院检出的鲍曼不动杆菌表现出多重耐药的现象,对常见的抗生素耐药率在45.5%以上。我院鲍曼不动杆菌对第三代头孢菌素头孢他啶,第四代头孢菌素头孢吡肟,喹诺酮类抗菌药物环丙沙星及氨基糖苷类庆大霉素等抗菌药物的耐药率普遍较高,三年平均耐药率分别 为69.7%、68.2%、68.5%、64.6%。2018-2020 年连续三年耐药率高居不下,因此强烈建议临床医生在选择抗生素在对该菌感染的患者进行治疗时,应尽量选择耐药性比较低的,不容易产生高耐药菌株情况的抗生素,必要时采取联合用药。这样,第一能高效地对患者进行治疗,第二能减少高耐药菌株的产生。由于我院仪器原因致亚胺培南结果不可靠,故无测试结果。因此在判定是否为耐碳青霉烯类鲍曼不动杆菌是通过判断其对美罗培南的敏感性来确定其是否为耐药菌株。表2 显示2018-2020 年鲍曼不动杆菌对美罗培南的耐药率依次为64.4%、61.0%、68.1%,针对鲍曼不动杆菌耐碳青霉烯类抗生素的情况,我院采取增加头孢哌酮/舒巴坦纸片法的药敏试验,或通过仪器法增加粘菌素检测,其结果的判断标准参照当年或上一年CLSI。鲍曼不动杆菌的耐药情况较复杂,能产生多种β-内酰胺酶,从而对碳青霉烯类药物产生耐药,其耐药机制往往是:产生碳青霉烯酶,水解碳青霉烯类药物的β-内酰胺酶、膜孔道蛋白丢失、药物外排泵的表达过度和青霉素结合蛋白改变等等[16]。有资料显示,该菌可产生修饰酶对氨基糖苷类抗菌药物产生耐药,同时还能对环丙沙星、左氧氟沙星等喹诺酮类抗菌药物产生耐药。鲍曼不动杆菌能作为耐药宿主将耐药基因传递给其他细菌,也能接受其他细菌的耐药基因,所以该菌易产生耐药菌株[17]。大量临床数据研究表明,当鲍曼不动杆菌对碳青霉烯类抗菌药物耐药率很高时,那么该菌很有可能发展为多重耐药菌株或泛耐药菌株,可以选择的抗菌药物也会极为有限[18]。此外,大量使用碳青霉烯类药物是产生多重耐药鲍曼不动杆菌的因素[19]。综上所述,鲍曼不动杆菌在这三年间对碳青霉烯类抗菌药物如美罗培南的耐药率相对偏高,所以临床医生在对患者选用碳青霉烯类抗菌药物进行治疗时应谨慎。
研究发现,抗菌药物的选择与使用不当,是导致多重耐药菌出现的常见原因,特别是耐碳青霉烯类鲍曼不动杆菌的大量出现,且耐药菌株的频率仍在加速上升,让临床医生在治疗上很是棘手,为达到治疗效果必要时需选择多种有活性的抗菌药物联合治疗。当然,细菌的耐药情况也存在地区性差异,此次统计分析对我院鲍曼不动杆菌的分布和耐药性有了一定认识,统计结果显示,近三年来耐碳青霉烯类药物鲍曼不动杆菌的耐药率存在不断上升的趋势,鲍曼不动杆菌的耐药现状尤为突出,特别是耐碳青霉烯类鲍曼不动杆菌不断增多的现状值得全院医护人员深思。全院医护人员需立即行动起来,共同为遏制细菌耐药国家行动计划贡献自己绵薄力量。各级临床医生在规范抗菌药物合理选择与使用的同时,针对细菌耐药问题我院医院感染管理科已采取分工协助方式对各临床科室进行网格化管理,专人负责对相关科室进行感染预防管理,进行手卫生跟踪督导,提高手卫生依从性。大量文献报道,良好的手卫生依从性是减少医院感染最便捷和有效的手段,为此,全院医务工作者应养成良好的手卫生意识,主动加强手卫生,以减少多重耐药菌株,特别是耐碳青霉烯类药物鲍曼不动杆菌的产生。

