血清低Alb和低NMID-OC/β-CTX比值与老年女性骨质疏松性骨折的相关性
徐文 邹明 岳建彪*
1.成都体育学院附属体育医院,四川 成都 610041
2.四川省骨科医院,四川 成都 610041
随着人口老龄化,老年骨折已成为日益重要的健康问题,给个人和社会带来了巨大的负担。其最常涉及的是骨质疏松性骨折(osteoporotic fracture,OPF),且发病率正在迅速增加,而女性OPF发病率估计在40%~50%,受过一次骨折后遭受另一次骨折的可能性高达50%~100%[1]。骨折老年女性面临着更多的危险共病,围手术期风险增加,慢性病负担加重,术后并发症风险、功能下降及死亡率增加。由于其严重后果,因此确定风险人群为预防和优化治疗变得越来越重要。目前骨折风险预测能力有限,迫切需要纳入当前可用策略中未包括的骨折风险因素。尽管骨代谢指标在预测骨折发生的价值上存在异质性,但越来越多的证据表明其可能是骨折的风险预测因子,有望成为骨折的独立预测指标[2-3]。而老年女性骨折的发生也可能与虚弱有关,本文通过测定住院老年女性患者与虚弱相关的营养类生化标志物[4]及骨代谢指标,了解骨转换状态及营养指标与老年女性骨折的相关性,以期识别老年女性OPF的危险因素。
1 材料与方法
1.1 一般资料
选取2019年1月至2020年12月收治入院的老年女性患者,共853例,年龄(73.48±7.57)岁。OPF 362例,其中椎体骨折270(74.6%)例,髋部骨折46(12.7%)例,肱骨近端骨折25(6.9%)例,桡骨远端骨折14(3.9%)例,其他骨折7(1.9%)例。
纳入标准:完成骨钙素N段中分子片段(N-MID OC)、总Ⅰ型前胶原氨基端延长肽(t-PINP)、Ⅰ型胶原羧基端肽β特殊序列(β-CTX)、25-羟基维生素D[25-(OH)VitD]、白蛋白(Alb)、血红蛋白(Hb)、钙(Ca)、磷(P)及镁(Mg)检测的患者;年龄≥60岁女性;骨折依据出院诊断;骨质疏松诊断符合髋部或椎体脆性骨折,DXA测量的中轴骨骨密度或桡骨远端1/3骨密度的T值≤-2.5,骨密度测量符合低骨量(-2.5< T值<-1.0)+肱骨近端、骨盆或前臂远端脆性骨折)标准之一[5]。
排除标准:有骨病者;继发性骨质疏松;陈旧性椎体骨折;影响骨代谢的内分泌疾病;肿瘤患者;使用抗骨质疏松药物者;有类风湿性关节炎、系统性红斑狼疮等自身免疫性疾病及感染;肝肾功能不全者及神经系统疾病者。
1.2 方法
纳入患者于入院后次日晨7~9点采集空腹血3~5 mL,离心分离血清,于当日在罗氏cobas e601电化学发光法仪上完成N-MID OC、t-PINP、β-CTX,25-(OH)VitD测定,日立7600生化仪测定Alb、Ca、P和Mg及SysmexXN血细胞计数仪测定Hb。研究期间检测指标累积变异系数(CV%):N-MID OC为3.53,t-PINP为4.77,β-CTX为5.37,25-(OH)VitD为7.24,Alb为2.23,Ca为1.88,P为1.74,Mg为3.05及Hb为2.01。GE双能X射线骨密度仪测量骨密度及岛津COLLIMATOR TYPE R-300 DR进行X线摄片进行骨质疏松的诊断。患者依据是否骨折将其分为无骨折组(A组)和骨折组(B组)。本研究获四川省骨科医院伦理委员会批准,批准号:2019-6-10-1。
1.3 统计学分析
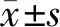
2 结果
2.1 两组患者一般资料与检测指标比较
与A组相比,B组Hb、NMID-OC、25-(OH)VitD、NMID-OC/β-CTX、ALB、Ca、Mg含量降低,年龄及β-CTX增加,差异有统计学意义,而t-P1NP、P及t-P1NP/β-CTX比值差异无统计学意义(P>0.05),见表1。
表1 两组一般资料与检测指标比较Table 1 Comparison of general data and test indicators between the two
2.2 骨折与各指标相关性和风险因素
相关性分析显示老年女性OPF与Hb、NMID-OC、25-(OH)VitD、NMID-OC/β-CTX、ALB、Ca、Mg呈负相关(r分别为-0.18、-0.09、-0.10、-0.23、-0.26、-0.16、-0.10,P均<0.05),与年龄、β-CTX呈正相关(r分别为0.22、0.07,P<0.05),与t-P1NP、t-P1NP/β-CTX及P无相关性(r分别为0.05、0.05、-0.06、-0.01,P均>0.05)。纳入组间比较P值小于0.1及有明显相关性指标进行二元Logistic向前逐步回归分析,显示NMID-OC/β-CTX、Alb为老年女性骨折的风险因素,见表2。
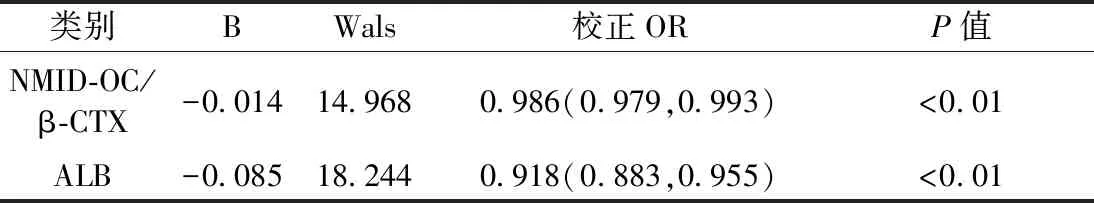
表2 骨折二元Logistic回归分析Table 2 Binary logistic regression analysis of the fracture
2.3 Alb、NMID-OC/β-CTX比值分层与骨折风险
Alb与NMID-OC/β-CTX比值三分层显示,骨折发生率在第1、2层较第3层增加(χ2值Alb为50.5、11.1;NMID-OC/β-CTX为50.8、12.8,P均<0.01),第1层较第2层增加(χ2值Alb为15.0;NMID-OC/β-CTX为13.3,P均<0.01),见表3。三分层Logistic回归分析均以最高层为参考层,显示Alb与NMID-OC/β-CTX比值越低,老年女性风险越高,最低层骨折风险是最高层的分别约2倍和5倍,中间层是最高层的约1.5倍和2倍,见表4。

表3 Alb、NMID-OC/β-CTX比值分层与骨折发生率Table 3 Stratification of Alb and NMID-OC/β-CTX ratio and fracture incidence
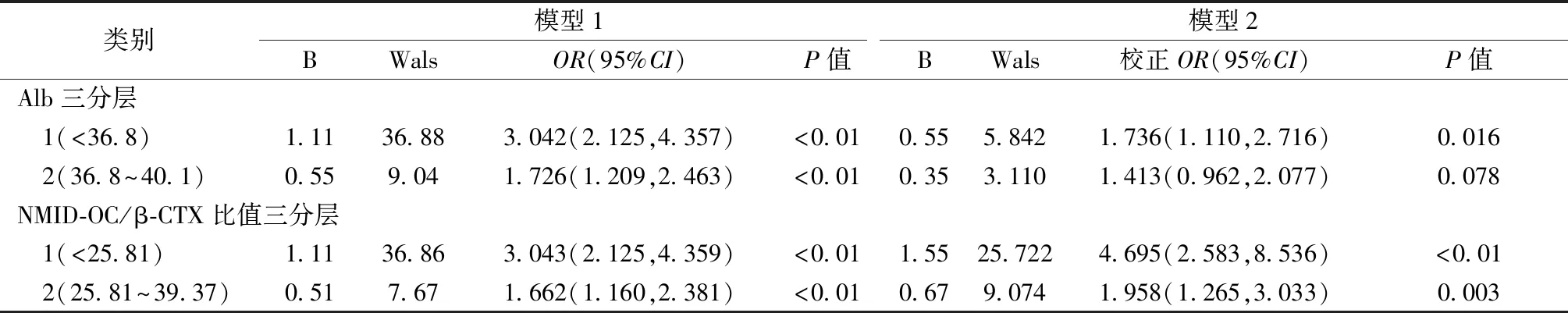
表4 Alb、NMID-OC/β-CTX比值分层与骨折风险Table 4 Stratification of Alb and NMID-OC/β-CTX ratio and fracture risk
2.4 Alb、NMID-OC/β-CTX比值用于老年女性骨折的诊断价值
Alb、NMID-OC/β-CTX比值与二者联合检测显示均可用于老年女性骨折的诊断,但二者联合检测可明显提高诊断性能,其敏感性、特异性、阳性预示值、阴性预示值分别为70.17%、58.66%、55.6%、72.7%,见表5、图1。
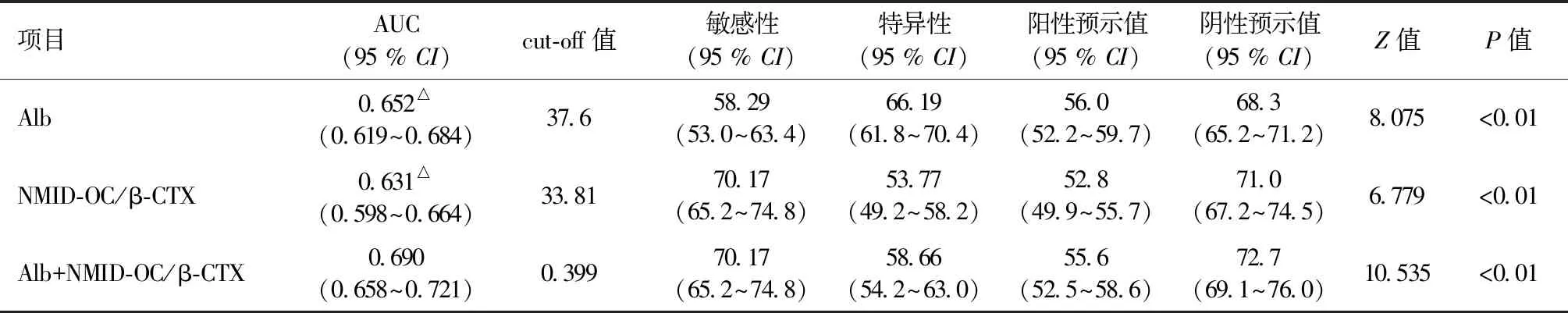
表5 Alb、NMID-OC/β-CTX比值用于老年女性骨折的诊断价值Table 5 The value of Alb and NMID-OC/β-CTX ratio in the diagnosis of the fracture in elderly women
3 讨论
骨质疏松是最常见的骨代谢紊乱,以骨转换增加和骨量减少及骨组织微结构破坏为特征的疾病,骨脆性增强,骨折风险增加[6],骨折是其主要临床后果,会造成老年女性的不良后果[6-8]。骨是一种代谢活跃的组织,通过骨吸收和骨形成进行持续的转换,以保持矿物质的动态平衡和机械特性[9]。骨转换是控制骨骼质量和数量的主要因素,任何低、高转换都可能损害骨质量,而高、低骨转换的特征尚未达成一致[2,10]。老年女性绝经后,骨重建单位增加及重建不平衡,骨丢失加速致骨质疏松形成[11],而骨形成和骨吸收之间的平衡常被忽略。尽管骨质疏松在出现骨折之前是无症状的,患者的发展是沉默的,但可通过骨转换标志物(BTMs)来进行风险评估。BTMs是由成骨或破骨细胞在骨重建过程中释放的一系列蛋白质或蛋白质衍生物[6],反映了骨骼的整体转换率,主要有PINP、骨钙素、CTX等。本研究基于BTMs检测,构建其比值来反映骨重建平衡与老年女性OPF的关系,以减少单一标志物检测的变异性。
骨钙素在成骨细胞中特异表达和产生,是骨中最丰富的非胶原蛋白之一,大多数被整合到有机基质中,可与羟基磷灰石相互作用,与骨形成相关。然而,骨基质中的骨钙素在骨吸收过程中也可以被释放,是二者间的重要偶联物。骨钙素与老年女性OPF的相关性有报道其与年龄无关,在骨折患者中较高,与骨折风险有关[12-15],而Tamaki等[16]却发现其与椎体骨折风险无关。本研究中OPF组N-MID OC含量明显较低,与Qu等[17]一致,尽管与骨折明显负相关,却非其风险因素,这可能与骨折患者中骨钙素的羧化程度有关[16],骨折患者中骨形成与吸收解偶联,二者不平衡,骨形成过程可能减慢。维生素D在体内主要形式为25-(0 H)VitD,在骨代谢中起着关键作用,可调节血钙平衡,对骨细胞呈现多种作用,但与骨折风险之间的关联被证实不一致[7],本研究发现OPF中含量较未骨折组明显降低,与骨折明显相关,也非其危险因素。PINP是成骨细胞在合成Ⅰ型胶原过程中分泌的前胶原分子的延伸肽被酶分解并释放到循环中,血液中主要以完整的三聚体和单体两种形式;而CTX是含吡啶交联的Ⅰ型胶原降解产物,因含天冬氨酸会逐渐经历异构化和消旋化,转化为异构化形式(β-CTX)。PINP、CTX与OPF相关性和风险预测研究中,Carolyn等[18]发现CTX和PINP与髋部骨折风险无相关,但Dai等[13]证实二者与髋部骨折风险呈剂量依赖性正相关,Noriko等[19]发现在女性中可显著预测椎体OPF的发生。更多数据[2,12,17]也证实OPF患者中PINP和β-CTX均较高,与未来骨折风险之间存在显著且适度的相关性,可独立于骨密度和临床风险因素预测骨折风险。而β-CTX与OPF的相关性最高,骨折风险随着CTX的增加而增加[14]。老年女性骨代谢一般处于低转换,但本研究发现骨折患者β-CTX明显增加,表明骨折患者较非骨折处于高转换状态,与姜习凤等[20]研究一致。尽管β-CTX水平虽然显著升高且与骨折正相关,但非其危险因子,可能与骨折患者以N-MID为代表的骨形成过程减慢,与骨吸收不平衡有关。而NMID-OC/β-CTX比值不但在骨折组明显降低,且与骨折存在显著负相关,进一步的回归分析显示是老年女性OPF的风险因子,三分层显示比值越低,骨折风险、发生率越高,最低层是最高层的5倍,ROC分析其可用于老年女性骨折的诊断,其AUC为0.631。表明NMID-OC/β-CTX比值更能反映骨形成与骨吸收之间的平衡,在骨折患者中,比值降低,表明骨吸收大于骨形成,患者处于高骨转换状态,骨丢失加速,易致脆性骨折。Ca、P和Mg是骨矿物质中的重要元素,骨折患者Ca和Mg降低,但其多在参考范围内,并非骨折的危险因素,而P则无变化,可能与老年女性患者的P、Mg和Ca等矿物质水平趋于正常,机体有多种稳定机制有关。
白蛋白是最丰富的血浆蛋白,由肝脏产生,主要作为营养不良的指标,与患者的预后和死亡有关,但其预测骨折风险尚未得到充分的研究。本研究发现老年女性OPF患者ALB明显降低,与骨折明显相关,是骨折的危险因素,其含量越低,骨折发生风险、发生率明显增加。分层分析表明,最低层是最高层的约两倍,与Alexander等[21]研究一致,与低白蛋白可影响核因子KB,平衡骨吸收,干扰炎症和抗氧化反应,减少钙盐晶体的形成等直接和间接地影响骨状态有关。低ALB也可用于老年女性OPF的诊断,其AUC为0.652,而与NMID-OC/β-CTX比值联合检测,其AUC为0.69,可明显提高对老年女性OPF患者的诊断。骨折患者Hb的降低可能与骨折失血有关,在治疗时需关注患者的贫血状况,以利预后。
本研究存在的局限性:骨钙素在绝经后会突然增加,并随年龄的增加而减少[22-23],本研究未进行年龄分组;纳入椎体骨折较多,髋部骨折较少,可能会影响骨折患者骨代谢指标表现。
本研究的优势:通过构建BTMs比值来反映骨重建的平衡;比值测定能更好地解决单一骨标志物检测的变异性问题,也便于不同检测方法间进行比较;考虑了患者营养状态进行联合检测,可提高检测指标的诊断性能。
综上所述,血清低ALB与NMID-OC/β-CTX比值与老年女性OPF患者明显相关,二者水平越低,骨折发生风险越高,均可预示其发生,但联合检测对骨折患者较单一指标有明显提高的可接受鉴别能力,而这些指标均是无创且实验室极易获得的指标,可以考虑将其作为老年女性的常规监测纳入临床实践,以筛选具有高骨转化和强骨吸收能力的高风险患者,以确定快速骨丢失者,早干预和防治骨折的发生,但尚需扩大研究样本例数,进一步验证及量化其理想的截断值,以优化敏感性和特异性用于辅助诊断及预测其发生。

