中老年人维生素D、骨密度水平与髋部脆性骨折的相关性研究
张少波 刘芳 彭岳文 古振
湖南师范大学附属岳阳医院,岳阳市人民医院骨科,湖南 岳阳 414000
随着我国经济发展水平及卫生保健水平日益提高、人群结构的改变,中国正快速步入老龄社会。骨质疏松症(osteoporosis,OP)也逐渐成为全球关注的老年性疾病。2009年《骨质疏松症防治中国白皮书》指出[1],我国2006年在50岁以上人群中,约近7 000万人患有骨质疏松症,预计到2050年我国骨质疏松症患者将增加至2.9亿。有研究[2-3]表明,在髋部骨折后一年内,由于各种并发症导致死亡者达20 %~30 %,致残率可达50 %,直接威胁到老年人的生命和生活质量。
维生素D缺乏是骨质疏松症的一个重要危险因素,但其与骨密度(bone mineral density,BMD)的相关性仍然存在着一定争议。跌倒是中老年人髋部骨折最直接的诱因,有研究[4]表明,老年人群25(OH)D水平与跌倒的发生具有显著的相关性,补充足量维生素D可降低跌倒风险。但VitD缺乏是否通过影响骨密度从而引起髋部骨折仍存在疑问。本研究拟通过测定50岁以上髋部骨折及非骨折患者的血清VitD和BMD水平,探讨两者与髋部脆性骨折的相关性。
1 材料与方法
1.1 研究对象
选取2019年1月至2020年8月在岳阳市人民医院接受治疗的50岁以上患者830例,其中髋部脆性骨折患者135例、非骨折患者695例,所有对象均行BMD检查及25(OH)D检测。其中,髋部脆性骨折者为实验组,非骨折者为对照组。纳入标准:①年龄大于50岁;②骨折部位为髋部骨折,包括股骨颈及粗隆间骨折;③受伤机制为平地摔倒或是在人体站立高度下活动过程中发生的骨折;④未服用过VitD药物。排除标准:①患有髋部病理性骨折如髋部骨肿瘤骨折;②以往接受过影响骨代谢药物治疗;③患有骨代谢异常疾病;④长期应用类固醇激素治疗;⑤因疾病影响四肢活动;⑥提前绝经(女性<40岁时绝经);⑦因皮肤疾病无法接受阳光照射。
1.2 方法
1.2.1血清25(OH)D测定:取所有受试者空腹血标本3 mL,经低温离心后用电化学发光法测定血清25(OH)D水平。
1.2.2BMD及BMI测定:采用法国MEDILINK公司双能X线吸收仪测定受试者腰椎前、后位及全髋关节骨密度,记录T值。在骨密度检查前行受试者身高体重测量,并计算BMI。
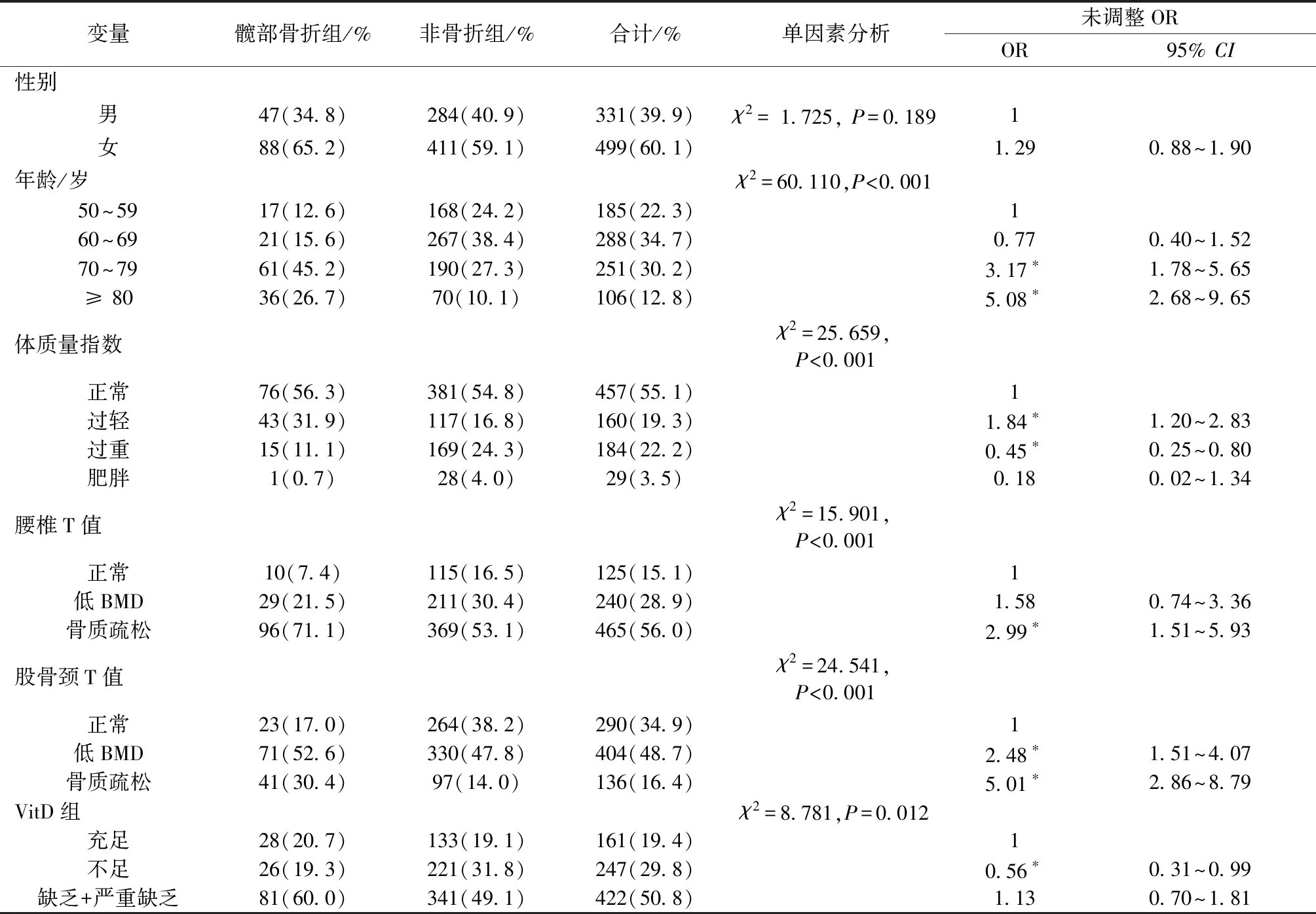
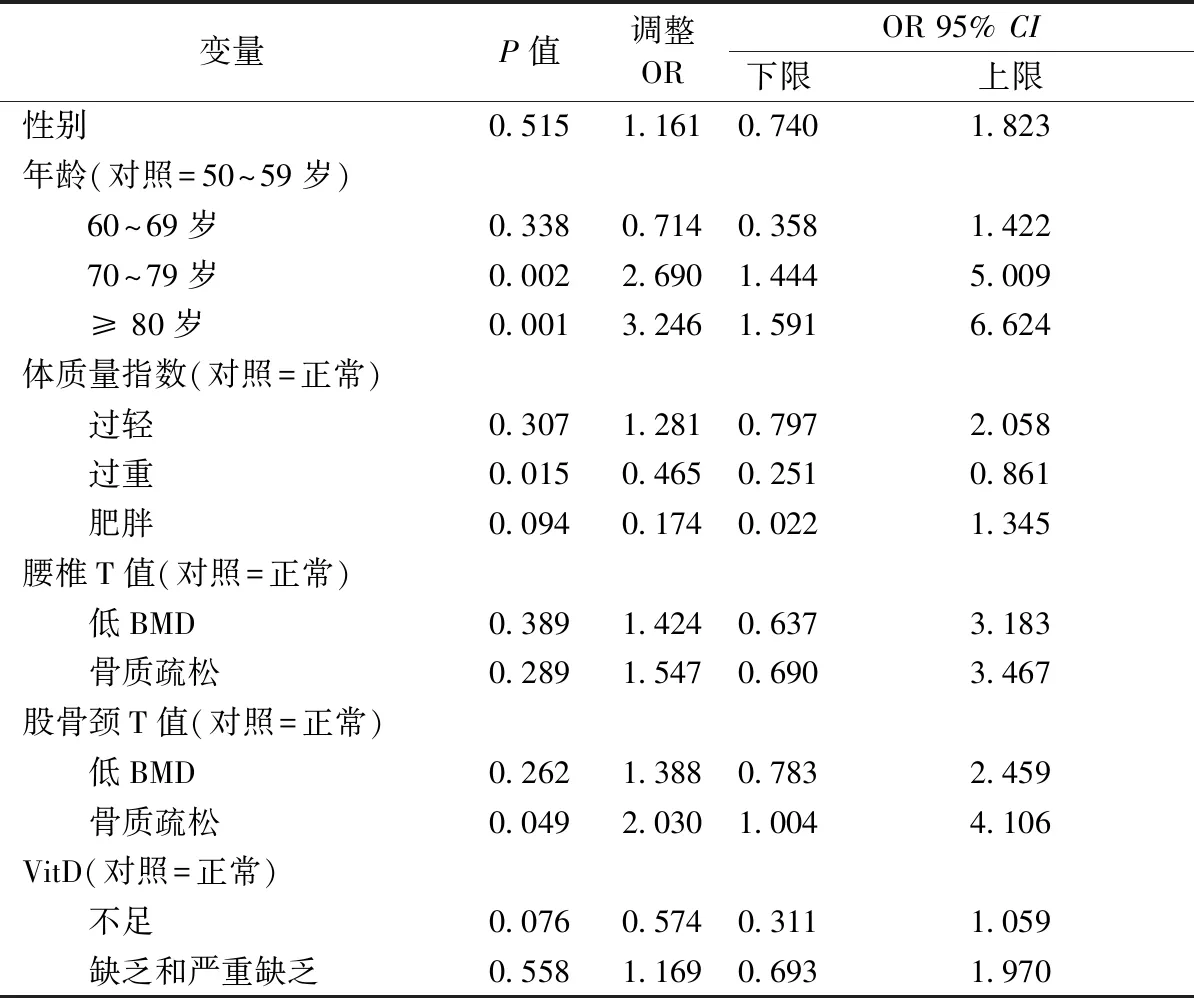
1.2.3分组:以X线检查显示髋部骨折的患者为骨折组,其他患者为未骨折组。以血清25(OH)D水平评定VitD状态,以≥ 30 ng/mL、20 ~30 ng/mL、10 ~ 20 ng/mL、<10 ng/mL作为分组依据[5]分为充足、不足、缺乏、严重缺乏组。按BMD水平[6]分为:BMD正常组(T值> -1 SD)、BMD缺乏组(-2.5 SD 本研究共纳入研究对象830名,其中男性331名(39.9 %),女性499名(64.1 %)。年龄50~94岁,平均年龄为(67.62±9.63)岁;其中50~59岁组、60~69岁组、70~79岁组、≥80岁组的人数分别为185、288、251、106人。体质量指数为12.04~37.46 kg/m2,平均为(22.97±3.51)kg/m2,其中肥胖者457人、过重160人、正常184人、过轻29人。 830名研究对象的VitD值水平为3.81~49.7 ng/mL,平均(21.03±10.67)ng/mL。其中,VitD严重缺乏134人(16.1 %)、缺乏288人(34.7 %)、轻度缺乏247人(29.8 %)、充足者仅161人(19.4 %)。不同程度的VitD缺乏者有669人,占总数的80.6 %。男性中老年人VitD水平为(23.92±11.26)ng/mL,女性则为(19.11±9.81)ng/mL,不同性别VitD水平的差异有统计学意义(P<0.001)。各年龄组间VitD水平的差异无统计学意义(P=0.878)。各体质量指数组中老年人VitD水平的差异无统计学意义(P=0.346)。具体结果见表1。 830名研究对象的腰椎BMD (T值)在-6.45~4.5之间,平均为-2.64±1.56。按腰椎T值将研究对象分为三组:正常组125人(15.1 %)、低BMD组240人(28.9 %)、骨质疏松组465人(56 %)。 研究对象的腰椎T值随性别、年龄、体质量指数的不同而不同。男性腰椎T值为-1.92±1.60,女性腰椎T值则为-3.12±1.33,差异有统计学意义(P<0.001);BMD随着年龄增大而降低 (P<0.001);BMD值随着体质量指数的增加而增加,差异有统计学意义(P<0.001)。见表2。 830名受试对象的股骨颈T值在-5.9~6.2之间,平均为-1.43±1.24。其中正常组290人(34.9 %)、低BMD组404人(48.7 %)、骨质疏松组136人(16.4 %)。 男性骨密度T值较女性低(P<0.001),随着年龄增大,骨密度降低(P<0.001),体质量指数降低,骨密度降低(P<0.001)。见表2。 135例髋部脆性骨折患者平均VitD为(20.26±10.76)ng/mL,695例非骨折患者的平均VitD为(21.18±10.65)ng/mL,两组间的差异无统计学意义(P=0.304);髋部脆性骨折患者腰椎、股骨颈T值分别为-3.28±1.52、-2.08±0.99,非骨折患者腰椎、股骨颈T值分别为-2.52±1.54、-1.31±1.24,骨折组腰椎、股骨颈T值均比对照组低,差异有统计学意义(P<0.001)。见表3。 表3 骨折组与非骨折组VitD和BMD的比较Table 3 Comparison of VitD and BMD between fracture group and non-fracture 髋部骨折组中VitD充足组、不足组、缺乏+严重缺乏组的百分比分别为20.7 %、19.3 %、60 %,非骨折组中这三组的百分比分别为19.1 %、31.8 %、49.1 %,差异有统计学意义(P=0.012),髋部骨折组VitD缺乏和严重缺乏的比例更高;髋部骨折组腰椎T值正常组、低BMD组、骨折疏松组的百分比分别为7.4 %、21.5 %和71.1 %,非骨折组相应为16.5 %、30.4 %、53.1 %,两组间的差异有统计学意义(P<0.001);而髋部骨折组股骨颈T值正常组、低BMD组、骨折疏松组的百分比分别为17.0 %、52.6 %、30.4 %,非骨折组相应为38.2 %、47.8 %、14.0 %,两组间的差异有统计学意义(P<0.001)。 骨折组与非骨折组患者的性别占比无明显差异(P=0.189)。髋部骨折组患者与非骨折组的年龄分别为(73.17±9.64)岁、(66.55±9.26)岁,两组间的差异有统计学意义(P<0.001);骨折组与非骨折组在各年龄组间的分布差异有统计学意义(P<0.001)。髋部骨折组患者体质量指数较非骨折组低,分别为(21.33±3.08)kg/m2、(23.28±3.50)kg/m2,差异有统计学意义(P<0.001);将体质量指数按前述方法分为四组,髋部骨折组/非骨折组正常组、过轻组、过重组、肥胖组的频数分别为76/381、43/117、15/169、1/28,差异有统计学意义(P<0.001)。 单因素分析结果表明,VitD、腰椎T值和股骨颈T值、年龄、体质量指数是髋部脆性骨折的影响因素(P<0.05)。见表4。 表4 髋部骨折患者各变量的单因素分析结果Table 4 Univariate analysis of variables in patients with hip fracture 多因素分析结果表明,年龄、体质量指数、股骨颈T值是影响患者髋部骨折的因素(P<0.05)。其中,年龄、股骨颈T值是髋部骨折发生的危险因素,≥80岁组、70~79岁组中老年人发生髋部骨折的风险是50~59岁组的3.246与2.690倍,股骨颈骨质疏松组髋部骨折发生的风险是BMD正常组的2.03倍。体质量指数是保护因素,体质量指数越大,发生髋部骨折的风险变小,体质量指数过重的中老年人发生髋部骨折的风险是正常组的0.465倍。不同腰椎T值与不同VitD对髋部骨折的影响呈现一定的趋势,即腰椎T值骨质疏松组、VitD缺乏与严重缺乏者发生髋部骨折的风险增大,但本研究结果显示无统计学意义。见表5。 表5 髋部脆性骨折影响因素多因素回归分析结果Table 5 Multifactor regression analysis of influencing factors of hip brittle fracture 骨质疏松症是由于骨强度下降,导致骨的脆性增加,因此易出现骨折。骨强度的80 %取决于骨密度,由于在临床实践中,骨强度无法检测,因此一般使用骨密度来评估骨强度。但老年人骨代谢慢,骨形成及骨重建功能差,所以骨密度下降仍是骨质疏松性骨折发生的主要因素。本研究发现髋部骨折组的BMD明显低于非骨折组,进一步通过单、多因素分析得出股骨颈BMD是髋部骨折发生的独立危险因素。 VitD对维持骨骼内外健康都有重要作用,但VitD缺乏是一个较为普遍的问题。本研究所有受试者中,VitD缺乏或不足者约占94 %。大量的研究[8-9]指出,世界各地都存在不同程度的VitD不足及缺乏情况,估计全世界约有10亿人存在维生素D不足及缺乏。美国的调查[10]显示,绝经后妇女发生 VitD 缺乏的比例超过57. 1%,60岁以上人群VitD缺乏比例为40 %~100 %。多项国内研究表明[11-13],天津、乌鲁木齐、贵州、兰州、广州等国内多地人群均存在维生素D缺乏和不足的问题,且绝经后女性的维生素D水平低于中老年男性。汪纯等[14]对上海的成年人VitD水平调查显示,VitD严重缺乏者占21.3 %,缺乏者占51.4 %,不足者占18.0 %,充足者仅占9.3 %。岳阳地区的VitD缺乏情况与上述国内大部分地区的情况相似。 髋部脆性骨折是骨质疏松性骨折中最严重的一种,具有较高的致死率和致残率,随着我国正加速进入老龄化社会,髋部脆性骨折的患者数量逐步增多,大大增加了患者的住院费用[15-16]。导致髋部骨折的危险因素很多,陈玉凤等[17]研究了78例髋部骨折及78例未发生髋部骨折的老年女性,认为身高、受教育水平、髋部骨密度均为发生髋部骨折的独立危险因素。本研究通过多因素回归分析证明了年龄、体重、体质量指数、BMD是中老年人髋部脆性骨折的独立危险因素。 VitD的缺乏可能导致骨折的发生率上升,但机制仍不完全清楚。Jorde等[18]研究发现在65~75岁老年女性患者中,血清25(OH)D水平≤30 nmol/L,骨折的风险增大。Dadra等[19]在研究中指出,维生素D缺乏是所有年龄组骨质疏松性骨折的重要危险因素。Wang Q等[20]对比了24例骨质疏松性髋部骨折及36例非骨质疏松性髋部骨折组患者的血清25(OH)D水平,发现骨质疏松组的VitD缺乏和不足的比例更高,维生素D在这些老年患者髋部骨折的发生中起着重要作用。李毅中等[21]认为髋部骨折患者具有更高的年龄、更低的骨密度和25(OH)D。本研究通过多因素回归分析证明VitD总体平均水平髋部骨折组与非骨折组无差异,VitD缺乏状况髋部骨折组与非骨折组也无明显差异,只是在较严重缺乏时才在骨折与非骨折组间有少许差异。Zhao JG等[22]通过对33项随机试验汇总对比维生素D治疗、安慰剂及未治疗,无论是钙或维生素D剂量、性别、骨折史、膳食钙摄入量和基线血清25(OH)D浓度,都可以发现维生素D治疗与否对髋部骨折无明显相关性,LeBoff等[23]的研究发现,维生素D治疗并没有改善骨密度或骨结构,与本研究结果相似,从而认为VitD不是髋部骨折的独立危险因素。 综上所述,岳阳地区中老年人群存在严重低BMD及较低的VitD水平情况。年龄、体重、体质量指数、BMD是中老年人髋部骨折的独立危险因素,VitD不是髋部骨折的独立危险因素,其可能原因是本研究的样本量有限,日后需加大样本量,开展进一步的研究及观察。1.3 统计学方法

2 结果
2.1 各组的VitD水平
2.2 各组的BMD水平
2.3 骨折组与非骨折组VitD和BMD的比较

2.4 髋部骨折危险因素的单因素分析
2.5 髋部脆性骨折危险因素的多因素分析
3 讨论

