斜外侧椎间融合术治疗退变性腰椎疾病的临床疗效
黄丽花,陈建梅,姚晓东,李金泉,徐皓
(中国人民解放军联勤保障部队第九〇〇医院骨一科,福建医科大学福总临床医学院,福建 福州 350025)
近年来,微创外科技术迅速发展,其具有创伤小、恢复快、住院时间短等优势,以最小的代价解除患者的病痛,在临床中广泛应用。2012年Silvestre等[1]命名了一项新的微创技术——斜外侧椎间融合术(oblique lateral interbody fusion,OLIF),其能够明显减少手术创伤及并发症,并且能够有效缩短手术、康复以及住院时间等。2017年10月至2020年5月,中国人民解放军联勤保障部队第九〇〇医院采用OLIF联合后路肌间隙入路椎弓根钉内固定与微创经椎间孔入路腰椎椎体间融合术(minimally invasive transforaminal lumbar interbody fusion,MIS-TLIF)治疗180例退变性腰椎疾病患者,对两种术式进行比较,观察其临床疗效,现报告如下。
1 资料与方法
1.1 一般资料 纳入标准:(1)OLIF手术及MIS-TLIF手术均为同一组医师实施;(2)长期下腰痛,伴或不伴有臀部及下肢放射痛、间歇性跛行等症状,且临床症状与影像学检查定位相符合;(3)影像学提示有节段性腰椎间盘退变、腰椎滑脱、退变性脊柱侧弯、腰椎管狭窄等;(4)经严格保守治疗3个月以上无效;(5)临床资料完整,且术后随访不小于1年。排除标准:(1)随访资料不完整;(2)合并有重度骨质疏松症;(3)有腰椎感染、结核、骨折、原发性或继发性脊柱肿瘤等。
本研究共180例退变性腰椎疾病患者,按手术方式分组,行OLIF联合后路肌间隙入路椎弓根钉内固定术为OLIF组,共96例,其中男43例,女53例,年龄44~72岁,平均(53.7±5.9)岁;单节段64例,双节段26例,多节段6例;腰椎滑脱18例,腰椎管狭窄症54例,腰椎间盘突出症11例,退变性脊柱侧弯13例。行MIS-TLIF术为MIS-TLIF组,共84例,其中男39例,女45例,年龄43~69岁,平均(55.0±6.9)岁;单节段58例,双节段21例,多节段5例;腰椎滑脱16例,腰椎管狭窄症47例,腰椎间盘突出症9例,退变性脊柱侧弯12例。两组患者性别、年龄、手术节段及疾病分类例数比较,差异无统计学意义(P>0.05)。
1.2 手术方式 OLIF组:采用全麻,取侧卧位,置于髋关节置换侧卧位固定体位板上,髋关节稍屈曲位。C型臂透视定位手术节段并标记切口。常规消毒铺巾,作腹部外侧斜形切口(多节段需延长切口),逐层切开腹外斜肌、腹内斜肌、腹横肌,钝性分离腹膜至腰大肌前缘与腹部大血管之间,定位并在C型臂透视下确定责任节段。充分显露责任节段的椎体、椎间隙。切开病变椎间盘纤维环及椎间隙骨赘,将髓核和椎间隙上下终板刮除至软骨下骨,利用绞刀对对侧纤维环进行松解,必要时突破至对侧骨赘,磨平椎间隙,逐级使用扩张器撑开椎间隙,将同种异体骨填塞于大小合适的椎间融合器中,并将填塞有同种异体骨的椎间融合器置入椎间隙中,再次透视确认椎间融合器位置良好。对于需处理邻近节段,用同样方法逐个处理。手术结束后放置1根引流管并缝合切口。改俯卧位行后路肌间隙入路椎弓根钉内固定术,术中使用实用新型专利“胸腰椎微创通道手术拉钩”配合处理。
MIS-TLIF组:采用全麻,取俯卧位。C臂机定位责任椎间隙并标记切口,常规消毒铺巾,切开皮肤、皮下组织,沿肌间隙进入,通过使用实用新型专利“胸腰椎微创通道手术拉钩”配合保护肌间隙组织并充分显露手术工作区,暴露椎板、椎间隙、关节突关节,咬除病变节段部分关节突关节,显露椎间孔区并切除黄韧带,显露神经根、硬膜囊,摘除髓核、椎间盘、软骨终板,并确定神经根已完全松解、减压后,使用大小合适的椎间融合器试模后,于椎间隙植入术中去除软组织的自体骨。再植入填满自体骨的大小合适椎间融合器。对于有双侧神经症状者需双侧减压,予行对侧减压。对于多节段,再进行多节段的减压、融合。并于双侧肌间隙内责任椎间隙上下椎体植入椎弓根钉及钛棒,并旋紧所有螺栓固定。确定神经根充分彻底减压后,放置引流管并缝合切口。
1.3 术后处理 术后预防性使用抗生素24 h、消炎镇痛、补液及预防血栓形成处理。OLIF组引流管术后2 h拔除,MIS-TLIF组依术后引流情况决定拔除引流管时间。两组均可在腰围保护下术后第2天开始适当下床活动,并复查腰椎正侧位片、CT及MRI。术后3个月、半年、1年及以后每年定期门诊复查腰椎正侧位X线片,评估患者的临床疗效。
1.4 观察指标 记录两组手术时间、术中出血量、住院时间、术后下地行走时间及并发症情况。记录对比术前、术后1周、术后3个月、半年、末次随访时视觉模拟评分(visual analogue score,VAS)、日本骨科协会评分(Japanese orthopaedic association scores,JOA)、Oswestry功能障碍指数(Oswestry dysfunction index,ODI)、椎间高度及椎间融合情况。摄X线片评估椎间融合情况,判断融合的标准为:在融合节段椎体前方、侧方存在连续骨桥连接,或椎体间有连续骨小梁通过,且未在融合节段出现透光影、植骨下沉、终板和植骨界面间隙、内固定松动等假关节表现;前屈、后伸位椎间夹角变化<5°,相邻棘突距离变化<3 mm。

2 结 果
本组患者均获随访,随访时间12~30个月,平均(16.2±4.3)个月。
2.1 两组术中与术后住院指标比较 OLIF组的手术时间、术中出血量、住院时间及下地行走时间均显著低于MIS-TILF组,差异有统计学意义(P<0.05,见表1)。
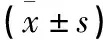
表1 两组术中与术后住院指标比较
2.2 两组术前、术后VAS评分、JOA评分、ODI指数、椎间高度比较 两组术后1周、术后3个月、术后半年、末次随访时疼痛VAS评分、JOA评分、ODI指数、椎间高度均较术前明显改善,差异有统计学意义(P<0.05);OLIF组VAS评分、JOA评分、ODI指数、椎间高度均优于MIS-TLIF组,差异有统计学意义(P<0.05),两组术后各时间点间各指标比较差异无统计学意义(P>0.05,见表2)。
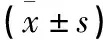
表2 两组术前、术后VAS、JOA评分、ODI指数及椎间高度比较
2.3 并发症情况 OLIF组术中发生1例腹膜损伤,1例终板损伤,术中及时处理后未出现不良后果,未发生血管、神经、脏器损伤、脑脊液漏等并发症。MIS-TLIF组术中出现3例脑脊液,术后延长引流管留置时间;1例终板损伤,术中调整融合器及增加植骨处理;1例神经损伤,术后8个月左右恢复肌力。两组术后均未发生内固定松动、断裂及假关节形成等并发症。末次随访时OLIF组融合率93.75%,MIS-TLIF组融合率90.50%。两组未融合病例无出现不适,未进一步处理。末次随访未出现融合器下沉。
2.4 典型病例 72岁男性患者,因“腰痛10余年,间歇性跛行半年余”入院。入院后结合患者病情以及术前影像学资料(X线、CT、MRI)诊断为腰椎管狭窄症,在全麻下行斜外侧椎间融合术联合后路肌间隙入路椎弓根钉内固定术,术后疗效评价为优。手术前后影像学资料见图1~5。
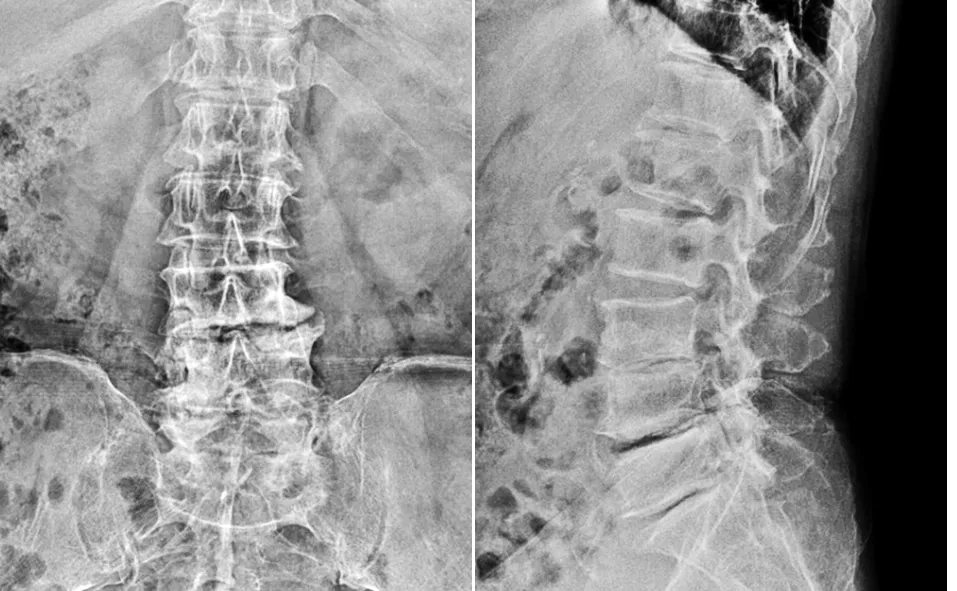
图1 术前正侧位X线片示L3~4、L4~5椎间隙椎体唇状改变、椎间隙变窄
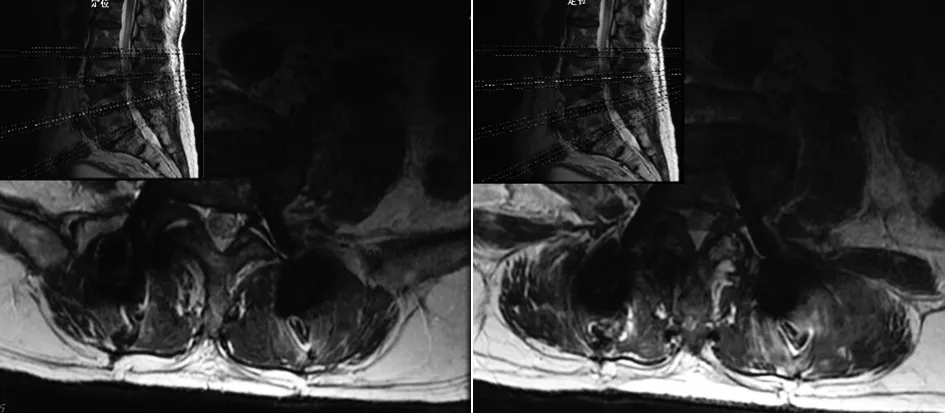
图2 术前MRI横断面示L3~4、L4~5椎管狭窄明显

a 术前 b 术后
3 讨 论
退变性腰椎疾病严重影响患者的生活质量及身心健康,以下腰痛、下肢放射痛、间歇性跛行、大小便功能障碍为主要表现,传统腰椎后路手术在椎管内进行操作,增加了脊髓神经损伤、脑脊液漏的风险。随着脊柱微创技术的发展成熟,斜外侧椎间融合术通过人体生理间隙进入,完全保留人体正常生理结构,避开了椎体前方血管、脏器、腰丛神经等,无需暴露椎管,对后方骨性结构、肌肉和神经影响小。斜外侧椎间融合术适应证多,主要适用于退变性腰椎疾病,如腰椎间盘突出症、轻度腰椎滑脱症、腰椎管狭窄症、退变性脊柱侧弯、腰椎术后邻近节段退变、后路术后翻修、前路病灶的处理等[2],对软组织源性狭窄和腰椎轴线异常等腰椎疾病尤为适用。Abbasi等[3]报道OLIF治疗退变性腰椎疾病是安全有效的。Zhong-you Zeng等[4]也通过采用OLIF技术治疗退变性腰椎疾病总结分析后,认为OLIF技术是一项安全有效的微创融合技术,同时认为单纯OLIF的融合器下沉率远远高于椎弓根钉联合治疗组。因此OLIF联合椎弓根钉内固定治疗退变性腰椎疾病能够减少手术创伤和稳定脊柱融合节段,最大限度提供脊柱支撑及力学稳定,有效恢复椎间高度,从而扩大神经根管、椎管、椎间孔的容积以达到间接减压的目的[5]。张圣飞等[6]对比分析了OLIF联合后路内固定与传统经椎间孔椎体间隔合手术治疗退变性腰椎疾病,认为OLIF联合后路内固定治疗具有微创、安全、有效等优势。

图4 术后MRI横断面示L3~4、L4~5椎管狭窄已彻底减压

图5 术后1年X线片示L3~4、L4~5内固定无松动、移位、椎间融合器无下沉
OLIF手术及MIS-TLIF手术均为治疗退变性腰椎疾病的微创手术方式,但针对两者的比较,文献报道较少。本研究病例采用OLIF联合后路肌间隙入路椎弓根钉内固定术与MIS-TLIF术治疗退变性腰椎疾病进行对比,两组术后随访各时间点疼痛VAS评分、JOA评分、ODI指数、椎间高度均较术前明显改善,表明OLIF手术与MIS-TLIF手术治疗退变性腰椎疾病均有满意的效果。但是OLIF组手术时间、术中出血量、住院时间以及下地行走时间均显著低于MIS-TILF组,表明OLIF手术具有缩短手术时间、减少手术创伤、加快术后恢复的优势。OLIF不破坏腰部肌肉及腰椎骨质,维持了后方张力带的稳定性,且不干扰腹膜,能保留完整的前纵韧带,对腹部血管损伤的风险很小,可植入较大的椎间融合器。OLIF手术切口相对靠前,避开了腰大肌及腰丛神经,术中无需神经电生理监测[7],具有降低手术风险、减少手术并发症、缩短住院及康复时间、减轻患者心理负担等优点。然而,OLIF治疗腰椎退行性疾病在需直接减压的黄韧带肥厚、骨化、小关节增生、中央椎管狭窄等病例中不占优势。本研究病例随访时JOA、ODI评分OLIF组优于MIS-TLIF组,考虑为OLIF通过椎间隙的有效撑开,使椎间隙滑脱或椎管等得到复位并恢复椎间高度及稳定,间接减压解决椎管狭窄等问题,从而改善患者的症状。且OLIF组的融合率高于MIS-TLIF组,表明OLIF手术具有更好的临床疗效。
OLIF治疗退变性腰椎疾病有广泛的临床应用价值,笔者体会:本研究病例通过自创实用新型专利“胸腰椎微创通道手术拉钩”行后路肌间隙入路椎弓根钉内固定,克服了肌间隙手术视野小、暴露不充分及对肌肉组织损伤大等缺点,增加了手术安全性,并能减少手术时间。且肌间隙入路,避免了经皮椎弓根钉置钉时反复透视的情况,从而减少手术时间。本研究病例OLIF组手术体位,均置于髋关节置换侧卧位体位板固定系统上,侧卧体位板固定系统虽然是为髋关节置换术研发的体位垫,但因它具有保证患者手术体位矢状面平行手术床、冠状面垂直于手术床,且可缩短体位安置时间、减少压疮、保持术中体位不改变等优点[8],故可减少手术摆放体位的时间,提供标准的腰椎C型臂正侧位X线片,避免术中标准体位的改变,从而减少术中透视次数及出血量,保证手术效果。髋关节置换侧卧位体位板固定系统值得在临床OLIF手术中推广。
OLIF的手术并发症绝大多数为一过性,只需保守及观察可缓解,只有少部分并发症需进行外科干预[9]。本研究病例OLIF组1例出现终板损伤,考虑与手术操作中融合器试模及融合器过大、术中透视位置偏移有关。1例出现腹膜损伤,术中及时修补腹膜,术后未出现腹部症状。本研究发现,部分OLIF组病例出现屈髋无力或大腿内侧麻木,考虑为腰丛神经牵拉出现的一过性症状,均在术后3个月内缓解。且部分OLIF组病例出现手术侧足背皮温升高,并未出现症状,均在术后1周~1个月内恢复,考虑与交感神经链损伤有关。文献报道[10]OLIF有一定的交感神经链损伤风险,但其损伤均为一过性,本研究与文献报道一致。同时OLIF具有特殊的手术入路解剖和操作技术,对医生的技术要求极高。建议行OLIF手术前,行常规的腰椎MRI检查以便分析患者腰椎的局部解剖特征,同时OLIF手术窗的血管并发症应该警惕[11-12],建议手术前行CT血管造影检查[13-14],以方便筛选出合适的手术入路,必要时建议改用其他腰椎融合术式[15]。同时椎间盘的切除需沿着终板方向切除,匆损伤终板,以方便融合器融合后达到椎间盘最大的支撑,扩张器应放置于椎间盘前半部分或不应展开超过椎体的中间部分,以尽量减少节段性血管损伤[16]。
综上所述,斜外侧椎间融合术联合微创肌间隙入路内固定术治疗腰椎退行性疾病安全有效,缩短康复时间及住院时间,手术创伤更小,术后恢复更快,值得临床推广。

