不同入路方式下的全髋关节置换术对老年股骨颈骨折患者术后恢复的影响
刘伦 吴聪 贾全忠 贾志刚
老年人群由于骨质疏松,发生摔倒后极易造成股骨颈骨折,主要表现为髋部疼痛、肿胀,影响日常活动[1]。而老年人由于身体素质及基础疾病等原因,骨折后愈合较慢,股骨头坏死风险大[2]。全髋关节置换是目前治疗股骨颈骨折的常用有效方式之一,具有功能恢复快、操作简单、术后愈合好等优势[3]。现已开展的微创髋关节置换术入路方式有前方、前外侧、外侧、后外侧入路等,虽具有失血量小、手术及住院时间短等优势,但在提高术后活动度、降低术后并发症方面仍达不到预期效果[4]。经皮辅助关节囊入路全髋关节置换术(supercapsular percutaneously-assisted total hip,Super PATH)入路方式由Chow等[5]在2010年提出。该入路方式在不切断外旋肌群、保留关节囊的情况下完成髋关节置换,有利于患者术后恢复,且具有髋关节脱位风险低的特点[6]。本研究通过对105例老年股骨颈骨折患者临床资料进行回顾性分析,旨在探究Super PATH及常规后外侧入路的全髋关节置换对老年股骨颈骨折患者术后恢复的影响。
1 资料与方法
1.1 一般资料
回顾性分析2018年9月-2020年9月在四川绵阳四〇四医院进行全髋关节置换术的105例老年股骨颈骨折患者的临床资料。(1)纳入标准:①年龄>65岁;②经X线或CT确诊为股骨颈骨折;③Garden骨折分型为Ⅲ或Ⅳ型;④骨折前可自由行走或在辅助下行走;⑤病例资料完整。(2)排除标准:①坐骨神经损伤或腰椎间盘突出;②手术部位皮肤损伤或感染;③合并严重肝、肾功能障碍;④代谢障碍性疾病;⑤合并严重糖尿病、冠心病等严重内科疾病;⑥随访时间<6个月。按手术方法的不同分为Super PATH组(n=48)和常规后外侧组(n=57)。两组一般资料比较,差异无统计学意义(P>0.05),有可比性,见表1。
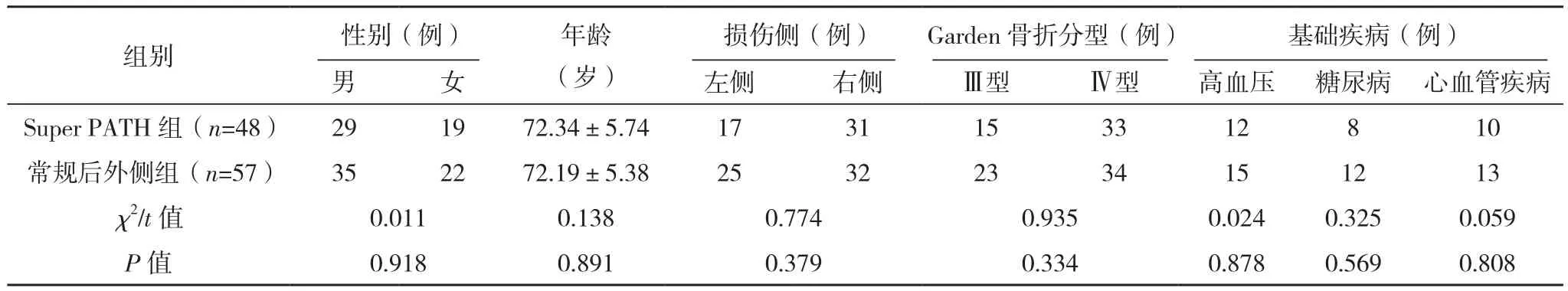
表1 两组一般资料比较
1.2 方法
所有患者均进行抗凝治疗,常规控制血压、血糖、低蛋白血症等;所有患者术前均进行影像学检查与三维重建,设计髋关节旋转中心、髋臼、偏心距等参数;术前行双下肢深静脉检查,确保无血栓形成;术前常规禁食、禁饮;进行预防性抗感染治疗。所有患者由同一组手术团队完成。Super PATH组进行Super PATH微创入路治疗,常规后外侧组进行常规后外侧入路治疗。
1.2.1 Super PATH入路手术方法 采用美国Wright组合式全髋系统治疗。患者全身麻醉,取侧卧位,挡板置于身体前后,保持患者侧卧位;常规消毒铺巾,屈髋45°并内旋患肢10°,由大转子尖端向近端作6~8 cm切口,逐层软组织剥离;由臀小肌及梨状肌间隙进入后上方关节囊,沿股骨纵向切开关节囊,暴露股骨颈;于大转子梨状窝中点开口,沿股骨轴线方向使用干骺端铰刀近端扩髓、髓腔锉远端扩髓,对股骨颈骨折区松质骨进行清除,冲洗髓腔至术前评估最终型号;截断股骨颈,采用三角技术取出股骨头;修整髋臼,撑开关节囊,冲洗髋臼后置入组合通道定位器确定经皮通道位置,从股骨后方进行经皮穿刺,置入手柄;使用髋臼锉打磨髋臼,置入金属臼杯,确定髋臼假体安装位置;植入聚乙烯内衬,以C臂机透视确定股骨柄型号,取出试模假体,置入合适股骨颈组配式假体并复位;冲洗后逐层关闭伤口。
1.2.2 常规后外侧入路手术方法 采用美国捷迈髋关节假体系统治疗。患者全身麻醉,取侧卧位,挡板置于身体前后,保持患者侧卧位;常规消毒铺巾,屈髋45°,保持肢体平衡;由大转子后方下,沿股骨干长轴作长15 cm左右的弧形切口,逐层软组织剥离;调整下肢位置,内旋髋关节,显露外旋肌群;电刀剥离外旋肌群转子尖和转子窝,显露患处关节囊;“T”型切口切开关节囊,显露股骨头颈,髋关节脱位;股骨转子间截骨,取出股骨头;处理髋臼侧相关骨质,打磨髋臼,试模;置入髋臼假体及股骨假体并复位;冲洗后逐层关闭伤口。
1.2.3 术后处理 所有患者术后24 h注射低分子肝素钠(ALFA WASSERMANN S.p.A;国药准字H20090248),术后 72 h口服利伐沙班片(Bayer Pharma AG;国药准字J20180075),使用物理措施预防深静脉血栓,患者麻醉清醒后在医护人员的帮助下进行主动或被动直腿抬高及屈髋训练,复查X线提示假体位置良好后在助行设备辅助下练习行走。
1.3 观察指标及评价标准
1.3.1 围手术期相关指标 记录两组手术时间、术中出血量、术后下地时间、住院天数。
1.3.2 功能评分 采用Harris髋关节功能评分量表(Harris function scale,HHS)评估术前、术后 3 个月、术后6个月的关节功能,优为90~100分,良为80~89分,一般为70~79分,差为<70分[7]。采用起立 - 行走测试(timed up and go test,TUG)评估术后1周、术后1个月、术后6个月患者功能性步行能力,记录患者自行或借助拐杖从扶手座椅上站立并行走3 m再回到座椅坐下的时间。
1.3.3 疼痛相关指标 采用视觉模拟评分法(visual analogue scale,VAS)评估术前、术后1周、术后1个月患者髋关节疼痛程度,0~10分代表从无痛感~剧烈疼痛,得分越高则疼痛程度越重。于术前、术后1周、术后1个月采集患者空腹静脉血5 ml,分离血浆、血清,使用酶联免疫吸附法检测血清疼痛介质5-羟色胺(5-hydroxytryptamine,5-HT)、前列腺 E2(prostaglandin E2,PGE2)水平,试剂盒均购自上海江莱生物科技有限公司,操作统一由检验科专业人员按试剂盒说明书进行。
1.3.4 术后并发症 术后随访6个月,记录两组切口感染、假体松动脱位、深静脉血栓、呼吸、泌尿系统感染等并发症的发生情况。
1.4 统计学处理
采用SPSS 21.0软件统计分析数据,年龄、手术时间、术中出血量、术后下地时间、住院天数、HHS评分、TUG时间、VAS评分、5-HT、PGE2水平等计量资料以(±s)表示,组间对比采用独立样本t检验,组内比较用配对样本t检验;两组不同时间点VAS评分、5-HT、PGE2水平比较使用重复测量方差分析,进一步组间两两比较采用LSD-t检验,组内两两比较采用LSD检验;性别、损伤侧、Garden骨折分型合并症、并发症发生情况等计数资料以率(%)表示,采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组围手术期相关指标比较
两组手术时间及术中出血量比较,差异无统计学意义(P>0.05);Super PATH组术后下地时间早于常规后外侧组,住院时间短于常规后外侧组(P<0.05),见表 2。
表2 两组围手术期相关指标比较(±s)
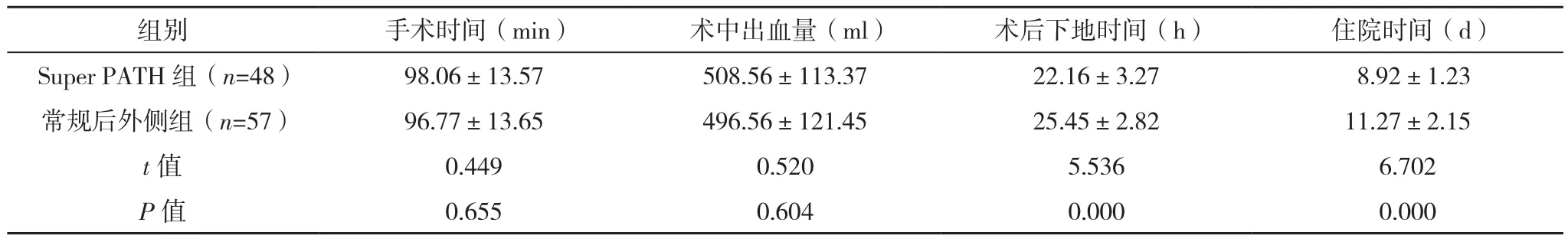
表2 两组围手术期相关指标比较(±s)
组别 手术时间(min) 术中出血量(ml) 术后下地时间(h) 住院时间(d)Super PATH组(n=48) 98.06±13.57 508.56±113.37 22.16±3.27 8.92±1.23常规后外侧组(n=57) 96.77±13.65 496.56±121.45 25.45±2.82 11.27±2.15 t值 0.449 0.520 5.536 6.702 P值 0.655 0.604 0.000 0.000
2.2 两组手术前后髋关节功能评分比较
两组术前及术后6个月HHS评分比较,差异无统计学意义(P>0.05);Super PATH组术后3个月HHS评分高于常规后外侧组(P<0.05);Super PATH组术后1周、术后1个月、术后6个月TUG时间均短于常规后外侧组(P<0.05),见表3。
表3 两组手术前后髋关节功能评分比较(±s)
组别 HHS(分)TUG(s)术前 术后3个月 术后6个月 术后1周 术后1个月 术后6个月Super PATH 组(n=48) 63.72±1.78 75.27±2.78 83.67±3.87 123.57±36.91 30.67±8.25 21.47±3.19常规后外侧组(n=57) 63.58±1.89 72.24±2.18 82.26±3.66 156.11±40.27 35.21±8.73 26.37±3.84 t值 0.388 6.257 1.916 4.284 2.722 7.030 P值 0.699 0.000 0.058 0.000 0.008 0.000
2.3 两组手术前后VAS评分比较
两组术前及术后1个月VAS评分比较,差异无统计学意义(P>0.05);Super PATH组术后1周VAS评分低于常规后外侧组(P<0.05),见表4。
表4 两组手术前后VAS评分比较[分,(±s)]
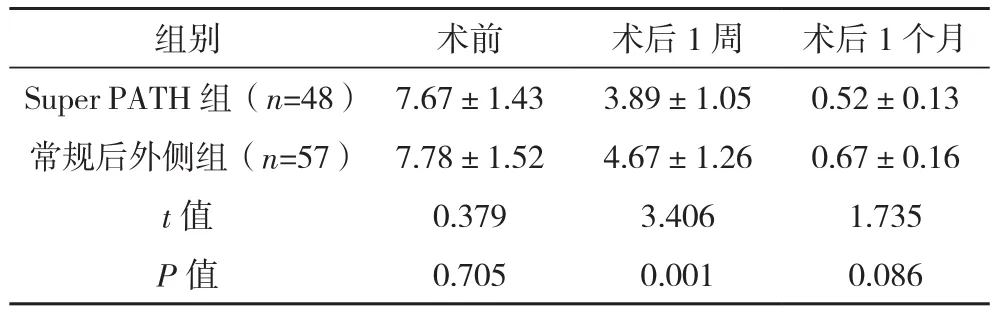
表4 两组手术前后VAS评分比较[分,(±s)]
组别 术前 术后1周 术后1个月Super PATH 组(n=48) 7.67±1.43 3.89±1.05 0.52±0.13常规后外侧组(n=57) 7.78±1.52 4.67±1.26 0.67±0.16 t值 0.379 3.406 1.735 P值 0.705 0.001 0.086
2.4 两组手术前后疼痛介质比较
两组术前及术后1个月5-HT、PGE2水平比较,差异无统计学意义(P>0.05);Super PATH组术后1周5-HT、PGE2水平低于常规后外侧组(P<0.05),见表5。
表5 两组手术前后疼痛介质比较[pg/ml,(±s)]
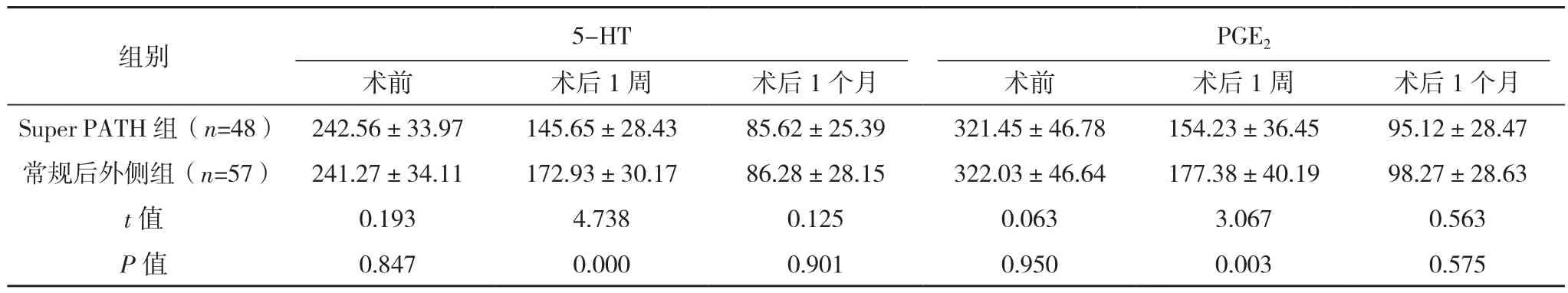
表5 两组手术前后疼痛介质比较[pg/ml,(±s)]
组别 5-HT PGE2术前 术后1周 术后1个月 术前 术后1周 术后1个月Super PATH 组(n=48) 242.56±33.97 145.65±28.43 85.62±25.39 321.45±46.78 154.23±36.45 95.12±28.47常规后外侧组(n=57) 241.27±34.11 172.93±30.17 86.28±28.15 322.03±46.64 177.38±40.19 98.27±28.63 t值 0.193 4.738 0.125 0.063 3.067 0.563 P值 0.847 0.000 0.901 0.950 0.003 0.575
2.5 两组并发症发生情况比较
Super PATH组并发症发生率为4.17%,低于常规后外侧组的19.30%(P<0.05),见表6。
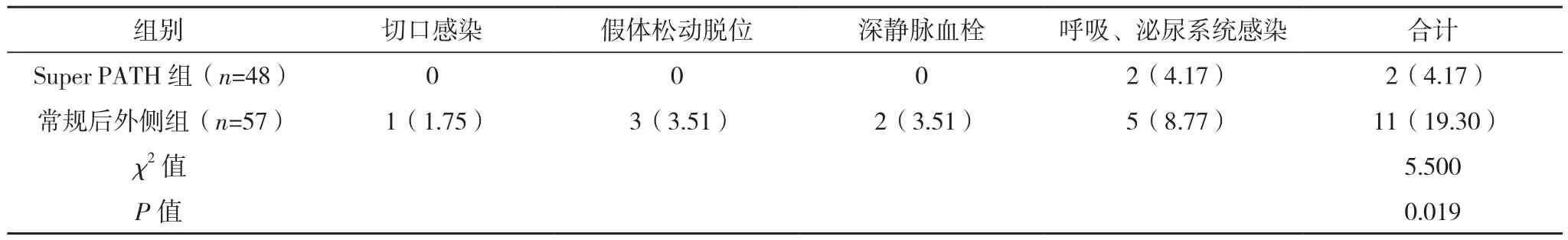
表6 两组并发症发生情况比较[例(%)]
3 讨论
股骨颈骨折是指股骨头下至股骨颈基底受到外力发生的常见骨损伤类型,高发于老年人[7]。老年人群钙流失严重,骨密度下降,且髋关节周围肌力下降,极易在失足跌倒后下肢扭转,发生股骨颈骨折[8]。仅出现骨裂或嵌插骨折的股骨颈骨折可进行保守治疗,但出现移位或为不稳定骨折时应进行髋关节置换手术,以缓解疼痛、提高关节功能[9-10]。随着现代医疗技术的不断发展,全髋关节置换术已成为老年患者股骨颈骨折的重要治疗手段[11-13]。全髋关节置换是通过切除破损的骨与软骨组织,重新安装新的人工髋关节,可缓解骨折关节引起的疼痛,改善关节活动功能[14]。全髋关节置换术已有多种入路方式,后外侧入路是目前常用入路方式,可充分暴露髋臼及股骨近端,具有手术时间短、出血少、操作简单等优势,但该方式需离断外旋肌群及后方关节囊,对组织损伤大,影响术后康复[15]。Super PATH入路采用小切口由梨状肌及臀小肌间隙进入,在尽量维持人体正常结构的前提下进行手术,完全保留髋关节周围梨状肌、闭孔内外肌等肌群[16]。有研究显示,Super PATH入路微创全髋关节置换具有切口小、术后功能恢复快、住院时间短等优点[17]。本研究通过回顾性分析105例老年股骨颈骨折患者临床资料,对比Super PATH入路与常规后外侧全髋关节置换对老年股骨颈骨折患者术后恢复的效果。
本研究结果显示,Super PATH组术后下地时间早于常规后外侧组,住院时间短于常规后外侧组(P<0.05),说明 Super PATH 入路微创全髋关节置换术可缩短老年股骨颈骨折患者术后恢复时间,利于进行早期功能恢复训练。本研究中,Super PATH组术后3个月HHS评分及TUG结果均优于常规后外侧组(P<0.05)。说明Super PATH入路微创全髋关节置换术在促进髋关节功能及关节活动方面具有较明显的优势。Super PATH入路手术切口长度小于常规后外侧入路切口,且Super PATH入路由梨状肌及臀小肌的间隙进入,未对髋关节外旋肌群进行离断处理,尽最大限度地保护患者外旋肌群完整性,有利于患者术后早期下地活动,恢复肌肉力量,进而提高术后近期髋关节功能。有研究结果显示,Super PATH入路微创全髋关节置换术手术时间明显长于常规后外侧入路[18]。本研究与该研究结果不一致,这可能与手术团队操作熟练程度、所纳入病例不同有关。
股骨颈骨折患者由于股骨损伤引起的炎症反应,疼痛程度较严重。再加上手术操作对髋关节周围组织的损伤,假体与髋臼摩擦进一步引起术后疼痛。5-HT可诱导神经根过敏反应,诱导疼痛;PGE2可延长组织对致痛因子的敏感性,增强痛感[19]。本研究结果显示,两组术前及术后1个月VAS评分及疼痛介质5-HT、PGE2水平比较,差异无统计学意义(P>0.05),而Super PATH组术后 1周VAS评分及5-HT、PGE2水平均低于常规后外侧组(P<0.05),说明Super PATH入路微创全髋关节置换术引起的近期疼痛程度弱于常规后外侧入路。Super PATH入路由梨状肌及臀小肌的间隙进入,对髋关节周围软组织损伤较少,且该术式未对髋关节进行脱位处理,有效降低软组织损伤程度,进而减轻局部炎症反应,有助于术后愈合期组织代谢,降低体内疼痛介质水平,缓解疼痛[20]。本研究还发现,Super PATH组并发症发生率低于常规后外侧组,说明Super PATH入路微创全髋关节置换术应用于老年股骨颈骨折安全性较好。Super PATH入路不需要进行髋关节脱位,在一定程度上避免了对下肢大血管的损伤,加上术后早期下床活动有利于血液循环,从而降低术后深下肢静脉血栓及其他卧床并发症的发生风险。此外,Super PATH入路极大地保留了髋关节周围肌群的完整性,术后对外上方关节囊进行修复,在一定程度上维持了髋关节后方的稳定性,术后假体脱位的风险降低。但本研究所纳入的病例较少,且未进行长期随访,尚需进一步进行探究。
综上所述,与常规后外侧入路全髋关节置换术相比,Super PATH入路微创全髋关节置换术有利于老年股骨颈骨折患者早期功能恢复,缓解疼痛,术后并发症发生风险较低。

