横结肠息肉内镜下黏膜切除并发迟发性穿孔1例报道
侯强 宋正己

[摘要] 我国结直肠癌发病率逐年上升,但结直肠癌的早期诊断比例较低;临床上接近80%的结直肠癌患者发现时已达中晚期;近半数患者生存期不超过5年;若能早期发现并及时治疗,患者5年生存率可达80%以上,基本实现治愈。结肠息肉作为常见的结肠病变,与普通人群相比,任何息肉患者的结直肠癌发病率均较高,而无蒂锯齿状息肉、管状腺瘤和绒毛状腺瘤患者的结直肠癌死亡率较高。结肠镜下的早期识别和及时干预有助于将结直肠癌发病率和死亡率降至最低,提升结肠镜治疗质量。然而,术后穿孔作为结肠镜治疗中不可忽视的并发症,其治疗方法千差万别,但原则始终遵循花费最少、操作最简单、创伤最小、疗效最佳。云南省第一人民医院1例患者因横结肠息肉行结肠镜下黏膜切除(EMR)术,术后并发穿孔,通过饮食过渡的保守治疗,穿孔部位完全愈合。本研究以此探讨穿孔原因、补救方法、术后随访,以便为内镜医师处理该类并发症提供部分参考。
[关键词] 结腸镜检查;结肠息肉;EMR术;结肠穿孔;保守治疗
[中图分类号] R681.1 [文献标识码] C [文章编号] 1673-9701(2022)12-0167-04
[Abstract] The incidence of colorectal cancer in China is increasing year by year, but the proportion of early diagnosis of colorectal cancer is low. Nearly 80% of colorectal cancer patients are clinically found in the middle and advanced stages. Nearly half of the patients have a survival time of no more than five years. If early detection and timely treatment can be performed, the 5-year survival rate of patients can reach more than 80%, basically achieving a cure. Colonic polyps, as common colonic lesions, have a higher incidence of colorectal cancer in patients with any polyp compared with the general population, while colorectal cancer mortality is higher in patients with sessile serrated polyps, tubular adenomas, and villous adenomas. Early identification and timely intervention under colonoscopy help minimize colorectal cancer morbidity and mortality and improve the quality of colonoscopy treatment. However, as a non-negligible complication in colonoscopy, the treatment methods of postoperative perforation vary widely. The principles always follow the least cost, the most straightforward operation, the slightest trauma, and the best efficacy. One patient in the First People′s Hospital of Yunnan underwent colonoscopic mucosal resection (EMR) for transverse colon polyps, which were complicated with perforation after surgery. The perforation site healed completely by conservative treatment with the dietary transition. This article explores the causes of perforation, remedies, and postoperative follow-up to provide some reference for endoscopists to deal with this type of complication.
[Key words] Colonoscopy; Colonic polyps; EMR procedure; Colonic perforation; Conservative treatment
近年来,随着内窥镜技术的进步,结肠镜在各种结肠疾病的诊治中承担重要作用,不良事件发生的可能性亦较前上升,早期识别和及时干预有助于将相关发病率和死亡率降至最低,提升结肠镜治疗质量[1-2]。结肠息肉作为结肠病变中一重大分支,目前其治疗方法主要有[3]:对于小息肉(息肉直径≤1 cm):活检钳息肉钳夹术、圈套器勒除术、氩离子凝固术、尼龙圈套扎法、金属夹结扎术、微波凝除法、热电极治疗法、激光灼烧法等;对于巨大息肉直径>10 mm且≤20 mm常用内镜下黏膜切除术(EMR);息肉直径>20 mm或经EMR切除后残留、复发、反复活检证实为癌的常用内镜黏膜下剥离术(ESD)。虽然结肠镜诊疗技术逐步提高,但术后穿孔仍是不可忽视的并发症,其治疗方法差别万千,治疗原则始终遵循花费最少、操作最简单、创伤最小、疗效最佳,现报道如下。
1 临床资料
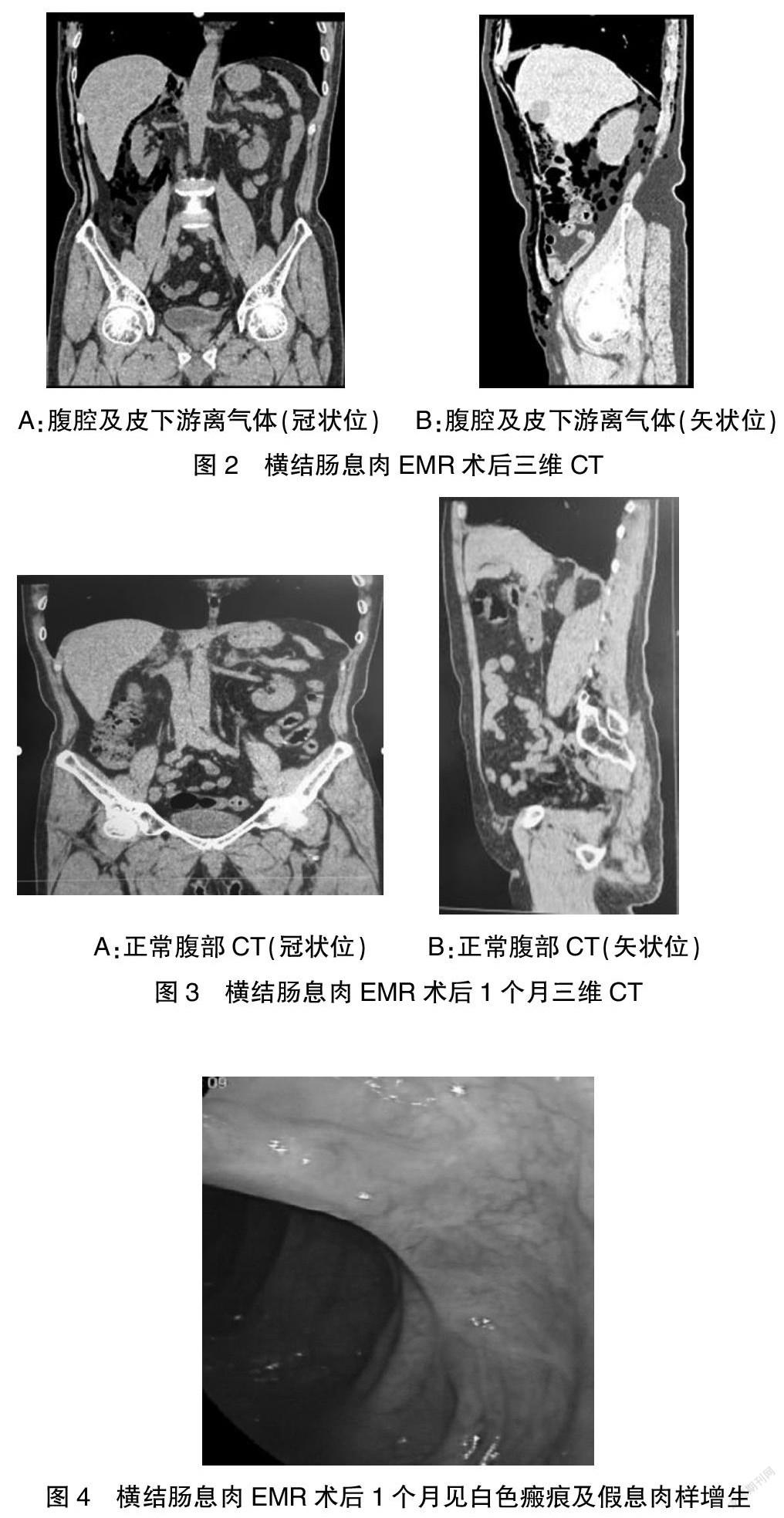
患者,男,62岁,主因“发现结肠息肉9月余”于2020年1月10日入院。曾因频繁腹泻于2019年4月就诊当地区医院,行胃肠镜,胃镜提示:“非萎缩性胃炎”,肠镜提示“多发结肠息肉”,予切除部分小息肉(具体手术情况不详),为求进一步治疗于2019年12月12日就诊当地市人民医院,行结肠镜予摘除升结肠、横结肠处多发小息肉,但术中于横结肠处发现一枚侧向发育性息肉,建议患者进一步去上级医院行内镜下息肉切除;今为求摘除横结肠息肉,门诊以“横结肠良性肿瘤”收住。病程中,患者无腹痛、腹泻、黑便、黏液血便;无大便不成形;无发热、畏寒、寒战;无心悸、胸闷、胸痛;无反酸、嗳气、恶心、呕吐;无咳嗽、咳痰;无反复口腔溃疡、四肢关节疼痛;无尿频、尿急、尿痛等症状;精神、饮食、睡眠可;大小便正常,近期体重无明显变化。既往于2019年4月及12月外院行结肠镜息肉氩离子凝固(APC)术;有“卡洛磺钠”过敏史,当时输液后出现全身瘙痒及红疹;否认“高血压、糖尿病、冠心病”等慢性病史;否认“肝炎、伤寒、結核”等传染病史;否认重大外伤、输血史;预防接种史不详;否认疫区中高风险旅居史及相关人员接触史。查体:生命体征平稳,一般情况可,全身皮肤、巩膜无黄染,无肝掌及蜘蛛痣,未见瘀斑及出血点,心肺腹未查及异常,生理反射存在,病理反射未引出。辅助检查:2019年12月外院结肠镜示:“结肠多发息肉”,结肠镜下病检提示:(乙状结肠)黏膜组织慢性炎伴息肉样增生;(横结肠)管状腺瘤。笔者所在医院心电图、血液常规、肝功能、肾功能、凝血功能、大小便常规、术前四项、肿瘤标记物以及甲状腺功能7项均在正常值范围。该患者住院后,即遵医嘱开始少渣饮食,于2020年1月14日早晨8点30分将复方聚乙二醇电解质散(68.56 g)两袋溶解于2000 ml温水中,待液体剩余100 ml时,加入西甲硅油一瓶(30 ml)一起混喝,10点药液全部喝完,14点后解出大便全为淡黄色清水便,15点患者到达内镜室开始结肠镜手术准备,15点30分开始结肠镜检查,15点31分到达回盲部,定位于横结肠近肝曲,可见2枚相邻的广基底型息肉样病变,长径分别为1.5 cm、1.0 cm,并在助手辅助下,于病变基底部注射亚甲蓝-生理盐水溶液2 ml,后病变隆起,用一次性黏膜切开刀沿病灶周围0.5 cm切开,随后将圈套器张开套住隆起病灶,通入高频电流,强度45 W,分次民凝切下息肉,使用一次性高频钳处理创面裸露血管,予可旋转国产夹子封闭(图1),息肉随镜取出,15点50分手术结束,充分吸气下退出肛门。术后患者安全返回病房,予止血、抗生素、静脉营养等对症支持治疗,并嘱禁食1 d。14日夜晚及15日凌晨,患者均未诉特殊不适。15日早晨7点30分,患者突诉腹部疼痛,查体:右下腹压痛、无反跳痛,移动性浊音阴性,肝、脾未触及,肠鸣音4次/min,双下肢无浮肿,右侧胸壁至右侧脐水平可触及捻发音;考虑患者可能出现结肠息肉术后出血、穿孔及腹腔感染的情况,立即拍急诊腹部CT片:腹腔、右侧腹膜后见游离气体影;右侧胸腹壁皮下气肿(图2)。本科医师立即请普外科高年资医师与手术医师共同讨论,建议:进一步入住普外科行穿孔修补术。但患者及家属拒绝外科手术治疗,只愿行内科保守治疗。本科医师告知患者相关内科保守治疗的风险,患者及家属仍继续坚持内科治疗,遂予患者制定从禁食逐步过渡至流质冷食、流质饮食、半流质饮食、正常饮食的进食策略,辅以谷氨酰胺保护肠黏膜、左氧氟沙星抗感染及营养支持,期间严密检测患者生命体征及病情变化,1周后患者逐步过渡后半流质饮食,觉腹痛、腹胀明显缓解,解黄色大便,无腹痛、发热、恶心、呕吐、呕血等不适,强烈要求出院。本科医师交代患者出院后继续检测大便、腹痛、腹胀情况,若有加剧,立即就诊;3个月后返院复查结肠镜及腹部CT检查;每周本科室医师电话随访1次,期间患者未诉腹痛、腹胀加重。1个月后患者觉上述腹痛、腹胀症状完全消失,解黄色大便,无任何特殊不适,强烈要求复查腹部CT及结肠镜,腹部CT(图3)、肠镜(图4),均提示穿孔部位已完全愈合。
2 讨论
结肠息肉切除术及相关结肠病变的内镜治疗目前正被越来越多人接受,但由于手术医师技术水平及患者个体差异,术后时常出现并发症。本例患者因横结肠广基底息肉制定EMR术,术后出现迟发性穿孔,其常见原因有肠壁机械应力高、气压创伤大、切除黏膜多、电凝时间长、息肉难度大(困难息肉)等[4]。据报道[5],高龄、多次结肠息肉手术史、较多合并症,且息肉位于右半结肠、盲肠、后皱襞周围,很难接近,直径>1.5~2.0 cm的扁平或横向扩散息肉,应始终认为是“困难的”息肉。该患者具备“困难的”息肉特点,切除后穿孔、出血、感染等并发症出现率较高。EMR术后出现穿孔并发症时,常有持续腹痛、腹胀、胸痛、呼吸急促等早期症状及皮下捻发感、捻发音、腹部韧、压痛、反跳痛等体征[6]。结肠穿孔虽然发生率低,但当高度怀疑穿孔时,腹部CT检查应该作为首要选择[7]。有文献表明[2,8],EMR通常用于切除<2 cm的病灶或零碎切除较大的病灶;大型(≥2 cm)、无蒂和横向扩散的“困难”息肉应始终由训练有素、经验丰富的内窥镜医师在资源充足的三级内窥镜中心进行治疗和切除,以确保高治愈率,降低出血、穿孔及进展为再次手术率。圈套器、夹子装置、去甲肾上腺素在EMR术中有着重要作用,一项对比冷热圈套器对于右半结肠息肉的老年(年龄>60周岁)疗效表明[9],右半结肠小息肉,冷圈套器(CSP)较传统的热圈套器(HSP)安全性高、疗效更明确、操作更简便、手术时间更短、病理判读更准确;国外一大型回顾性研究同样报道[10],CSP与任何息肉切除术后不良事件无关,在去除10~20 mm大小的无蒂息肉时,CSP似乎比HSP更安全;钛夹辅助内镜下高频电凝切除术[11]治疗结肠息肉能缩短手术时间,减少术中出血量,加快术后恢复,降低并发症发生率;去甲肾上腺素术后可使血管收缩,可起到减轻出血,增强视野暴露,缩短手术时间。同时,无痛技术(咪达唑仑联合丙泊酚)的运用,提高患者对于结肠镜治疗舒适度及耐受性,降低术后并发症发生率[12]。2021年日本胃肠镜检查的系统综述和荟萃分析的结果表明[13],相比与传统的EMR术,水下内镜黏膜切除术(UEMR)在切除大于20 mm息肉时,整体切除率显著增加,复发率显著降低;但在预防出血或穿孔方面没有显著差异。黏膜分片切除法(EPMR)对20 mm以上无蒂息肉的切除率高达95%以上,使得90%的患者因此可以避免手术,并有效减少肠癌和并发症的发生,降低医疗费用[14]。美国结直肠多社会工作组共识强烈建议[15]:切除后黏膜缺损进行详细检查,以确定立即或延迟穿孔风险的特征,并相应地进行内镜夹闭;用内窥镜凝固或机械疗法治疗术中出血。欧洲胃肠内镜学会(ESGE)指南强烈推荐[16]:对于完全切除至少1个≥10 mm的腺瘤或高度不典型增生息肉,或任何锯齿状息肉 ≥10 mm 或发育不良,或≥5个腺瘤的患者,3年后应进行结肠镜检查监测;在逐次内镜切除≥20 mm息肉时,间隔3~6个月应进行早期重复结肠镜检查。
本例患者为老年男性,既往有过2次结肠镜下切息肉病史,且较大息肉位于右半结肠(横结肠近肝曲)后皱襞,呈广基底型(直径约15 mm),该息肉旁约1 cm处可见一直径约10 mm隆起型息肉,故本次息肉切除属于困难息肉手术。为此,该手术由云南省第一人民医院从事内镜治疗20余年经验的手术医师进行,手术过程严格执行少注气、寻腔进境等原则,手术中病变基底部注射亚甲蓝-生理盐水溶液同样有10余年工作经验的手术护士操作,术中大息肉处少量出血,予电凝止血,并辅以夹子装置充分封闭,反复观察均没有肌层穿孔,历时20 min即完成手术。患者术后迟发性穿孔原因主要是:①患者术后体位变化及肠道蠕动,原先用于封闭创口的夹子对产生机械拉力及剪切力,导致创口被牵拉。②该息肉为困难息肉,且该患者2个息肉间距过小,EMR术多切除肠道黏膜。③手术中息肉少量出血,经反复电凝,电流穿透肠壁基层。④较大息肉电切时,黏膜下注气过,术后气体扩散不全,撑开肌层。⑤老年患者对疼痛刺激等感受不灵敏,术后发现穿孔是在12 h后。因此,本研究认为患者术前充分评估、结肠镜治疗前饮食管理、无痛技术运用、进境时少注气或改用CO2作为进镜气体、电凝时间不过长、电凝功率不过大、切除黏膜不过深等策略及考虑如前所述的冷圈套器、黏膜分片切除法(EPMR)、黏膜分片切除法(EPMR)等方法均可明显减少穿孔并发症的发生。
本例患者术后出现穿孔,整个腹腔、右侧胸腹壁均可见游离气体,但患者临床症状轻,未出现术后感染、呼吸困难、血液循环不足等并发症,多学科会诊建议患者外科手术治疗,但患者及家属均拒绝。后期,通过严格饮食过渡处理,患者症状及体征消失,1个月后复查腹部CT及肠镜时,伤口已提示完全愈合。因此,对于无基础疾病、临床表现轻、未出现严重并发症的患者,内科保守治疗不失为最佳方法。
综上所述,结肠镜医师应知晓结肠镜治疗的基本策略并熟知目前国内外最新指南对于各息肉病变切除的手术推荐,经充分讨论,制定出符合患者的最佳结肠镜治疗手术方式。当严格遵从方法,仍然在EMR术后并发穿孔时,临床医师因立即完善影像学检查(腹部CT等),并组织手术医师、外科医师、本科室高年资医师评估病情,制定出适合患者的最佳治疗方案。
[参考文献]
[1] 陈万青,李霓,兰平,等.中国结直肠癌筛查与早诊早治指南[J].中国肿瘤,2021(1):1-28.
[2] Song M, Emilsson L, Bozorg SR, et al. Risk of colorectal cancer incidence and mortality after polypectomy:A Swedish record-linkage study[J].Lancet Gastroenterol Hepatol,2020,5(6):537-547.
[3] 谢娇,王雯.结肠镜息肉切除术及其相关技术[J].临床消化病杂志,2019,4:257-261.
[4] Kothari ST,Huang RJ,Shaukat A,et al. ASGE review of adverse events in colonoscopy[J].Gastrointest Endosc,2019, 90(6):863-876.
[5] Herszényi L.The"difficult" colorectal polyps and adenomas:Practical aspects[J].Dig Dis,2019,37(5):394-399.
[6] Tiwari A,Sharma H,Qamar K,et al.Recognition of extraperitoneal colonic perforation following colonoscopy:A review of the literature[J].Case Rep Gastroenterol,2017,11(1):256-264.
[7] Reumkens A,Rondagh EJ,Bakker CM,et al. Post-colonoscopy complications:A systematic review,time trends,and meta-analysis of population-based studies[J].Am J Gastroenterol,2016,111(8):1092-1101.
[8] Hassan C,Repici A,Sharma P,et al. Efficacy and safety of endoscopic resection of large colorectal polyps:A systematic review and meta-analysis[J].Gut,2016,65(5):806-820.
[9] 李華铭,何亚红,朱伟琴,等.冷圈套器息肉切除术在老年患者右半结肠小息肉内镜治疗中的应用[J].浙江医学,2020,14:1464-1468.
[10] Ket SN,Mangira D,Ng A,et al. Complications of cold versus hot snare polypectomy of 10-20 mm polyps:A retrospective cohort study[J].JGH Open,2019,4(2):172-177.
[11] 皮军.钛夹联合内镜下高频电凝电切术治疗结肠息肉患者的效果[J].中国民康医学,2021,17:26-27.
[12] 邓龙川.无痛结肠镜技术在老年人结肠息肉治疗中的应用分析[J].临床医学工程,2020,3:261-262.
[13] Garg R,Singh A,Mohan BP,et al. Underwater versus conventional endoscopic mucosal resection for colorectal lesions:A systematic review and meta-analysis[J].Endosc Int Open,2020,8(12):E1884-E1894.
[14] 贺学来,罗娟.内镜下黏膜切除术与高频电切术治疗结肠息肉的疗效比较[J].中国肛肠病杂志,2020,7:40-41.
[15] Kaltenbach T,Anderson JC,Burke CA,et al. Endoscopic removal of colorectal lesions-recommendations by the US multi-society task force on colorectal cancer[J].Gastroenterology,2020,158(4):1095-1129.
[16] Hassan C,Antonelli G,Dumonceau JM,et al.Post-polypectomy colonoscopy surveillance:European society of gastrointestinal endoscopy (ESGE) guideline-update 2020[J].Endoscopy,2020,52(8):687-700.
(收稿日期:2021-07-27)

