超声NT联合孕早期唐氏筛查标志物在产前筛查中的应用
刘 蓉,李诗韵
广东祈福医院产科(广东 广州 511495)
出生缺陷是临床常见疾病,据调查报道[1]我国新生儿出生缺陷患病率约为2.83%,而其中约有25.60%的患儿最终死亡。研究发现,新生儿出生缺陷的病因较多,而染色体异常是主要原因之一,同时也是导致患儿围产期死亡的主要原因[2]。然而,目前临床上对于遗传因素导致的出生缺陷患儿尚无有效治疗手段,因此,对染色体异常进行早期筛查意义重大。染色体异常产前筛查的常用方法较多,其中羊水培养、绒毛诊断等对医院设备及操作者的技术要求较高,同时具有侵入性,可能会增加产妇流产概率,因此在临床上使用有一定局限性,而唐氏筛查标志物是一种操作较为简便的诊断方式,也不会增加患者流产等不良事件发生风险,在产妇产前筛查中使用较多[3-4]。超声筛查也是产妇产前筛查常用方法,可以测量胎儿颈项透明层(nuchal translucency,NT)厚度,同时超声筛查操作较为简单,可重复性较好,且对患者无创伤,研究表明超声NT用于筛查新生儿染色体异常临床价值良好[5]。但有研究报道[6],目前临床孕早期产前筛查使用单一指标较多,其诊断结果易受各种因素干扰而导致检测结果不理想,因此需要结合其他指标进行诊断。近年来有研究发现[7],超声NT联合孕早期唐氏筛查标志物相比于现有的血清学筛查模式检出率更高,且筛查速度较快。本文以孕早期女性为研究对象,回顾性分析其临床资料,探究超声NT联合孕早期唐氏筛查标志物诊断胎儿染色体异常的应用价值,为孕早期产前筛查提供参考。
1 资料与方法
1.1一般资料选取2017年2月-2020年8月于广东祈福医院进行孕早期产前筛查的孕妇。纳入标准:①单胎妊娠;②经孕早期唐氏筛查标志物筛查和超声NT筛查者;③临床资料完整;④经羊水穿刺检查染色体核型者。排除标准:①有染色体异常遗传史;②合并恶性肿瘤者;③有饮酒史、吸烟史者;④患有妊娠合并症者;⑤非染色体异常导致的出血缺陷。根据纳入、排除标准最终入组384例受试孕妇,经过羊水穿刺检查确诊,染色体异常31例为异常组,其中24例21-三体综合征,7例18-三体综合征;染色体正常353例为正常组。收集两组孕妇一般资料,经统计分析,两组孕妇年龄等资料均无显著差异(P>0.05),有可比性,见表1。
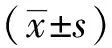
表1 两组一般资料比较
1.2方法
1.2.1 超声NT筛查 使用GE Voluson E8彩色多普勒超声诊断仪,凸阵探头频率2.0~5.0 MHz,孕妇仰卧位,于胎儿处于自然屈伸状态取正中矢状切面图测量胎儿NT厚度。超声NT测量由2名临床经验丰富、影像学诊断经验的医生采用双盲法操作,意见不一致则协商统一。
1.2.2 孕早期唐氏筛查标志物 采集孕妇空腹静脉血5 mL,静置、离心后取上清使用电化学发光免疫分析仪(Cobas 601,德国罗氏公司)测定血清妊娠相关血浆蛋白-A(pregnancy-associated plasmaprotein-A,PAPP-A)和游离绒毛膜促性腺激素β(free β-human choionic gonadotophin,free β-HCG)水平,试剂盒均购自美国贝克曼库尔特公司。
1.3风险估算超声NT厚度、PAPP-A和free β-HCG水平使用中位数倍数(multiples of median,MOM)表示,使用软件评估(德国Astraia公司)各筛查方式的风险值,21-三体综合征风险临界值为1/270,18-三体综合征风险临界值为1/350,风险值>1/270即视为阳性。
2 结果
2.1两组超声NT厚度和孕早期唐氏筛查标志物水平比较两组NT厚度、PAPP-A以及free β-HCG的MoM值差异显著(P<0.05),见表2。

表2 两组超声NT厚度和孕早期唐氏筛查标志物水平比较
2.2超声NT、孕早期唐氏筛查标志物及联合筛查结果比较超声NT检出染色体异常32例,与金标准对照,真阳性24例,假阳性8例,假阳性率2.27%;孕早期唐氏筛查标志物检出染色体异常29例,与金标准对照,真阳性19例,假阳性10例,假阳性率2.83%;联合筛查检出染色体异常31例,与金标准对照,真阳性28例,假阳性3例,假阳性率0.85%,见表3。

表3 超声NT、孕早期唐氏筛查标志物及联合筛查的结果比较[n(%)]
2.3超声NT、孕早期唐氏筛查标志物及联合筛查的诊断价值分析灵敏度、特异度及一致性检验分析发现,联合筛查的灵敏度、特异度、敏感度分别为90.32%、98.01%、97.39%,均高于单独筛查,与金标准对照一致性良好(Kappa>0.60),见表4。

表4 超声NT、孕早期唐氏筛查标志物及联合筛查的诊断价值分析
2.4影像资料选取本中心三位适龄孕妇,于孕11-13+6周,胎儿头臀长(CRL)45~84 mm时进行。于本中心超声科行NT检查,此检查选取胎儿正中矢状面,并在胎儿自然放松状态下量取(图1)。

a:孕妇32岁,女,孕11+周,CRL:49 mm,NT:3.0 mm,G2P1;b:孕妇30岁,女,孕13+周,CRL:7 8mm,NT:3.1 mm,G1P0;c:孕妇30岁,女,孕13+周,CRL:76 mm,NT:3.3 mm,G1P0。
3 讨论
染色体异常是导致新生儿出生缺陷的主要原因,临床上最常见的染色体异常包括21-三体综合征和18-三体综合征等,染色体异常患儿临床表现为智力障碍、发育迟缓及畸形等,患者病死率较高,且也给患儿家庭带来了巨大的经济负担和心理压力[8]。目前临床上针对染色体异常患儿仍无有效治疗手段,有效措施是通过产前筛查染色体异常胎儿并在分娩前终止妊娠,有研究表明[9],确诊染色体异常后在孕早期终止妊娠相比于孕中期更为容易,因此早期准确产前筛查意义重大。羊水穿刺检查是目前产前染色体异常筛查的常用方法,然而由于其侵入性,容易导致孕妇流产或发生感染,对于很多孕妇而言难以接受[10]。
近年来随着医疗技术的发展,无创筛查技术逐渐得到应用,其中孕早期唐氏筛查标志物、超声NT等使用较多[11]。本文回顾性研究发现,经羊水穿刺确诊的染色体异常胎儿的NT厚度及母体PAPP-A、free β-HCG水平与染色体正常胎儿及母体相比差异显著,提示超声NT厚度、PAPP-A和free β-HCG水平均可以用于孕早期孕妇产前染色体异常筛查。研究[12]发现,胎儿在发育过程中颈后皮肤下液体逐渐聚集,并形成一定宽度的透明带,即NT,当胎儿为染色体异常时,淋巴回流发生障碍,胎儿NT会逐渐增厚,因此通过超声检测胎儿NT厚度可以反映其发育情况。PAPP-A和free β-HCG是临床上常用的唐氏筛查标志物,其在孕早期及孕中期的作用已得到研究证实[13]。因此,结合本文结果表明,超声NT和孕早期唐氏筛查标志物对孕妇产前筛查有一定应用价值。但值得注意的是,有研究发现[14]超声NT和孕早期唐氏筛查标志物的检出率易受到各种因素的影响而降低,因此单独用于产前筛查存在一些不足。本研究结果发现,超声NT筛查和孕早期唐氏筛查标志物筛查染色体异常的灵敏度分别为75.00%、65.52%,特异度分别为98.01%、96.62%,假阳性率分别为2.27%、2.83%,与既往研究结果相似[15-16]。而与前两者相比,联合筛查染色体异常的敏感度和特异度升高,假阳性率降低,且与金标准相比较,一致性良好。王丽等[17]研究发现,联合超声NT和血清学指标筛查可以显著提高染色体异常的检出率。陈秋兰等[18]发现,单一使用血清学指标和超声NT筛查其特异度和敏感度均存在一定不足,而联合超声NT和血清学指标后明显提高了染色体异常筛查的特异度和敏感度。因此,结合本文结果提示,超声NT联合唐氏筛查标志物有利于提高孕早期孕妇染色体异常筛查的特异度和敏感度,其准确率良好。但是,由于本文所选样本量较少,且属于单中心研究,因此研究结果可能存在一定片面性,难以完全反映联合筛查效果,后续还需要进一步收集样本进行多中心研究以完善本文结论。
综上所述,超声NT联合孕早期唐氏筛查标志物在孕早期孕妇产前染色体异常筛查中有一定应用价值,其筛查敏感度、特异度及准确率良好。

