探讨康复护理在腹腔镜胆囊切除术后的应用
文/孙颖
腹腔镜胆囊切除术是良性胆道疾病外科治疗的金标准技术。由于术后疼痛减轻,并且活动恢复较早,能够进行更早的活动,因此腹腔镜胆囊切除术已成为胆囊手术的主要方式。与传统的开放式手术相比,腹腔镜胆囊切除术取得了更好的结果。然而,腹腔镜胆囊切除术并非没有不良后果,腹腔镜胆囊切除术后的疼痛是一个重大挑战,因为腹腔镜胆囊切除术后的疼痛模式与其他手术后的术后疼痛不同,其带来的慢性术后疼痛可能会超过切口部位的疼痛,并且腹腔镜胆囊切除术间腹腔注射二氧化碳(IP)的局部刺激和腹内压升高会导致术后疼痛加剧。在已开发的各种腹腔镜胆囊切除术后镇痛策略中,阿片类药物是最常用的策略,但它们与呕吐、呼吸抑制和精神状态改变有直接关系。基于这些显著的副作用特征,建议尽可能避免使用阿片类药物。相比之下,康复管理方案的使用降低了镇痛剂的剂量并降低了副作用的发生率。鉴于此,本次研究评估了康复护理在减轻腹腔镜胆囊切除术后的术后疼痛方面的效果。现报告如下。
1 资料和方法
1.1 一般资料
本次研究是一项对腹腔镜胆囊切除患者进行的前瞻性、随机、对照、双盲研究。本次研究经机构审查委员会批准,纳入标准包括年龄在18 至70 岁之间的患者。在研究开始时,患者被告知研究设计,并获得了所有入选受试者的书面知情同意书后,招募了2020 年6 月-2021 年6 月间间,我院收治的腹腔镜胆囊切除患者70 名。
使用计算机生成的编码密封信封将患者随机分为对照组和观察组,随后将参与者分配到两组,每组35 位患者。其中,观察组患者男性42 名,女性28 名,患者最小19 岁,最大65岁,平均年龄35.1±9.02 岁,平均身高166.85±9.47cm,平均体重66.85±7.47kg;对照组患者男性40 名,女性30 名,患者最小12 岁,最大67 岁,平均年龄30.45±7.69 岁,平均身高165.45±9.24cm,平均体重69.8±5.59kg。两组人口统计学P=0.087,具有可比性。
本研究排除标准包括肝或肾功能障碍、胆石症以外的慢性疼痛、每天摄入皮质类固醇或对任何研究药物过敏的患者;有沟通障碍、认知功能障碍或心理障碍的患者;既往神经系统疾病、精神病患者;服用镇痛药或镇静剂的患者。此外,预定手术前24小时和怀孕/哺乳期女性也被排除在外。直到完成研究为止,参与患者管理和数据收集的所有研究者,都不知道该小组的任务。
1.2 研究方法
本次研究中,观察组患者应用康复护理;对照组患者应用一般护理,具体护理内容如下:
1.2.1 术后镇痛
对照组采用阿片类镇痛药缓解疼痛;观察组采用硬膜外或静脉内使用镇痛泵,或定期口服非阿片类镇痛药。
1.2.2 饮食保健
对照组在手术后禁食和饮水,肛门排气后,可能会喝下适当的水,可能会逐步从普通液体转变为半液体食物;观察组醒来6小时后喝少量热水或约50 mL 生理盐水,术后第一天吃少量液体,术后第二天吃半流质食物,摄入量逐渐增加。同时,患者每天要吃3 次口香糖。
1.2.3 术后早期活动
对照组和观察组都强调早期活动。观察组鼓励早期自我活动:术后麻醉意识过后做肢体伸展和翻身运动,术后12 h 坐在床上,术后24 h 在床上走动以及术后48 h 进行正常活动。
1.2.4 导管处置
对照组的平均术后保留时间为3~5 天;观察组术后唤醒后立即拔下导管。
1.3 评价指标
本次研究中,在术前就诊期间,患者接受了如何在100 mm VAS 评分中表达术后疼痛的教育(0 表示无疼痛,100 表示最严重的疼痛)。要求患者在代表其当前状态的看法的点上标记。水平线起点与报告标记之间的距离 (mm) 决定了痛觉的程度。疼痛评分由一名不知道分配情况的护士按固定时间间隔记录,包括:到达PACU 时(0),以及在病房的2、4、8、12 和24h。单个VAS分数绘制成曲线,其中x 轴显示从基线 (0) 到腹腔镜胆囊切除术后24 小时的评估时间,y 轴显示VAS 分数。使用这种方法,计算每个评估点(梯形)的曲线下面积 (AUC) 并将其相加,从而得出总体VAS AUC 评分,并在两组之间进行比较。此外,对比指标还包括慢性术后疼痛发生率、下床时间、排气时间、住院时间、护理满意度和并发症发生情况。
1.4 数理统计
本次研究使用社会研究统计软件包(SPSS– Windows 14)对数据进行了分析。使用独立样本t 检验分析参数数据(年龄、身高和体重),使用Mann-Whitney U 检验分析非参数数据。在检查正态分布后,通过重复测量ANOVA 分析连续数据,如心率和血压;组内血流动力学数据使用事后分析进行。数据表示为平均值±标准差(SD),中位数值和数字(n)百分比(%)。统计结果P<0.05 被认为具有统计学意义。
2 结果
首先,比较两组患者的慢性术后疼痛发生率以及术后疼痛程度,其中术后疼痛的临床评估以VAS AUC 评分表示,数值范围通常为0 到100,0 为“无痛”,100 为“可想象的最严重的疼痛”。对比结果如表1 所示:

表1 两组患者慢性术后疼痛发生率以及术后疼痛程度比较表
其次,比较两组患者的下床时间、排气时间、住院时间和护理满意度,其中护理满意度通过发放自制的《满意度调查问卷》获得。对比结果如表2 所示:

表2 两组患者护理情况比较表
最后,比较两组患者的并发症发生情况。对比结果如表3所示:
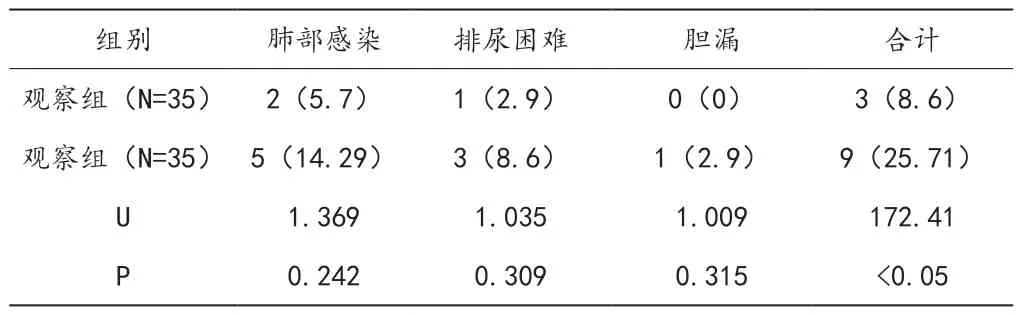
表3 两组患者并发症发生情况比较表
3 讨论
毋庸置疑,术后疼痛是手术中最令人痛苦的方面之一。它是对组织损伤的复杂生理反应,表现为一系列的自主、心理和行为反应。目前,疼痛被认为是综合手术术后体验的强制性部分。事实上,对疼痛的流行病学和病理生理学理解的发展更加关注术后疼痛管理的多模式方法,以努力提高生活质量和功能,增强日常生活活动,并减少生理和情绪发病率,以提供安全有效的治疗方法和循证建议。与此同时,制药公司确信阿片类药物不会上瘾,医疗保健专业人员越来越多地开出阿片类药物来治疗术后疼痛,直到阿片类药物滥用的危险变得明显。事实上,自1999 年至2019 年间,全球有近450,000 人死于过量服用阿片类药物。正是由于术后疼痛和阿片类药物滥用的相互交织,对临床术后疼痛管理实践提出了挑战。
在临床中,腹腔镜胆囊切除术胆囊结石手术比开放式胆囊切除术具有更少的出血量,更少的住院时间和更短的康复时间,已成为现阶段治疗胆囊结石的标准,是公认的首选技术,越来越多地医疗机构进行腹腔镜胆囊切除术。但是,腹腔镜治疗胆结石比单独进行胆囊切除术要复杂得多,不仅需要更加精密地设备一起辅助,而且患者术后发生慢性术后疼痛的风险为10%~40%。因此,需要进一步加强对腹腔镜胆囊切除术后疼痛管理的实践。在此过程中,由护士主导的康复护理发挥着核心作用。
从历史上看,护士一直担任疼痛管理实践的领导角色,为疼痛患者制定指南。这是因为在临床中,护士负责评估疼痛、管理止痛药以及评估和记录药物的有效性,在初级保健实践中的作用越来越大。因此,护士为疼痛患者的护理带来了独特的视角,更重要的是,大多数护士提供直接的病人护理,并且由于他们的专业社会化和护理模式,需要他们独特的视角和贡献。在此背景下,本次研究的主要结果是通过比较两个研究组之间VAS 评分的衍生AUC 评估的疼痛差异、慢性术后疼痛发生率、下床时间、排气时间、住院时间、护理满意度和并发症发生情况。
研究结果表明,与对照组相比,采用康复护理的观察组患者痛苦程度更小,患者术后疼痛的影响明显降低,并发症发生率得以降低,比较结果存在统计学意义地显著差异。总之,建议腹腔镜胆囊切除术后实施康复护理,减少患者慢性术后疼痛和并发症的发生,有利于患者功能恢复,值得临床推广。

