不同胎龄早产儿凝血功能指标及其与颅内出血发生风险的关系
张 娇, 吴 棋, 胡仁宜, 金桂红
(1.安徽医科大学附属滁州医院/滁州市第一人民医院儿科, 安徽 滁州 239000 2.滁州城市职业学院医学系, 安徽 滁州 239000)
新生儿在生长发育过程中凝血功能逐步发育成熟,其凝血功能检测指标参考值范围虽受检测仪器、试剂等影响,但也与胎龄密切相关[1]。目前临床上针对于早产儿尚无明确的凝血功能参考范围,目前对于成人凝血功能指标包括凝血酶原时间(Prothrombin time,PT)、活化部分凝血活酶时间(Activated partial thromboplastin time,APTT)、纤维蛋白原(Fibrinogen,FIB)以及D-二聚体(D-dimer,DD)等,研究较为成熟,参考值较明确,但是成人参考值不宜用于评估早产儿的凝血功能情况,给临床评估早产儿的凝血功能带来了一定困难,不利于评估早产儿出血性疾病发生风险[2]。颅内出血是一种出血性疾病,是导致早产儿脑损伤,致使早产儿生长受阻,神经功能发育障碍,甚至死亡的主要原因之一[3,4]。研究发现[5,6]颅内出血与凝血功能障碍有一定关系,而凝血功能障碍可能会进一步加大颅内出血治疗难度,不利于患儿预后。本研究收集2018年1月至2021年1月入住本院的103例早产儿的临床资料,回顾性分析不同胎龄早产儿凝血功能指标差异及其与胎龄的相关性,并并探讨早产儿颅内出血发生风险,以期为临床评估早产儿凝血功能、预防控制颅内出血提供参考。
1 资料与方法
1.1临床资料:回顾性分析2018年1月至2021年1月入住我院的103例早产儿及其母亲妊娠期的临床资料。纳入标准:①胎龄≥32周,<37周;②孕母妊娠期未合并出血性疾病;③孕母妊娠期未服用影响凝血功能的药物;④临床资料完整。排除标准:①新生儿出生前或出生后后发生呼吸窘迫综合症;②高胆红素血症患儿;③孕母剖宫产;④早产儿进行检查前服用过维生素K1等影响凝血功能的药物;⑤新生儿畸形或染色体异常。根据入组早产儿的胎龄分为A组(32~33周)和B组(34~36周)。本次研究符合《赫尔辛基宣言》相关要求。
1.2观察指标:①记录所有早产儿的年龄、性别、出生体质量、胎龄、孕母妊娠期合并症以及分娩情况(剖宫产、胎膜早破、胎盘早剥等)。②采集所有早产儿出生后2h内(未注射维生素K1前)的静脉血,使用全自动凝血分析仪(SF-8200北京赛科希德科技股份有限公司)测定早产儿凝血功能相关指标,包括PT、APTT、FIB以及DD等。③记录早产儿发生颅内出血的情况。

2 结 果
2.1一般资料比较:经统计分析,两组早产儿性别、年龄、妊娠期高血压和糖尿病、剖宫产率、胎膜早破率以及胎盘早剥率等资料均无显著差异(P>0.05),A组早产儿的出生体质量和胎龄显著低于B组(P<0.05)。见表1。

表1 两组早产儿一般资料比较
2.2不同胎龄早产儿的凝血功能指标比较:A组早产儿的PT、APTT以及D-D高于B组(P<0.05),FIB低于B组(P<0.05),两组比较有统计学意义。见表2。

表2 不同胎龄早产儿的凝血功能指标比较
2.3早产儿凝血功能指标与胎龄相关性分析:相关性分析发现,早产儿凝血功能指标APTT(r=-0.247,P<0.05)和PT(r=-0.403,P<0.05)与早产儿胎龄呈负相关,FIB与早产儿胎龄呈正相关(r=0.227,P<0.05)以及D-D(r=-0.178,P>0.05)与早产儿胎龄无相关性。见图1。

图1 早产儿凝血功能指标APTT(a)、FIB(b)、PT(c)以及D-D(f)与胎龄相关性分析
2.4不同胎龄早产儿颅内出血发生情况:A组早产儿中有10例颅内出血,发病率23.26%,B组早产儿中有8例颅内出血,发病率13.33%,差异无统计学意义(χ2=1.710,P=0.191)。
2.5颅内出血组与非出血组早产儿凝血功能指标比较:两组出生体质量、胎龄、APTT和FIB差异有统计学意义(P<0.05)。见表3、4。

表3 颅内出血与非颅内出血早产儿一般资料比较

表4 颅内出血组与非出血组早产儿凝血功能指标比较
2.6凝血功能指标对颅内出血的影响:以早产儿颅内是否出血(非出血=0,出血=1)为因变量,出生体质量(连续变量)、胎龄(连续变量)、APTT(连续变量)和FIB(连续变量)为协变量做多因素logistic回归分析,APTT、FIB以及低体质量是颅内出血的独立危险因素(P<0.05),VIF均<3。见表5。
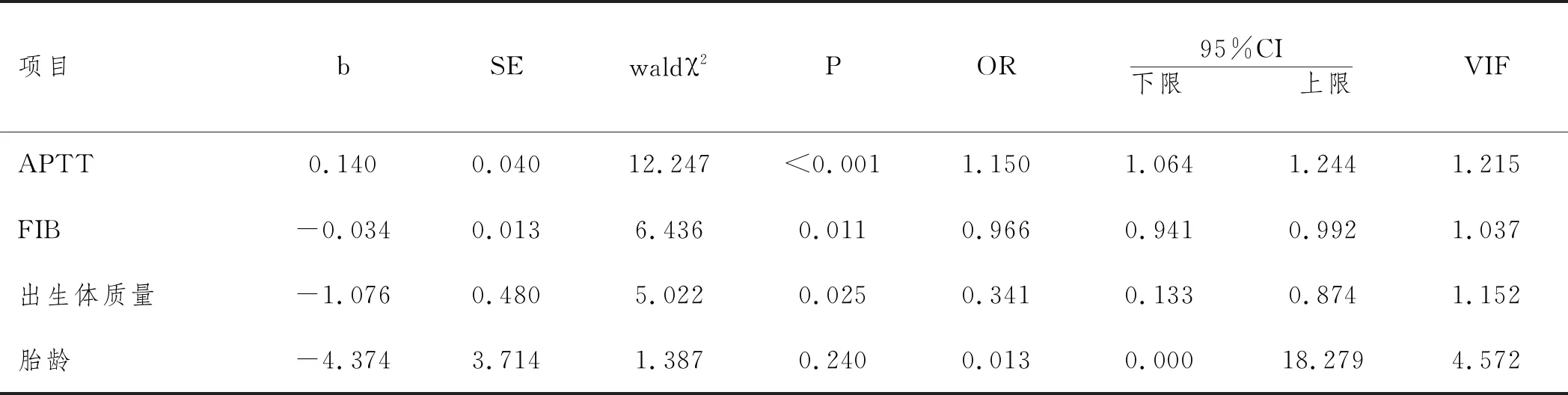
表5 凝血功能指标对颅内出血的影响
3 讨 论
3.1不同胎龄早产儿的凝血功能指标差异及相关性分析:本研究结果表明,与胎龄在32~33周的早产儿相比,胎龄在34~36周的早产儿的PT、APTT以及D-D显著降低,FIB显著升高,相关性分析发现,早产儿凝血功能指标APPT和PT与早产儿胎龄呈负相关,FIB与早产儿胎龄呈正相关。APTT可以反映机体内多种凝血因子的水平,APTT越高则表达机体的凝血功能越差,PT代表了血浆的凝固时间,也是检测机体凝血功能的重要指标之一,而FIB可以直接参与机体的凝血过程,当FIB水平升高时,血小板的聚集能力会随之增强。Go等[7]的研究结果也表明,早产儿胎龄与其凝血功能水平密切相关。分析其原因发现,新生儿的凝血功能从胎儿分娩前开始发育,其机体内的凝血因子随着胎龄的增加而逐渐升高[8]。而凝血因子合成又与胎儿体内维生素K1密切相关,由于新生儿肠道功能发育尚不成熟,其肠道微生物菌群较少,新生儿自身合成的维生素K1较少,难以满足机体凝血功能发育的需要,因此一般而言,新生儿的凝血因子合成主要是依靠于来源于母体的维生素K1,足月儿体内的维生素K1约有成年人的一半,但是早产而由于过早生产,来源于母体的维生素K1不足,因此导致了机体合成的凝血因子的水平较低,进而影响了其凝血功能[9]。
3.2早产儿颅内出血发生风险分析:研究表明凝血功能障碍会导致新生儿发生多种出血性疾病,而其中颅内出血是新生儿常见疾病,有研究报道新生儿胎龄越小,出生体质量越低,颅内出血的发病风险越大[10]。本文研究结果也表明,出血组和非出血组早产儿胎龄及出生体质量差异显著,与既往研究相符,多因素分析也表明,出生体质量是早产儿颅内出血独立危险因素,但值得注意的是本次研究中胎龄不是早产儿颅内出血发生的独立危险因素,此外本研究结果还表明,A组早产儿颅内出血发病率为23.26%,B组早产儿颅内出血发病率为13.33%,A组早产儿的发病率要高于B组早产儿,但两组早产儿发病率并不显著,分析其原因是由于本文所选样本量较少所致,关于胎龄与颅内出血风险的关系还需收集更多样本进一步论证。本文还分析颅内出血和非颅内出血的早产儿的凝血功能指标,结果表明,与非颅内出血的早产儿相比,颅内出血的早产儿的APTT明显升高,FIB明显降低,提示发生颅内出血的早产儿的凝血功能较差,logistic分析发现,APTT和FIB均是导致颅内出血发生的独立危险因素。本文结果提示,凝血功能较差的新生儿发生颅内出血的风险较高,而研究结果中发现胎龄与凝血功能指标呈正相关,因此可以认为,不同胎龄的早产儿发生颅内出血的风险不同,胎龄越小,早产儿发生颅内出血的风险越高。这也与国内外的各项研究相似,赵雪灵等[11]发现,颅内出血好发于婴幼儿,其主要病因是由于凝血功能异常,与其机体内维生素K缺乏密切相关,Macdonald等[12]研究发现,患者发生颅内出血与凝血功能降低有关,服用抗血栓药物的患者发生颅内出血的风险明显增高。研究表明,凝血功能障碍是导致新生儿颅内出血的主要原因之一,新生儿血流动力学变化时,其室管膜下的生发基质层容易发生破裂并出血,而当新生儿凝血功能不足时无法使血浆快速凝固,进而会导致颅内出血发生,而早产儿由于凝血功能较差,因此会增加颅内出血发生风险[13]。
综上所述,早产儿血清PT、APTT以及FIB水平与其胎龄有相关性,早产儿出生体质量过低、APTT以及FIB指标异常可能会导致其颅内出血发生风险增加。但是本研究也有一定的不足,由于所选样本量较少,本文结果可能存在一定的误差,后续还需要收集更多早产儿临床资料进行多中心研究,以完善本文结论。

