老年重症颅脑损伤患者高压氧治疗期间发生癫痫的相关因素
刘洁 王泳 高亚利 张潇潇 陆敏杰 (北京首都医科大学附属复兴医院,北京 100038)
高压氧目前已广泛应用于重症颅脑损伤的治疗中,能够降低患者颅内压,改善脑血流,增加脑组织有氧代谢率,促进神经修复、重建,具有较好的促苏醒作用〔1〕。但仍有部分重症颅脑损伤患者在高压氧治疗时,会出现癫痫发作,而一旦重症颅脑损伤患者发生癫痫,则会加重患者脑损伤程度,严重可导致脑死亡,影响患者预后〔2,3〕。因此,分析老年重症颅脑损伤患者在高压氧治疗期间发生癫痫的影响因素,并采取相应的预防措施,对改善患者预后具有重要意义。本研究拟分析老年重症颅脑损伤患者高压氧治疗期间发生癫痫的相关影响因素。
1 资料与方法
1.1一般资料 回顾性分析2018年10月至2020年2月北京首都医科大学附属复兴医院36例高压氧治疗期间发生癫痫的老年重症颅脑损伤患者临床资料纳入发生组;将同期医院收治36例高压氧治疗期间未发生癫痫的老年重症颅脑损伤患者临床资料纳入未发生组。纳入标准:①重症颅脑损伤符合《外科学》〔4〕中相关诊断标准;②接受高压氧治疗;③发生组符合《成人癫痫诊断和药物治疗规范(草案)》〔5〕中癫痫诊断标准。排除标准:①既往有癫痫病史或颅脑外伤史;②合并气胸、开放性胸部外伤或肋骨骨折;③患有肺结核、肺大泡或视网膜剥离等疾病;④血压≥160/100 mmHg;⑤体温超过38.5℃;⑥合并颅内占位、自发性颅内出血等其他颅脑疾病。发生组男28例,女8例;年龄60~75岁,平均(67.58±1.86)岁。未发生组男27例,女9例;年龄60~77岁,平均(67.61±1.92)岁。两组一般资料差异无统计学意义(P>0.05),有可比性。
1.2治疗方法 所有患者使用高压氧舱(烟台宏远氧业有限公司,型号:GY3400)进行高压氧治疗,表压值为0.1 mPa(1.0 atm),无气管切开患者以2级供氧进行面罩吸氧,气管切开患者以1级吸氧给予头罩开放吸氧,持续升压20 min,升压后以稳定压力吸氧60 min;恒速减压20 min,治疗时间控制在100 min,1次/d,连续治疗10 d。
1.3基线资料收集方法 查阅患者病历资料,统计患者基线资料,包括年龄、性别、合并疾病(高血压、糖尿病等内科慢性疾病)、受伤原因、肺挫伤、颅脑损伤部位、脑挫裂伤情况;记录患者高压氧治疗前血钠浓度、血钙浓度;统计患者高压氧治疗期间最大压力值。
1.4电解质检测方法 治疗前采集患者空腹静脉血5 ml,采用全自动生化分析仪(重庆中元汇吉生物技术有限公司,型号:ZS480)测定患者血钠浓度、血钙浓度;正常值:血钠为135~145 mmol/L,血钙为2.25~2.75 mmol/L。
1.5统计学方法 采用SPSS23.0软件进行χ2检验、t检验及Logistic回归分析。
2 结 果
2.1两组基线资料比较 两组合并疾病、受伤原因、合并肺挫伤差异无统计学意义(P>0.05);发生组颞叶损伤、合并脑挫裂伤比例高于未发生组,血钠浓度、血钙浓度低于未发生组,新发颅内病变发生比例高于未发生组,差异均有统计学意义(均P<0.05)。见表1。
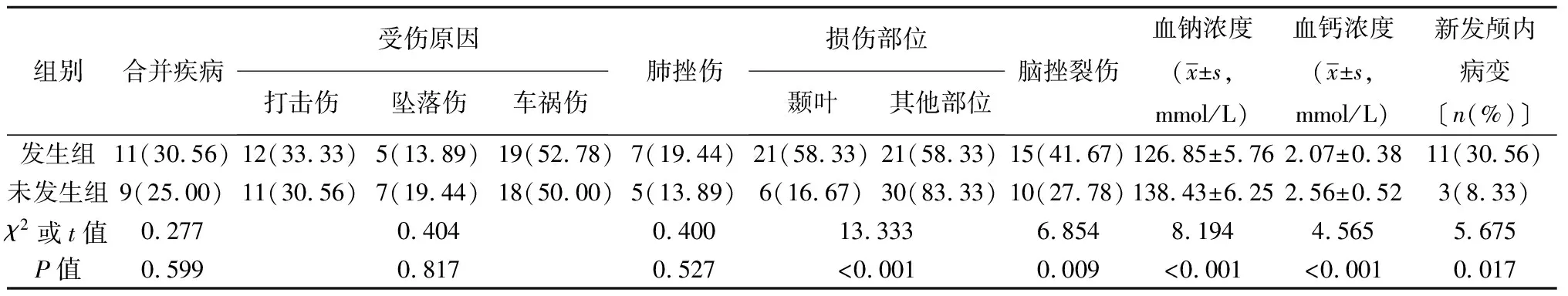
表1 两组基线资料比较〔n(%),n=36〕
2.2老年重症颅脑损伤患者高压氧治疗期间发生癫痫的单项Logistic回归分析 将高压氧治疗期间发生癫痫作为因变量(1=发生,0=未发生),将2.1中比较差异有统计学意义的变量作为自变量,其中损伤部位:1=颞叶损伤,0=其他部位损伤;脑挫裂伤:1=合并脑挫裂伤,0=未合并脑挫裂伤;经单项Logistic回归分析结果显示,颞叶损伤、合并脑挫裂伤、新发颅内病变是老年重症颅脑损伤患者高压氧治疗期间癫痫发生的危险因素(OR>1,P<0.05);血钠浓度偏高、血钙浓度偏高是老年重症颅脑损伤患者高压氧治疗期间癫痫发生的保护因素(OR<1,P<0.05)。见表2。
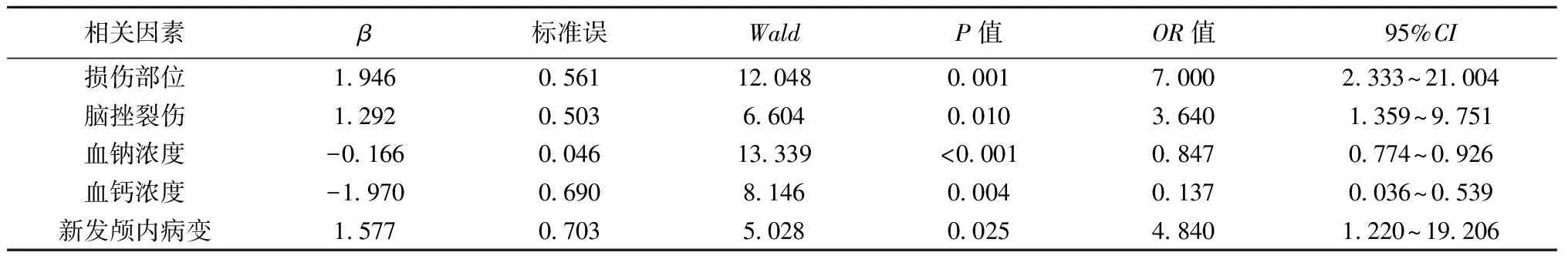
表2 老年重症颅脑损伤患者高压氧治疗期间发生癫痫的单项Logistic回归分析
2.3老年重症颅脑损伤患者高压氧治疗期间发生癫痫的多元Logistic回归分析 将高压氧治疗期间发生癫痫作为因变量(1=发生,0=未发生),并将基线资料检验结果P值放宽至<0.2,纳入符合条件的自变量,建立多元Logistic回归模型,结果显示,合并脑挫裂伤、新发颅内病变是老年重症颅脑损伤患者高压氧治疗期间癫痫发生的危险因素(OR>1,P<0.05);血钠浓度偏高、血钙浓度偏高是老年重症颅脑损伤患者高压氧治疗期间癫痫发生的保护因素(OR<1,P<0.05)。见表3。
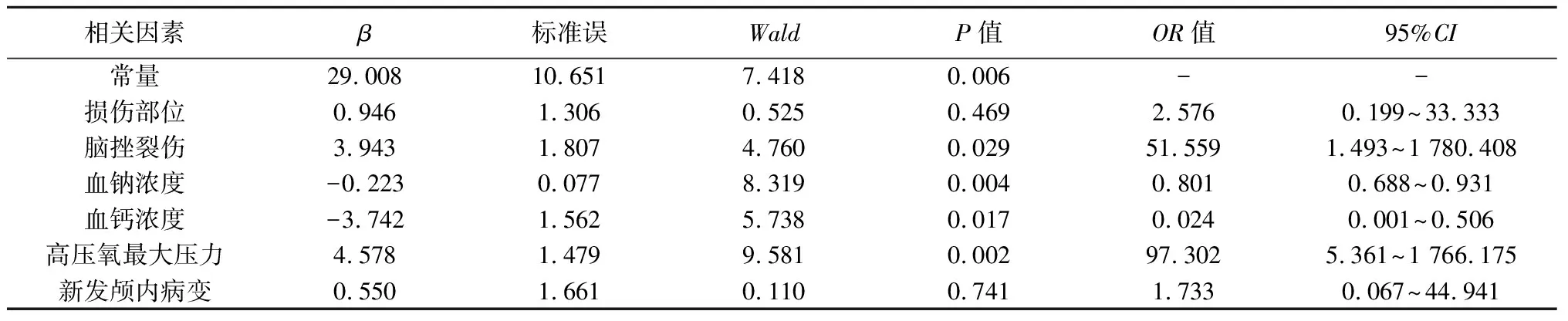
表3 老年重症颅脑损伤患者高压氧治疗期间发生癫痫的多元Logistic回归分析
3 讨 论
重症颅脑损伤在老年人群中较为常见,多伴有不同程度意识障碍,严重可导致植物生存状态,甚至死亡。高压氧治疗可通过增加重症颅脑损伤患者血氧弥散,提高氧分压,减轻脑水肿,纠正脑组织缺血缺氧〔6〕。但部分患者在高压氧治疗期间仍会发生癫痫,不利于预后。因此,对老年重症颅脑损伤患者高压氧治疗期间发生癫痫的影响因素进行分析至关重要。本研究结果说明,虽然在高压氧治疗过程中时有发生癫痫,但是并无证据表明在颅脑损伤早期进行高压氧治疗会增加癫痫发生的风险。
本研究结果显示,老年重症颅脑损伤患者高压氧治疗期间发生癫痫与损伤部位、脑挫裂伤、血钠、血钙浓度、新发颅内病变等因素相关。分析原因,颞叶损伤:与枕叶、顶叶相比,颞叶神经细胞的敏感性更高,损伤后神经细胞更容易发生异常放电,部分患者脑电图甚至会出现异常脑电波,如棘-慢波、棘波或慢波等〔7,8〕。同时颞叶内侧结构损伤后,可破坏与癫痫发作相关的脑神经网络,损伤神经传导、加工,更容易引起癫痫发作〔9〕。本研究经多元回归检验显示,颞叶损伤并非癫痫发作的影响因素,考虑可能是由于受到其他因素影响所致。合并脑挫裂伤:由于脑挫裂伤可导致周围组织瘢痕形成、胶质细胞增生,导致正常脑组织被牵拉至中心,形成的机械性张力,促使神经细胞树突的兴奋性增加,更易诱发癫痫发作〔10〕。而脑挫裂伤在早期尚未形成瘢痕时,也会使脑皮质细胞受到压迫而发生损伤,释放神经递质,激活离子通道,导致能量消耗增加、线粒体损伤,增强神经细胞反应性,在高压氧治疗期间癫痫发作的风险更高〔11〕。因此,在患者进行高压氧治疗前,应充分评估颅脑损伤患者损伤部位、重点伤情及是否合并颅脑挫伤等情况,针对颞叶损伤及合并脑挫裂伤的患者,应密切监测患者氧分压、血流动力学指标,预防性使用抗癫痫药物,如丙戊酸钠、左乙拉西坦、苯妥英钠等,以降低癫痫的发生风险。
血钠、血钙浓度:重症颅脑外伤的患者因胃肠道功能紊乱、颅内压升高、下丘脑损伤等,可导致腹泻、呕吐、脑性耗盐综合征等,引起电解质紊乱〔12,13〕。而神经系统功能受到神经细胞电兴奋性的调控,电解质紊乱后,新陈代谢驱动的离子泵功能异常,导致无法通过神经胶质膜与神经细胞的电压梯度来维持稳定电兴奋性,从而导致神经细胞同步性、兴奋性受到电解质梯度变化的影响,造成神经细胞异常放电,引起癫痫发作〔14,15〕。当患者血钠浓度严重降低时,可导致肌力减弱、肌肉收缩,同时引起脑水肿的发生,使患者发生急性癫痫发作;当发生低钙血症时,患者会出现神经系统兴奋性增强,精神状态改变,并易导致癫痫发作〔16〕。因此,在重症颅脑损伤患者进行高压氧治疗前,应检测其电解质水平。针对血钠浓度偏低的患者,应采用3%高渗盐水纠正低钠血症,减轻脑水肿,降低脑组织容量;血钙浓度偏低则需要在10~20 min内静脉注入100~300 mg钙剂,并持续监测患者血钠、血钙浓度。
新发颅内病变因为以下几点可能造成癫痫发作,①脑组织病变:急性颅内病变会导致脑组织病变出现脑部瞬间缺血、 颅内压骤增、 颅内血管破裂及水电解质平衡被打乱等促使神经细胞膜稳定性改变,过度的去极化令癫痫发作最低值降低,引发痫性放电。 ②脑组织结构异常:急性颅内病变可能改变脑部结构,诱发正常的胶质细胞增生出类胶质细胞,增加神经元痫性放电概率。 ③病灶周围神经元的缺氧、 缺血改变膜电位和去极化,这可能成为病灶引发癫痫的成因。 ④脑生化改变:病后患者脑生化发生改变会造成抑制性神经递质(GABA) 量减少,细胞外微量元素(Na、 K、 Ca、 Mg) 局部调节障碍提升神经系统的兴奋性;谷氨酸释放增多,兴奋性递质变高,血液成分及代谢产物(如含铁血黄素) 刺激等可能会刺激局部大脑,导致局部脑组织突增兴奋等都有可能诱发癫痫〔17〕。所以对于临床评估时具有高度危险发生新发颅内病变的患者要积极控制危险因素,稳定其他合并疾病后再考虑进仓治疗,以期最大限度减少再发病变发生。
综上,老年重症颅脑损伤患者高压氧治疗期间癫痫发生与损伤部位、脑挫裂伤、血钠、血钙浓度、新发颅内病变相关,应采取预防性措施,降低癫痫发生风险。

