关节镜下微骨折术对膝骨关节炎并发下肢深静脉血栓形成患者疗效与膝关节功能的影响
冉庆林,林 浩,武治铭,李 东
1 北京市和平里医院骨科,北京 100010
2 北京市和平里医院普外科,北京 100010
3 首都医科大学附属北京友谊医院骨外科,北京 100050
膝骨关节炎(knee osteoarthritis,KOA)是指膝关节发生软组织磨损、炎性反应的一种退行性病变,可导致患者膝关节活动功能受限,引发关节积液、疼痛、肿胀等症状[1-4]。该病以中老年人为主要发病群体,随着中国社会老龄化结构的逐渐深化,KOA的发病率出现逐渐升高的趋势[5-6]。中老年人多合并诸多慢性基础性疾病,加之KOA属于炎性疾病,易使患者的血液呈高凝状态,而且患者患病后下肢活动功能下降,使深静脉内血流速度下降,增大了下肢深静脉血栓形成(deep vein thrombosis,DVT)的风险。传统开放式手术对于患者的损伤较大,手术出血量较大,进一步增加了患者下肢DVT的发生风险[7-8]。关节镜下微骨折术属于微创术式,具有创伤微小、出血少、术后可早期活动、恢复快等优势,更加适用于并发下肢DVT的KOA患者。本研究客观评估了关节镜下微骨折术对KOA并发下肢DVT患者的治疗效果及对患者膝关节功能、术后下肢DVT复发风险的影响,现报道如下。
1 资料与方法
1.1 一般资料
收集2018年1月至2021年6月北京市和平里医院收治的KOA并发下肢DVT患者的临床资料。纳入标准:(1)符合《骨关节炎诊治指南(2007年版)》[9]、《深静脉血栓形成的诊断和治疗指南(第三版)》[10]中的相关标准;(2)行手术治疗;(3)围手术期相关资料完整。排除标准:(1)合并风湿病、类风湿关节炎、痛风;(2)合并骨肿瘤、骨结核及其他恶性肿瘤骨转移;(3)术后即刻转院;(4)既往有精神科疾病、认知功能障碍。根据纳入和排除标准,最终共纳入84例KOA并发下肢DVT患者,根据治疗方式的不同将患者分为两组,将其中采用内侧楔形开放式胫骨高位截骨术治疗的42例患者作为开放组,将采用关节镜下微骨折术治疗的42例患者作为微骨折组。开放组中,男性17例,女性25例;年龄42~75岁,平均(59.61±7.47)岁;病变位置:左侧19例,右侧23例。微骨折组中,男性18例,女性24例;年龄43~76岁,平均(59.84±7.51)岁;病变位置:左侧21例,右侧21例。两组患者的性别、年龄、病变位置比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 开放组
采用内侧楔形开放式胫骨高位截骨术进行治疗。术前计划手术撑开高度,以胫骨近端干骺端外侧皮质、上胫腓关节近侧缘水平位置,约外侧平台软骨下方硬化区下1.5 cm处为合页顶点,以合页顶点作为角顶点,于胫骨近端规划出矫正角度,根据角顶点与矫正角度于胫骨近端勾画出开放楔形间隙,此三角底边所对应的内侧皮质高度为计划撑开高度。患者采取仰卧位,于膝关节近端的内侧做一个长度为8 cm的切口作为入路,逐层打开,显露鹅足肌腱、内侧副韧带、骨膜。于胫骨平台下方2 cm处作为上截骨线,于X线透视下使用直径为1.5 mm的2根克氏针,斜向插入胫骨至腓骨平面,于透视下观察截骨平面及深度。使用摆锯按设计的截骨线平面截骨。屈曲膝关节,使用摆锯、骨刀截断内侧部位皮质,保留外侧部分皮质。于胫骨的楔形截骨处插入多把骨刀,扩张达术前计划的撑开高度,以撑开器维持,植入异体骨,置入锁定接骨板,并以螺钉妥善固定。透视下确定纠正到位,并妥善固定,则完成手术,不留置引流管,关闭切口并以无菌敷料包扎。
1.2.2 微骨折组
采用关节镜下微骨折术进行治疗。患者采取仰卧位,于止血带绑扎患侧腹股沟区,常规消毒铺巾,于膝关节前内侧做一个长度为0.6 cm的切口,然后置入关节镜。采用关节镜观察关节情况,定位髓核位置,钳取髓核,清理关节。清除膝关节内的增生滑膜,打磨股骨踝间窝、胫骨踝间棘内的增生骨赘,修正半月板。使用骨折器于软骨缺损处从外向内依次打孔,两孔间距为3 mm,孔的深度以可见骨髓血溢出为度;反复冲洗关节腔,于髌骨囊处留置负压引流管。术后冰敷2 d,若术后2 d内引流量少于60 ml则拔除引流管。
1.2.3 下肢DVT治疗方法
两组患者均于术后1 d开始给予低分子肝素4500~6000 U,皮下注射,1次/天。将尿激酶10~25万U溶于0.9%氯化钠注射液100 ml中,静脉滴注,1次/天。均以7 d为1个疗程,两组患者均治疗1个疗程。两组患者的手术均由同一组医师团队完成。
1.3 观察指标
(1)比较两组患者的手术时间与住院时间。(2)比较两组患者术前、术后3 d的血清炎性因子C反应蛋白(C-reactive protein,CRP)、白细胞介素(interleukin,IL)-6、IL-1α水平的变化情况。(3)比较两组患者术后3个月的临床疗效。依据《骨关节炎诊治指南(2007年版)》[9]对临床疗效进行评估。具体标准:术后关节疼痛、肿胀完全消失,关节功能达到正常标准为显效;术后关节疼痛、肿胀等症状均有所减轻,关节功能有所改善为有效;未达到以上标准或病情进展为无效。总有效率=(显效+有效)例数/总例数×100%。(4)观察并比较两组患者术前、术后3个月关节功能的变化情况,关节功能指标包括关节活动度、髋膝踝角(hip knee ankle angle,HKA)、美国特种外科医院(Hospital for Special Surgery,HSS)膝关节功能评分、Lysholm膝关节功能评分。(5)采用西大略湖和麦克马斯特大学(Western Ontario and McMaster Universities,WOMAC)骨性关节炎指数评分表评价膝关节的结构和功能。(6)观察并比较两组患者术后DVT复发率、切口感染率及关节感染率。HSS膝关节功能评分满分为100分,得分越高表示患者术后膝关节功能越良好[11]。Lysholm膝关节功能评分满分为100分,得分越高提示患者膝功能越正常[12]。WOMAC量表包括疼痛、僵硬、日常活动难度3个维度,共24个项目,每个条目的满分均为10分,得分越高提示该维度越严重[13]。
1.4 统计学方法
应用SPSS 23.0软件对数据进行统计学分析。计数资料以n(%)表示,组间比较采用χ2检验。等级资料的比较采用秩和检验。采用K-S检验法检验资料的分布状态,符合正态分布的计量资料以()表示,两组间比较采用两独立样本t检验;偏态分布的资料以M(P25,P75)表示,组间比较采用Mann-WhitneyU检验。P<0.05为差异有统计学意义。
2 结果
2.1 手术时间与住院时间的比较
微骨折组患者的手术时间为(90.54±8.65)min,长于开放组患者的(80.38±8.12)min;住院时间为(6.72±0.83)min,短于开放组患者的(8.43±1.02)min,差异均有统计学意义(t=5.550、8.427,P<0.01)。
2.2 血清炎性因子的比较
术前,两组患者的血清CRP、IL-6、IL-1α水平比较,差异均无统计学意义(P>0.05);术后3 d,两组患者的血清CRP、IL-6、IL-1α水平均高于本组术前,差异均有统计学意义(P<0.05)。术后3 d,微骨折组患者的血清CRP、IL-6、IL-1α水平均明显低于开放组患者,差异均有统计学意义(t=10.049、7.065、13.939,P<0.01)。(表1)
表1 术前、术后3 d两组患者血清炎性因子水平的比较()

表1 术前、术后3 d两组患者血清炎性因子水平的比较()
注:与本组术前比较,aP<0.05;与开放组术后3 d比较,bP<0.01
组别 时间 CRP(mg/L)IL-6(ng/L)IL-1α(pg/ml)开放组(n=42)术前 8.76±1.31 32.14±3.24 16.68±1.69术后3 d21.47±2.65a43.47±4.57a28.73±2.82a微骨折组(n=42)术前 8.82±1.34 32.20±3.31 16.71±1.70术后3 d16.35±1.97a b36.82±4.04a b21.09±2.16a b
2.3 临床疗效的比较
术后3个月,微骨折组患者的总有效率为97.62%(41/42),高于开放组患者的80.95%(34/42),差异有统计学意义(t=4.480,P=0.034)。术后3个月,微骨折组患者的临床疗效优于开放组患者,差异有统计学意义(Z=2.217,P=0.027)。(表2)

表2 术后3个月两组患者的临床疗效[n(%)]
2.4 关节功能指标的比较
术前,两组患者的关节活动度、HKA、HSS膝关节功能评分、Lysholm膝关节功能评分比较,差异均无统计学意义(P>0.05);术后3个月,两组患者的关节活动度、HKA、HSS膝关节功能评分、Lysholm膝关节功能评分均高于本组术前,差异均有统计学意义(P<0.05)。术后3个月,微骨折组患者的关节活动度、HKA、HSS膝关节功能评分、Lysholm膝关节功能评分均高于开放组患者,差异均有统计学意义(t=2.268、2.270、3.406、3.640,P<0.05)。(表3)
表3 术前、术后3个月两组患者关节功能指标的比较()
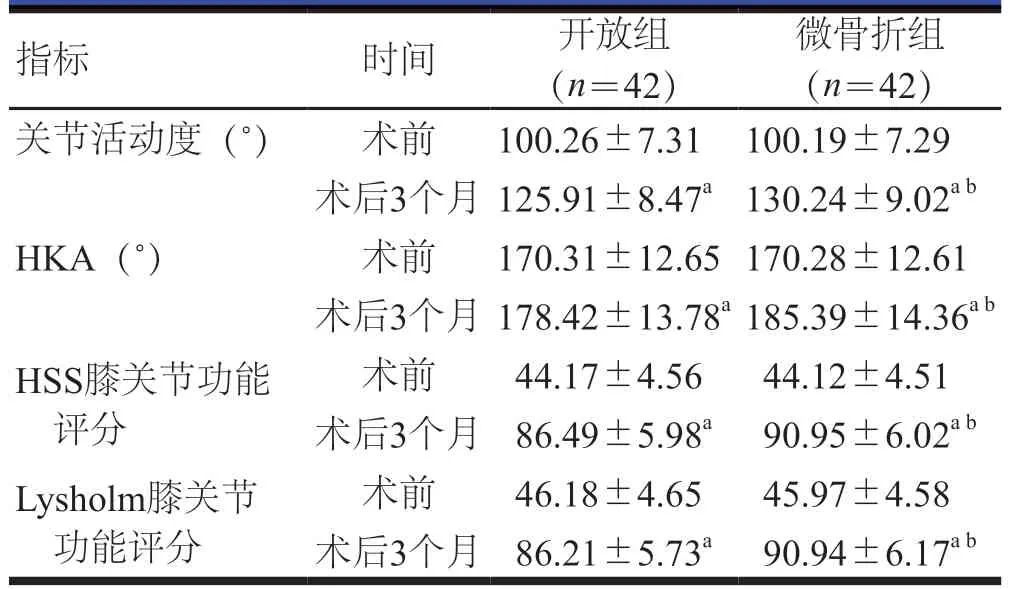
表3 术前、术后3个月两组患者关节功能指标的比较()
注:与本组术前比较,aP<0.05;与开放组术后3个月比较,bP<0.05
指标 时间 开放组(n=42)微骨折组(n=42)关节活动度(°) 术前 100.26±7.31 100.19±7.29术后3个月 125.91±8.47a130.24±9.02a b HKA(°) 术前 170.31±12.65170.28±12.61术后3个月 178.42±13.78a185.39±14.36a b HSS膝关节功能评分术前 44.17±4.56 44.12±4.51术后3个月 86.49±5.98a 90.95±6.02a b Lysholm膝关节功能评分术前 46.18±4.65 45.97±4.58术后3个月 86.21±5.73a 90.94±6.17a b
2.5 WOMAC量表评分的比较
术前,两组患者的WOMAC量表各维度评分比较,差异均无统计学意义(P>0.05);术后3个月,两组患者WOMAC量表各维度评分及总分均低于本组术前,差异均有统计学意义(P<0.05)。术后3个月,微骨折组患者WOMAC量表中疼痛、僵硬、日常活动难度维度的评分及总分均低于开放组患者,差异均有统计学意义(t=18.630、17.375、14.222、15.273,P<0.01)。(表4)
表4 术前、术后3个月两组患者WOMAC量表评分的比较()

表4 术前、术后3个月两组患者WOMAC量表评分的比较()
注:与本组术前比较,aP<0.05;与开放组术后3个月比较,bP<0.05
疼痛 术前 5.69±0.59 5.71±0.60术后3个月 1.73±0.21a 1.02±0.13a b僵硬 术前 3.79±0.38 3.81±0.41术后3个月 0.96±0.09a 0.67±0.06a b日常活动难度 术前 15.39±1.48 15.41±1.51术后3个月 7.08±0.83a 4.78±0.64a b总分 术前 24.88±2.31 24.92±2.34术后3个月 9.72±1.07a 6.47±0.87a b
2.6 术后并发症发生情况的比较
微骨折组患者的术后并发症总发生率为4.76%(2/42),低于开放组患者的21.43%(9/42),差异有统计学意义(χ2=5.126,P=0.024)。(表5)

表5 两组患者术后并发症发生情况[n(%)]
3 讨论
KOA属于慢性进展性的关节退行性病变,以中老年人为主要发病群体,女性患者多于男性[14-15]。近年来,随着中国社会老龄化结构的加深,KOA的发病率呈现逐渐升高的趋势[16-17]。KOA患者主要可见关节疼痛、患肢肿胀、活动功能障碍等临床表现。同时,应引起重视的是,KOA不仅可对患者的活动功能造成不良影响,其炎性反应还可累及关节周围组织,继而对患者的血液流变学、血流动力学、凝血功能等产生不良影响,从而增加心脑血管不良事件的发生风险。目前,KOA已经成为全球范围内第四大致残疾病[18-19]。膝关节是人体下肢中一个重要的负重关节,其发生病变后直接影响患者的日常活动,使患者的日常活动量下降,从而导致患者下肢深静脉血流速度降低,同时KOA所诱发的炎性反应可促进血液中的血小板异常积聚,使患者术前下肢DVT的发生风险升高。KOA手术治疗后,在手术创伤、术中出血等机制的作用下可诱发术后一过性凝血功能亢进,从而加大患者术后下肢DVT的发生风险。因此,KOA患者围手术期并发下肢DVT是手术治疗不可忽视的重要问题。
目前,KOA的治疗方案主要包括保守治疗与手术治疗。保守治疗能够延缓KOA的病情进展,但临床疗效有限。手术治疗可获得较好的疗效及预后。但传统开放式手术的创口较大,术中出血量较多,术后恢复难度较大,而且恢复时间较长,易诱发下肢DVT等并发症,从而影响手术疗效。关节镜是近年来应用于临床上的新型诊疗技术。关节镜下微骨折术是在关节镜的辅助下清除关节软骨的表层硬化组织,通过专用手术设备于病灶处骨组织上钻孔,促使骨组织内部的有效血液及部分脊髓释出,以刺激纤维软骨新生,达到修复关节损伤,替代受损软骨,恢复关节正常活动功能的作用。关节镜下微骨折术具有微创、术中出血少、术后易恢复等优势。该术式的微创特点能够减轻手术诱发的术后应激反应程度,从而缓解患者术后血液高凝状态,为减少术后下肢DVT的发生提供了良好的内环境。目前,临床上关于术前KOA并发下肢DVT的研究相对较少。
本研究结果表明,通过术前抗凝、溶栓治疗能够消除KOA患者术前并发下肢DVT的风险,使患者获得手术治疗的机会;术后3 d,两组患者的血清CRP、IL-6、IL-1α水平均高于本组术前,且微骨折组患者的血清CRP、IL-6、IL-1α水平均低于开放组患者,提示两组患者术后均出现不同程度的炎性反应,属于正常的手术应激反应,但关节镜下微骨折术能够减轻这一术后炎性应激反应,从而可有效预防血小板过度聚集,为预防术后下肢DVT奠定了良好基础。术后3个月,微骨折组患者的临床疗效优于开放组患者,提示关节镜下微骨折术治疗KOA具有微创、术后易恢复的优势,能够获得更加良好的临床疗效。宋猛等[20]的研究认为关节镜下微骨折术能够进一步提高对KOA的临床疗效,与本研究结果相符。本研究中,术后3个月,微骨折组患者的关节活动度、HKA、HSS膝关节功能评分、Lysholm膝关节功能评分均高于开放组患者,差异均有统计学意义,这主要与患者术后恢复更快、临床疗效更好有关;经WOMAC量表评估可知,关节镜下微骨折术治疗KOA并发下肢DVT能够有效改善患者的病情严重程度;微骨折组患者术后并发症的总发生率低于开放组患者,提示关节镜下微骨折术治疗KOA并发下肢DVT能够有效降低患者术后下肢DVT的复发率、切口感染率、关节感染率,具有更高的安全性。
综上所述,关节镜下微骨折术治疗KOA并发下肢DVT的疗效较好,能够进一步减轻KOA严重程度并改善患者膝关节功能,降低患者术后炎性应激反应程度,从而降低术后下肢DVT的复发率与感染率,提高手术安全性。同时,膝骨关节炎并发下肢DVT的患者多为老年患者,老年患者对于手术治疗的耐受度较低,而关节镜下微骨折术属于微创术式,适用范围更广,使更多的老年患者获得手术治疗机会。

