股浅动脉支架植入术后血清内皮素-1、内脂素水平变化与支架内再狭窄的关系
张慧敏,孙书杰
合肥市第二人民医院介入血管疼痛科,安徽 合肥 230011
下肢动脉粥样硬化闭塞症是由下肢动脉粥样硬化斑块形成引起的动脉狭窄或闭塞,最终导致肢体慢性缺血,尤其多见于老年人群[1]。经皮股浅动脉支架植入术(superficial femoral artery stenting,SFAS)是股浅动脉疾病的首选治疗方法,但支架内再狭窄(in-stent restenosis,ISR)仍是其一个重要的并发症,可严重影响术后恢复和老年周围动脉疾病(peripheral arterial disease,PAD)患者的生活质量[2-4]。因此,术后早期预测和治疗ISR可改善患者预后。然而ISR的发生机制尚不明确,新生内膜增生被认为是ISR病理、生理发展的基础,由内皮损伤所释放的促炎症分子触发,特别是在支架内血栓形成和增殖阶段发挥着关键作用[5]。血清内皮素-1(endothelin-1,ET-1)和内脂素水平均是反映血管内皮细胞损伤和炎症情况的重要蛋白分子[6-7]。虽然多种反映血管内皮功能的分子与经皮冠状动脉介入术后ISR之间的关系已有研究报道[8],但是关于SFAS前后血清ET-1和内脂素水平的变化对预测SFAS后ISR发生风险的有效性尚无研究。本研究探讨血清ET-1和内脂素水平的变化对SFAS后ISR发生风险的预测价值,旨在为SFAS后ISR的预防及机制研究提供有效的生物标志物,现报道如下。
1 对象与方法
1.1 研究对象
选取2017年3月至2020年7月合肥市第二人民医院招募的297例接受SFAS治疗的下肢股浅动脉粥样硬化闭塞症患者。纳入标准:(1)年龄≥18岁;(2)经彩色多普勒超声或计算机断层扫描血管造影(computed tomography angiography,CTA)检查等影像学检查被诊断为下肢动脉粥样硬化闭塞症,踝肱指数<0.9,下肢股浅动脉病变狭窄程度≥50%;(3)成功进行经皮腔内支架植入术;(4)股动脉泛大西洋协作组织共识Ⅱ(Trans-Atlantic Inter-Society Consensus Ⅱ,TASCⅡ) 分 型[9]为TASC-ⅡA、TASC-ⅡB、TASC-ⅡC型;(5)无证据证明主髂动脉存在残余血流。排除标准:(1)合并抗凝治疗禁忌证、活动性感染、慢性炎症、恶性肿瘤、慢性阻塞性肺疾病、血液系统疾病(包括血管性紫癜、白血病、特发性血小板减少症等)、严重心功能不全(美国纽约心脏病协会制定的心功能分级为Ⅲ级或Ⅳ级)、肝功能不全(肝功能Child-Pugh分级[10]为B级或C级)或肾功能衰竭(肌酐清除率<30 ml/min);(2)膝下无动脉血流出道。本研究获得医院医学伦理委员会审核通过,所有患者均对本研究知情同意并签署知情同意书。
1.2 治疗方法
术前,所有患者接受阿司匹林(100 mg/d)和氯吡格雷(75 mg/d)双联抗血小板治疗。所有手术均采用对侧“翻山”入路。使用5 F或6 F鞘导管(长度11~45 cm)进行介入手术。应用4 F或5 F导管进行选择性血管造影检查,定位病灶并测量病灶范围。采用扩张技术行球囊成形术,球囊直径与各节段靶病变直径相当,常规扩张1~3 min,扩张结束后行血管造影检查。根据美国心脏病学会和美国心脏协会的建议,若残留狭窄率>30%和/或出现限流性夹层,在球囊成形术后植入自膨胀式支架(直径6 mm),使用5 mm球囊用于后扩张。经皮腔内血管成形术成功的定义是所有动脉病变扩张且残余狭窄率<20%。支架技术成功的定义是指支架置入术后残留狭窄率<20%。所有介入手术均于局部麻醉下进行。术中所有患者注射肝素的首次剂量为4000~5000 IU,每小时追加1000 IU。术后服用阿司匹林(100 mg/d)和氯吡格雷(75 mg/d)至少6个月,之后长期服用阿司匹林。
1.3 随访
术后,每3个月进行一次彩色多普勒超声、CTA或数字减影血管造影检查。术后随访9个月,根据随访期间是否发生ISR将全部下肢股浅动脉粥样硬化闭塞症患者分为ISR组和非ISR组。ISR被定义为原始狭窄部位或距支架边缘5 mm内管腔狭窄率≥50%[11]。
1.4 检测方法及指标
于术前(入院后24 h内)及术后6 h、3 d、7 d、1个月、3个月采集所有患者的血液样本。采用酶联免疫吸附试验测定法检测血清ET-1和内脂素水平。在96孔板中加入稀释后的血清标本(40 μl)、ET-1抗体或内脂素抗体(10 μl)和辣根过氧化物酶标记链霉亲和素(50 μl),在37 ℃下温和摇动孵育60 min。经5次洗涤后,加入显色试剂(50 μl),在37 ℃下孵育10 min,最后加入终止液。使用紫外分光光度计检测450 nm波长处的光密度值。绘制浓度标准曲线,根据光密度值和标准浓度计算线性回归方程,然后计算各样品的浓度。
1.5 统计学方法
应用SPSS 20.0软件对数据进行统计分析。重复测量数据采用重复测量方差分析,若存在交互作用则进行单独效应分析。计量资料以()表示,组间比较采用两独立样本t检验,多组内两两比较采用LSD-t检验;计数资料以n(%)表示,组间比较采用χ2检验,等级资料比较采用秩和检验。绘制受试者工作特征(receiver operating characteristic,ROC)曲线,根据曲线下面积(area under the curve,AUC)分析血清ET-1、内脂素水平对ISR的预测价值。采用多因素Logistic回归模型进行危险因素分析。P<0.05为差异有统计学意义。
2 结果
2.1 ISR发生情况与下肢股浅动脉粥样硬化闭塞症患者临床特征的关系
术后9个月,297例下肢股浅动脉粥样硬化闭塞症患者中,ISR组患者80例,非ISR组患者217例。两组患者的年龄、性别、体重指数、吸烟史、冠心病情况、高血压情况及TASC-Ⅱ分型比较,差异均无统计学意义(P>0.05)。ISR组患者的糖尿病患者比例高于非ISR组患者,差异有统计学意义(P<0.05)。(表1)
表1 ISR发生情况与下肢股浅动脉粥样硬化闭塞症患者临床特征的关系()
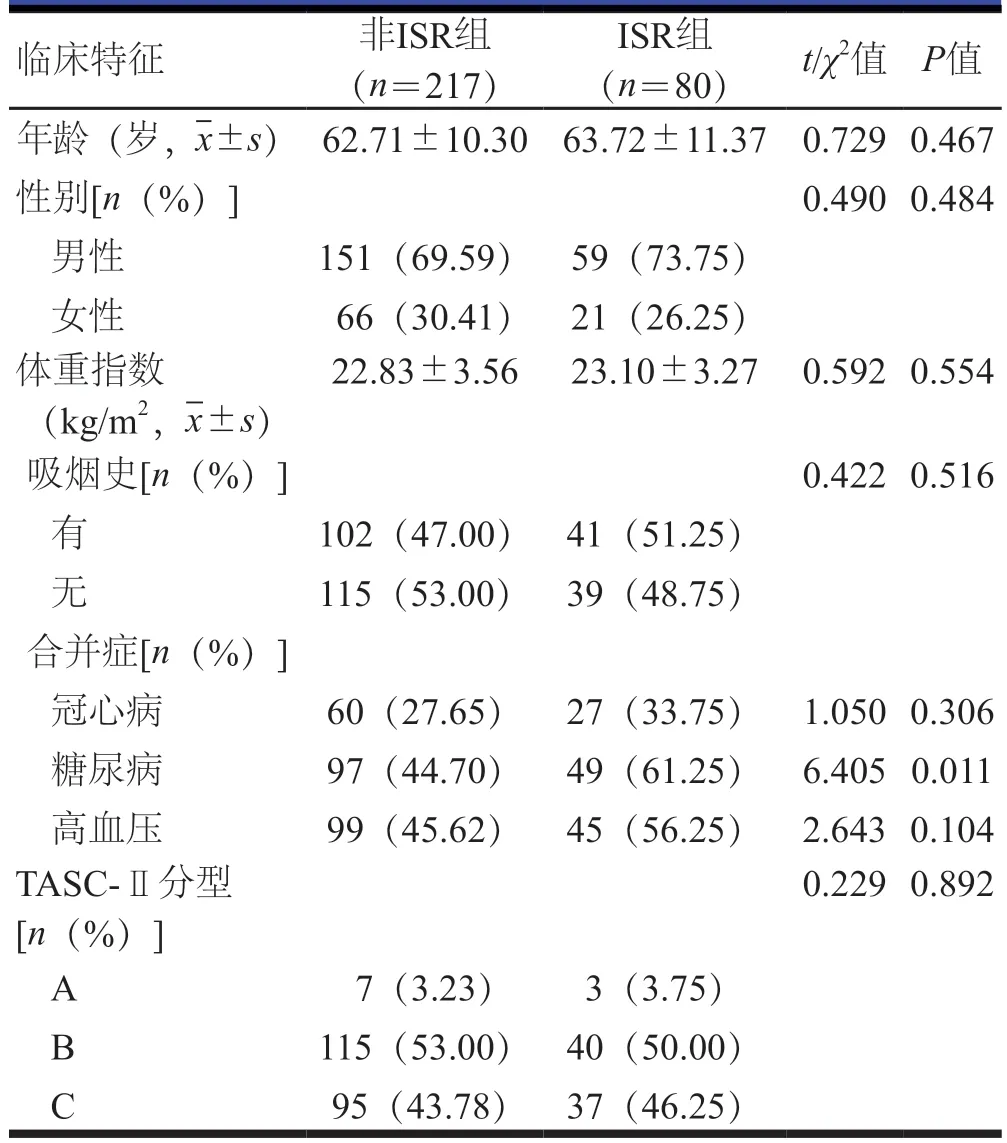
表1 ISR发生情况与下肢股浅动脉粥样硬化闭塞症患者临床特征的关系()
临床特征 非ISR组(n=217)ISR组(n=80) t/χ2值 P值年龄(岁,images/BZ_7_1724_2983_1805_3027.png) 62.71±10.30 63.72±11.37 0.7290.467性别[n(%)]0.4900.484男性 151(69.59) 59(73.75)女性 66(30.41) 21(26.25)体重指数(kg/m2,images/BZ_7_1724_2983_1805_3027.png)22.83±3.56 23.10±3.27 0.5920.554吸烟史[n(%)]0.4220.516有102(47.00) 41(51.25)无115(53.00) 39(48.75)合并症[n(%)]冠心病 60(27.65) 27(33.75) 1.0500.306糖尿病 97(44.70) 49(61.25) 6.4050.011高血压 99(45.62) 45(56.25) 2.6430.104 TASC-Ⅱ分型[n(%)]0.2290.892 A 7(3.23) 3(3.75)B 115(53.00) 40(50.00)C 95(43.78) 37(46.25)
2.2 不同时间点血清ET-1和内脂素水平的比较
两组患者术前的血清ET-1和内脂素水平比较,差异无统计学意义(P>0.05)。术后,两组患者的血清ET-1和内脂素水平比较,差异有统计学意义(F组间=19.471、33.226,P<0.01);随着时间的变化,两组患者的血清ET-1和内脂素水平比较,差异有统计学意义(F时间=37.814、19.650,P<0.01);血清ET-1和内脂素水平在时间和组间存在交互效应(F交互=7.423、17.208,P<0.05)。非ISR组患者术后6 h时的血清ET-1和内脂素水平明显上升且达到峰值。非ISR组患者术后1个月时的血清ET-1和内脂素水平已基本恢复至基线水平,而ISR组患者术后1、3个月时的血清ET-1和内脂素水平均未降至基线水平,且术后7 d、1个月和3个月时的血清ET-1水平均高于非ISR组患者,术后3 d、7 d、1个月和3个月时的血清内脂素水平均高于非ISR组患者,差异均有统计学意义(P<0.05)。(表2)
表2 不同时间点两组患者血清ET-1和内脂素水平的比较()
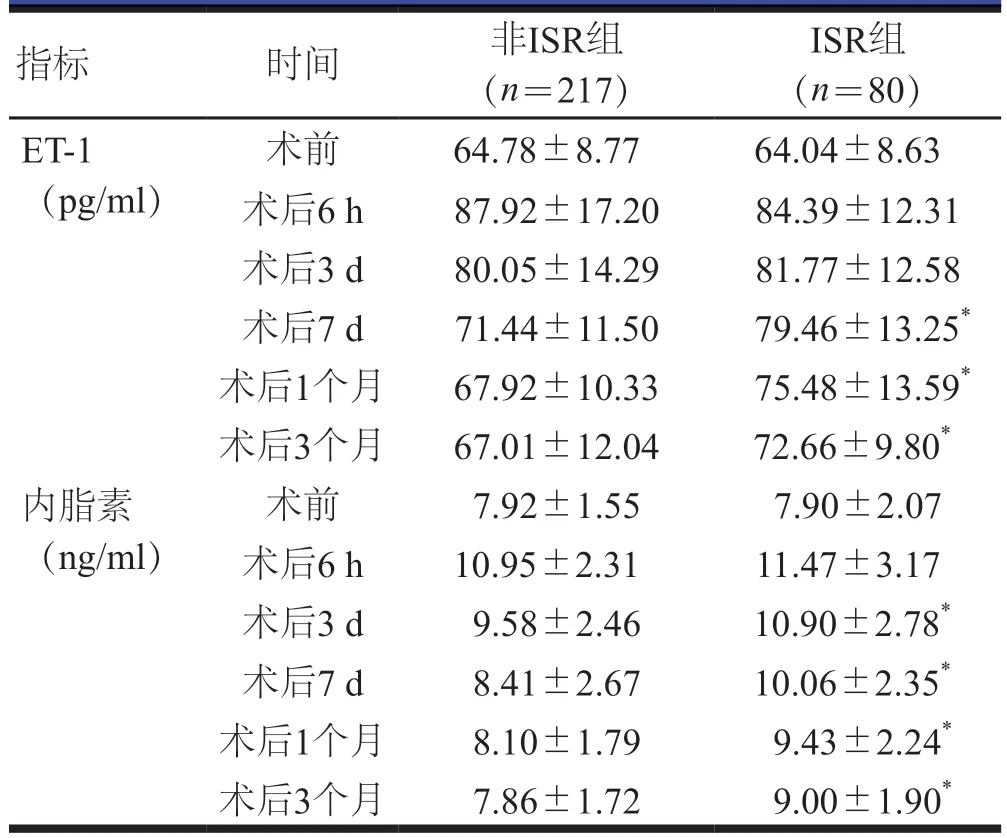
表2 不同时间点两组患者血清ET-1和内脂素水平的比较()
注:与非ISR组同时间比较,*P<0.05
指标 时间 非ISR组(n=217)ISR组(n=80)ET-1(pg/ml)术前 64.78±8.77 64.04±8.63术后6 h 87.92±17.20 84.39±12.31术后3 d 80.05±14.29 81.77±12.58术后7 d 71.44±11.50 79.46±13.25*术后1个月 67.92±10.33 75.48±13.59*术后3个月 67.01±12.04 72.66±9.80*内脂素(ng/ml)术前 7.92±1.55 7.90±2.07术后6 h 10.95±2.31 11.47±3.17术后3 d 9.58±2.46 10.90±2.78*术后7 d 8.41±2.67 10.06±2.35*术后1个月 8.10±1.79 9.43±2.24*术后3个月 7.86±1.72 9.00±1.90*
2.3 下肢股浅动脉粥样硬化闭塞症患者发生ISR影响因素的多因素分析
由于每例患者各时间点血清ET-1、内脂素水平的变化存在一定的联系,故在多变量模型中未对其进行综合考虑。为此,分别建立了5个多变量模型。多因素Logistic回归分析结果显示,术后3 d(HR=1.178,95%CI:1.001~1.905,P=0.029)、7 d(HR=1.207,95%CI:1.032~1.540,P=0.011)和1个月(HR=1.344,95%CI:1.077~1.816,P=0.001)时的血清ET-1水平升高均是下肢股浅动脉粥样硬化闭塞症患者发生ISR的独立危险因素。术后3 d(HR=2.035,95%CI:1.273~3.580,P=0.004)、7 d(HR=1.533,95%CI:1.112~2.413,P=0.002)、1个月(HR=1.859,95%CI:1.189~2.832,P=0.001)、3个月(HR=1.681,95%CI:1.164~2.206,P=0.009)时的血清内脂素水平升高亦是下肢股浅动脉粥样硬化闭塞症患者发生ISR的独立危险因素。
2.4 血清ET-1、内脂素水平对术后ISR发生风险的预测价值
经ROC曲线分析发现,术后3 d,血清ET-1和内脂素水平预测下肢股浅动脉粥样硬化闭塞症患者SFAS后9个月ISR发生风险的AUC分别为0.737(95%CI:0.658~0.817)、0.784(95%CI:0.717~0.851);术后7 d,血清ET-1和内脂素水平预测下肢股浅动脉粥样硬化闭塞症患者SFAS后9个月ISR发生风险的AUC分别为0.830(95%CI:0.772~0.888)、0.872(95%CI:0.824~0.920)。 利 用 多因素Logistic回归模型拟合联合检验变量,产生新的联合预测因子,经分析发现,术后3 d,血清ET-1联合内脂素预测下肢股浅动脉粥样硬化闭塞症患者SFAS后9个月ISR发生风险的AUC为0.814(95%CI:0.756~0.871);术后7 d,血清ET-1联合内脂素预测下肢股浅动脉粥样硬化闭塞症患者SFAS后9个月ISR发生风险的AUC为0.947(95%CI:0.918~0.978)。术后7 d,血清ET-1联合内脂素预测下肢股浅动脉粥样硬化闭塞症患者SFAS后9个月ISR发生风险的AUC高于术后3 d的AUC,差异有统计学意义(Z=-3.781,P<0.05)。(图1)

图1 术后3、7 d血清ET-1和内脂素水平预测下肢股浅动脉粥样硬化闭塞症患者SFAS后9个月ISR发生风险的ROC曲线
3 讨论
球囊扩张和支架辅助血管成形术均是治疗下肢血管狭窄的常用方法[12],但术后容易发生ISR,进而影响治疗效果。大部分再狭窄通常发生于术后3~9个月[13]。截至目前,再狭窄的发生机制仍不清晰。本研究首次证实血清ET-1和内脂素水平可能是下肢股浅动脉粥样硬化闭塞症患者SFAS后ISR发生的独立危险因素。
动脉粥样硬化是一种进展性、复杂性和多因素的疾病。SFAS后早期新生内膜增生被认为是ISR发生的重要原因[6]。ET-1、内脂素已被证明是血管内皮功能障碍的重要标志物,与升高的心血管事件发病率和病死率密切相关[7,14]。本研究进一步证实发现SFAS后3 d、7 d、1个月时,ISR组患者的血清ET-1、内脂素均处于高水平状态,与非ISR组患者存在明显差异。血管内皮细胞在血管系统和下层组织之间提供了屏障,通过分泌一氧化氮、内皮素、血管紧张素和生长因子等介导血管舒张和收缩。动脉粥样硬化可能通过血管内皮细胞诱导肝素样物质、平滑肌松弛因子和平滑肌收缩因子的分泌,从而抑制血管内皮细胞的增殖和迁移[14-15]。血管内皮细胞的异常增殖和迁移被认为是SFAS后ISR发生的主要原因,因为其导致内膜增生和血管壁弹性重塑。外周动脉阻塞性疾病患者经介入治疗后可能会发生血管内皮损伤,导致抑制平滑肌细胞增殖和迁移的因子分泌减少,进而可能导致ISR发生。此外,血管内皮细胞的损伤可能进一步促进血栓形成和血管收缩,导致ISR发生。因此,评价血管内治疗后血管内皮细胞的损伤情况对于预测ISR的发生具有重要的临床价值。
ET-1是主要由内皮细胞分泌的血管收缩素,通过与受体结合激活血管平滑肌细胞的Ca2+通道,然后引起血管平滑肌细胞的收缩[7,16]。本研究中,非ISR组患者术后6 h的血清ET-1水平达到峰值,且ISR组患者术后7 d、1个月、3个月时的血清ET-1水平明显高于非ISR组患者。虽然SFAS术后ET-1分泌增加的原因有待进一步阐明,但ET-1表达的上调被证实是增加术后ISR发生风险的重要原因之一。在正常情况下,血管收缩因子(如ET-1)和血管舒张因子(如一氧化氮)之间处于动态平衡。然而,血管支架植入术后ET-1的分泌增加则会破坏此种平衡,导致血小板黏附增强、血栓形成、血小板异常增殖和迁移,最终导致再狭窄。
既往的研究表明,内脂素在血管生理和病理过程中亦起到重要作用,如内脂素可通过肺部高压促进人肺动脉平滑肌细胞的增殖[17],与外周动脉阻塞性疾病[8]、急性缺血性脑卒中[18]的存在和严重程度有关。本研究亦首次发现SFAS后血清内脂素水平有助于预测ISR的发生。支架植入引起的内皮功能障碍会引起血管炎症,这也可能促进平滑肌细胞增殖。内脂素被认为是一种促炎细胞因子,定位于动脉粥样硬化损伤中负载脂质的巨噬细胞中,可能导致斑块不稳定。重组内脂素已被报道用于上调炎症细胞因子和趋化因子,如白细胞介素-6和肿瘤坏死因子-α[19]。此外,研究还表明,内脂素是血管平滑肌细胞烟酰胺腺嘌呤二核苷酸(nicotinamide adenine dinucleotide,NAD+)依赖性反应的细胞内调节剂,可促进血管平滑肌细胞的成熟、增殖和迁移[20]。本研究中,内脂素水平于SFAS后升高,反映了内脂素可能参与了血管修复,内脂素水平的升高可能通过促炎症作用和对血管平滑肌细胞重塑的不利影响从而促进缺血再灌注损伤的发生。
综上所述,对于SFAS后再狭窄的下肢股浅动脉粥样硬化闭塞症患者,其血清ET-1和内脂素水平均较高,且ET-1和内脂素可作为预测SFAS后患者预后的潜在生物标志物。本研究存在以下局限性:虽然属于前瞻性观察性病例队列研究,但仅代表了一个单一中心的经验。其次,纳入的样本量较小,这可能会导致一些观察结果存在差异。另外,尽管所有受试者在支架植入后都接受了基于指南的药物治疗和生活方式的改变,但本研究没有关于长期随访期间治疗方式和生活方式改变的详细数据,这可能构成ISR发生的潜在混杂因素。因此,应该进一步进行多中心、前瞻性和更大规模的研究,以阐明ET-1、内脂素在预测SFAS后ISR发生中的确切作用。

