116例减重术后患者营养及膳食情况调查研究
黄志萍 凡银银

关键词:减重术后;饮食行为;肥胖;体重指数;问卷调查
【中图分类号】G644.5 【文献标识码】A 【文章编号】1673-9026(2022)10--03
肥胖症是一种遗传和环境等因素相互作用引起的体内脂肪堆积过多或体重增加的慢性代谢性疾病,常与2型糖尿病、血脂异常、高血压等疾病密切相关[1]。目前,减重手术已成为治疗肥胖症的有效方法。其不仅能使患者持续性地减重,还能改善患者代谢紊乱,降低肥胖所致相关并发症的发生率,提高患者生活质量[2]。尽管减重术存在以上优点,但术后如何管理和维持患者的体重是目前研究的热点和难点。研究显示,不良的饮食习惯,如暴饮暴食、夜间进食、进食频率低等会导致减重效果差或体重回弹,影响减重术后的减肥效果[3]。所以,养成良好的饮食行为是减重术后患者维持正常体重的重要因素。尽管国内外已有学者针对减重术后患者的具体饮食管理方案进行了研究[4-6],但患者出院后对这些饮食方案的依从性不得而知。因此,本研究通过了解减重术后患者的饮食行为和习惯,找出患者主要存在的不良饮食行为,为护理人员指导患者术后养成良好的饮食行为和提供合适的饮食方案提供参考。
1 对象与方法
(1)调查对象
采用便利抽样法,研究者于2022年1月~2月對南京市某三级甲等医院行减重术后出院的116名患者进行电话随访。研究对象纳入标准为:①年龄≥18岁;②行减重术后出院时间>3个月;③自愿参加本次调查。排除标准为:①年龄>60岁;②合并癌症、心肺功能严重不全、严重营养不良等疾病需特殊营养支持者。
(2)调查工具
研究者在回顾国内外相关书籍和文献的基础上形成问卷初稿,并通过咨询减重术相关4名医疗和护理专家及预调查进一步完善调查问卷,形成减重术后患者饮食行为调查问卷。问卷内容包括患者一般资料与减重术后饮食行为两个部分。一般资料包括:性别、年龄、文化程度、学历、是否与家人同住、是否合并其他疾病、术前体重、当前体重等;饮食行为调查问卷包括:每周进食三餐的频率、每天加餐的次数、每周外出就餐的次数、每周饱腹情况下继续进食的频率、减重术后是否经历过进食失控、晚餐后是否进食、进食零食的频率及种类、饮食口味及荤素搭配情况、饮酒频率、每日摄入热量(由课题组内营养科医生根据患者每日摄入的食物进行估算。研究者共调查3次,每次间隔3天,计算3次调查结果的平均值)等19个问题。问卷的Conbach’s α系数为0.85,重测信度0.81。
(3)调查方法
由经过统一培训的调查员通过电话和问卷星进行资料收集。调查前,调查员通过电话向研究对象说明本研究的目的、意义及问卷填写注意事项,并保证回收资料不外泄,仅用于此次研究。取得同意后,向患者发放问卷,并说明有疑问者可通过电话咨询调查员。
(4)质量控制
在正式实测前,选取30名患者进行预调查,以了解问卷内条目的表达是否存在歧义、难以理解等问题;同时,检验问卷的内部一致性和重测信度。在数据收集阶段,线上问卷所有题目均设置为必答题,以防漏答。数据整理和分析阶段,剔除作答只有一种答案、有明显错误及重复IP地址作答的问卷。
(5)统计学方法
采用SPSS 25.0软件进行数据分析。计数资料采用频数、构成比,计量资料用均数±标准差(x±s)或四分位数(P25,P75)进行描述。以P<0.05为差异有统计学意义。
2 结果
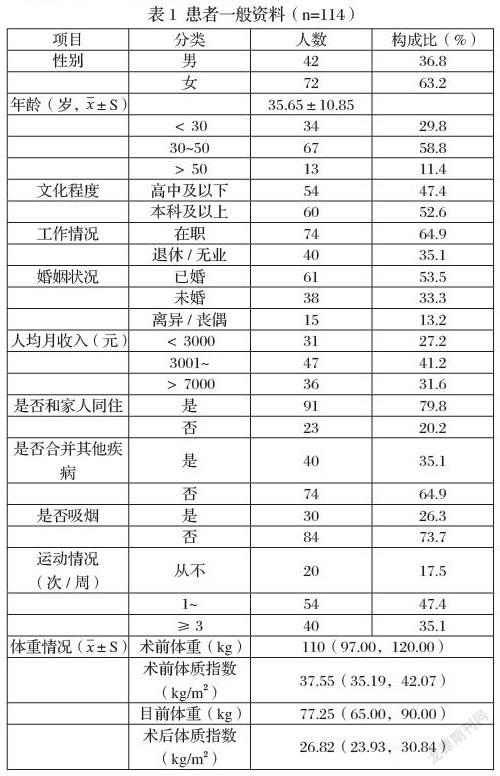
(1)减重术后患者一般资料
本研究对116名减重术后患者饮食行为进行调查,共回收问卷116份,问卷回收率为100%;剔除无效问卷2份,问卷有效率为98.28%。患者一般资料见表1。
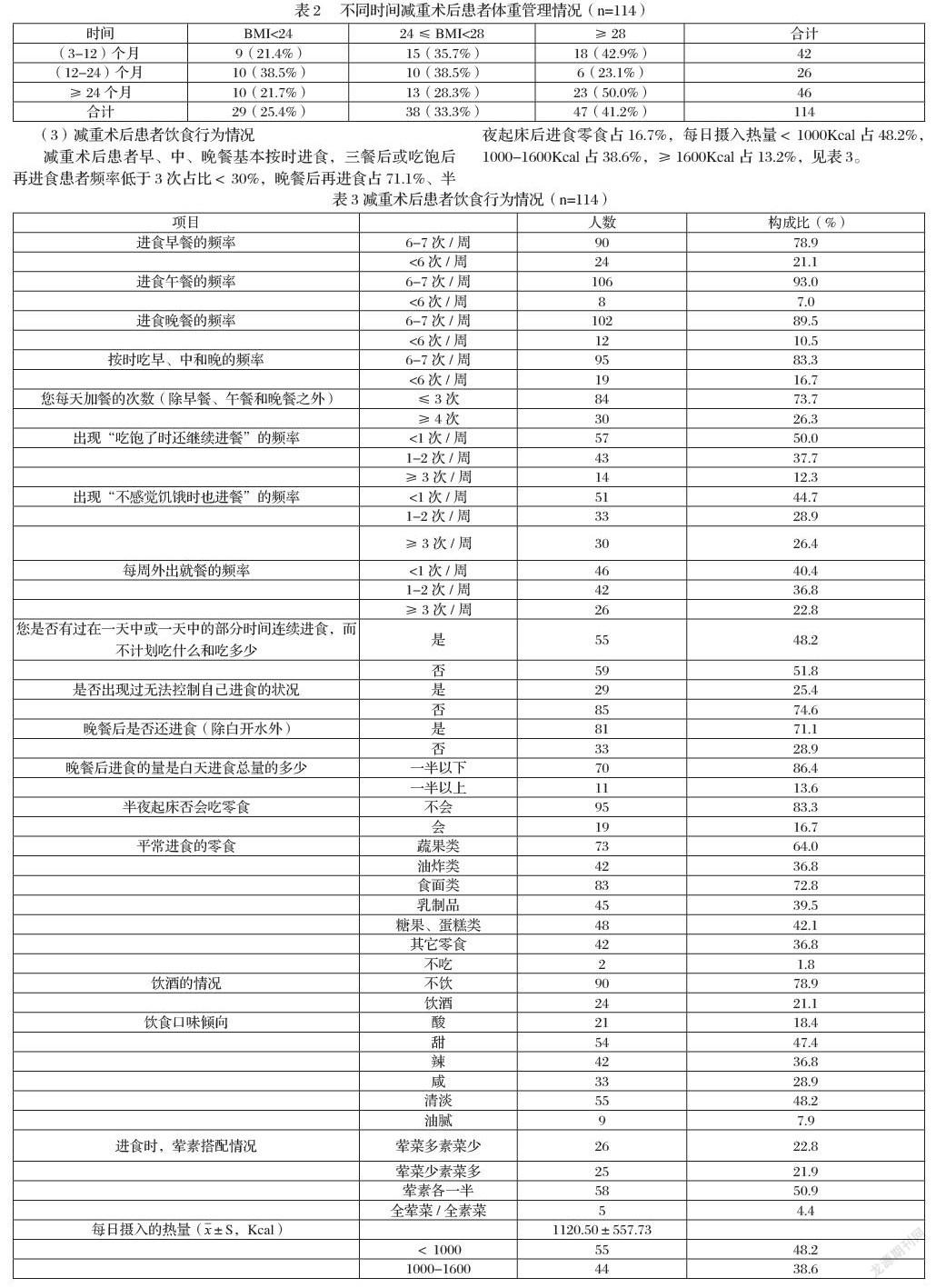
(2)减重术后患者不同时间患者体重管理现状
本研究对象超重患者占41.2%,其中术后(3-12)个月超重患者占42.9%;(12-24)个月中超重患者占23.1%;≥24个月超重患者占50.0%,见表2。
(3)减重术后患者饮食行为情况
减重术后患者早、中、晚餐基本按时进食,三餐后或吃饱后再进食患者频率低于3次占比<30%,晚餐后再进食占71.1%、半夜起床后进食零食占16.7%,每日摄入热量<1000Kcal占48.2%,1000-1600Kcal占38.6%,≥1600Kcal占13.2%,见表3。
3讨论
(1)减重术后患者膳食结构不合理
调查显示:减重术后患者每日热量(1120.50±557.73)Kcal,其中患者每日热量摄入≥1600 Kcal占13.2%。蛋白质每日摄入>60g占 36.8%;每日蔬菜和水果达到5种以上占9.6%。有研究显示减重术后患者每日热量均控制在1000-1600 kcal,能达到继续减重效果[8-9],建议术后最低蛋白质摄入量为60g/d[10],最多每千克理想体重1.0-1.5g[11],并保证每日进食5 种以上蔬菜或水果,以保证维生素和纤维素的摄入[11],达到减重术后有效体重的维持。这说明减重术后患者的膳食结构不太合理。可能的原因:①长期的饮食习惯。即使在住院期间医护人员纠正患者的饮食习惯,但出院后患者的依从性可能有所下降,导致患者摄入的营养不均衡。②缺乏营养师在减重术后延续营养护理的指导。③因为患者文化程度不同,掌握每日营养摄入的情况不同。有研究显示:术后患者可能会出现蛋白质摄入不足、微量元素和维生素缺乏等一系列营养问题[10,11-12]。故建议积极探索社区对此类患者膳食管理模式,为患者提供个性化的饮食指导,要求患者严格遵循,保证减重术后患者体重的效果。
(2)减重术后患者不良进食行为
患者的进食行为直接影响热量控制的成败。调查显示:减重术后患者三餐基本规律,但存在一些不良行为,如每天加餐次数≥4次占26.3%,无法控制自己而进餐占25.4%,半夜吃零食16.7%,晚餐后还进食占71.1%,晚餐后加餐为白天总量一半以上占13.6%、平常进食的零食以面食类为主占72.8%、外出就餐≥3次/周占22.8%和超重、肥胖占73.7%等。术后不良饮食行为如暴饮暴食、摄入零食、夜间进食等已被证明对术后不良体质量结局之间存在明显影响[13-14]。导致不良进食行为的原因可能是:①受地域或外界环境影响。②部分患者因情绪因素出现夜间进食、摄入零食、暴饮暴食的状态。有研究显示:术后1-3 年,暴饮暴食、夜间进食以及饮食失控等不良饮食行为会再次出现[15],使减重的远期效果受到严重影响[14]。③长期养成的生活习惯。由此可见,为达到术后减重成功,患者除在控制热量外,必须纠正患者的不良进食行为,这是减重术后患者体重管理的必要条件。
(3)减重术后患者体重控制不理想
减重成功指术后减掉 50% 的多余体重,若体重下降后又复增超过已减重量的20%则视为体重反弹[7]。减重成功是减重术后患者体重管理的短期(1-2 年)目标,防止体重反弹是远期目标(2 年或 3 年后)。调查结果显示:术后(3-12)个月超重患者占42.9%;(12-24)个月中超重患者占23.1%;≥24个月超重患者占50.0%。这说明患者减重成功比例较低。可能与患者对体重、合并高血压、糖尿病等认知行为不足有关。有研究表明:美国约有一半的高血压患者肥胖[16],亚洲56.1%至 69.2%的 2 型糖尿病患者为肥胖人群[17]。虽然部分患者意识到严格控制体重,但却缺乏自律性或意志力,甚至有些患者采取节食方式,整天只喝水或每天热量摄入比较低,使体重减轻与体重反弹之间反复循环导致饮食失调和心理失调等,严重影响患者的身心健康,并增加患病的风险。所以,为保持减重术后患者的身心健康,建议运用行为改变理论探索患者健康相关行为,分析影响患者行为作用的内外因素,对症治疗,促使体重有效管理。
小结
减重术后患者的体重管理是一项复杂的系统工程,是手术减重取得预期效果的关键环节。因此,应加强对减重术后患者全方位管理,组建由营养师、医务人员等多学科团队对患者提供专业减重教育和营养指导,提高患者的依从性。同时,充分发挥大数据下“互联网+医疗健康”的优势,通过网络平台做好线上相关知识的宣讲和解答,确保患者减重的效果。
参考文献:
[1]尤黎明,吴瑛.内科护理学(第6版)[M].北京:人民卫生出版社,2017.
[2] ANGRISANI L, SANTONICOLA A, IOVINO P, et al. Bariatric surgery worldwide 2013[J].Obes Surg,2015,25(10):1822-1832.
[3] Mitchell JE, Christian NJ, Flum DR, et al. Postoperative Behavioral Variables and Weight Change 3 Years After Bariatric Surgery. JAMA surgery. 2016.
[4] 馮爱芳,董芳芳,杨勤玲,等. 精准化护理模式在减重术后饮食管理中的应用效果[J]. 临床医学研究与实践,2017,2(20):144-145.
[5] 路倩. 个体化护理模式在减重代谢手术患者术后饮食运动管理中的应用研究[J]. 智慧健康,2019,5(24):71-72.
[6] 唐舒亚,陈丽华,沈永青,等. 腹腔镜袖状胃切除术的饮食管理[J]. 腹腔镜外科杂志,2017,22(1):16-19.
[7]ESSAYLI J H, LAGROTTE C A, FINK-MILLER E L, et al. Patients’reported usage of weight management skills following bariatric surgery[J].Obesity Surgery,2018,28(2):584-588.
[8] SHAH M, SNELL P G, RAO S, et al. High-volume exercise program in obese bariatric surgery patients: a randomized, controlled trial[J].Obesity(Silver Spring,Md),2011,19(9):1826-1834.
[9] HASSANNEJAD A,KHALAJ A,MANSOURNIA M A,et al.The effect of aerobic or aerobic-strength exercise on body composition and functional capacity in patients with BMI>/=35 after bariatric surgery:a randomized control trial[J].Obesity Surgery,2017,27(11):2792-2801.
[10]B U S E T T O L, D I C K E R D, A Z R A N C, etal. Practical recommendations of the obesity management task force of the European association for the study of obesity for the post-bariatric surgery medical management[J].Obes Facts,2017,10(6):597-632.DOI:10.1159/000481825.
[11] 中华医学会肠外肠内营养学分会营养与代谢协作组,北京协和医院减重多学科协作组. 减重手术的营养与多学科管理专家共识[J]. 中华外科杂志,2018,56(2):81-90.
[12]WENG T,CHANG C,DONG Y,et al. Anaemia and related nutrient deficiencies after Roux-en-Y gastric bypass surgery:a systematic review and meta-analysis[J].BMJ Open,2015,5(7):e006964.DOI:10.1136/bmjopen-2014-006964.
[13]SHEETS C S,PEAT C M,BERG K C,et al, Post-operative psychosocial predictors of outcome in bariatric surgery[J]. Obes Surg,2015,25(2):330-345.DOI:10.1007/s11695-014-1490-9.
[14]MITCHELL J E,CHRISTIAN N J,FLUM D R,et al.Postoperative behavioral variables and weight change 3 years after bariatric surgery[J].JAMA Surg,2016, 151(8):752. DOI:10.1001/jamasurg.2016.0395.
[15]NASIRZADEH Y, KANTAROVICH K, WNUK S, et al. Binge eating, loss of control over eating, emotional eating, and night eating after bariatric surgery: results from the Toronto bari-psych cohort study[J].Obesity Surgery,2018,28(7):2032-2039.
[16]Egan BM, Li J, Hutchison FN, et al. Hypertension in the United States, 1999 to 2012: Progress toward Healthy People 2020 goals[J]. Circulation,2014, 130(19):1692-1699.
[17] Colosia A D, Palencia R, Khan S. Prevalence of hypertension and obesity in patients with type 2 diabetes mellitus in observational studies: a systematic literature review[J]. Diabetes Metab Syndr Obes,2013, 6:327-338.
作者簡介:黄志萍,1987.03,女,汉,江苏盐城,本科,护师,临床护理。

