双肩袖间隙滑移技术在关节镜下后上巨大回缩型肩袖撕裂修复中的应用
陈光 尤涛 宁仁德
安徽医科大学附属省立医院,合肥市第一人民医院(合肥 230000)
人口老龄化使得肩袖撕裂的发病率逐年增高[1],涉及两条肌腱及以上完全撕裂或撕裂范围>5 cm 的肩袖撕裂被定义为巨大肩袖撕裂(mas⁃sive rotator cuff tears,MRCT)[2]。不可修复巨大肩袖撕裂(irreparable massive rotator cuff tears,IRCT)目前还没有公认的诊断标准,业内习惯将术前核磁共振提示脂肪浸润大于Goutallier Ⅲ级和术中外展盂肱关节外展60°不能将肩袖复位至足印区的肩袖撕裂认定为IRCT。目前主流的治疗方式有反式肩关节置换、部分修复[3]、补片上关节囊重建(superior capsule reconstruction,SCR)、背阔肌或斜方肌、胸小肌转位[4-6]以及SCR 的Chinese way[7]等。可修复巨大肩袖撕裂目前主流的治疗方式仍然是关节镜下肩袖缝合术[8-9],多数MRCT 是前上巨大肩袖或后上巨大肩袖撕裂,其中后上巨大回缩型肩袖撕裂占有不小的比例,其难点在于缝合术中张力[10]过高及术后较高的再撕裂率[11]。对于这种后上巨大回缩型肩袖撕裂,以往通常对肩袖上表面粘连的滑膜组织以及下表面的上隐窝进行彻底松解、前肩袖间隙松解的方法,以期能够将肩袖复位至足印区以及降低缝合张力,但术后肩袖再撕裂仍然很高。针对这一问题,回顾性分析我院收治的28 例后上巨大回缩型肩袖撕裂的患者,对部分病例采用前方及后方双肩袖间隙滑移技术,另一部分仅采用前方单肩袖间隙滑移技术,对比其疗效,为临床提供参考。
1 资料与方法
1.1 病例资料选取我院2019年1月至2020年8月收治的28 例后上巨大回缩型肩袖撕裂患者,年龄42~77 岁。依据术中对肩袖采用不同松解方式分为对照组(单肩袖间隙滑移技术)和观察组(双肩袖间隙滑移技术),见表1。
表1 两组一般资料比较Tab.1 General information of patients in two groups ±s

表1 两组一般资料比较Tab.1 General information of patients in two groups ±s
χ2/t 值P 值性别(男/女)年龄(岁)Patte 分型(Ⅱ型/Ⅲ型)Goutallier 分级(0 级/Ⅰ级/Ⅱ级)VAS 评分Constant⁃Murley 肩关节评分对照组(n=14)7/7 61.57±11.11 8/6 7/5/2 6.71±1.20 28.93±5.53观察组(n=14)6/8 56.64±9.29 9/5 6/5/3 7.21±1.19 31.86±5.05 0.144 1.259-1.335-1.311-1.528-1.642 0.833 0.230 0.704 0.636 0.151 0.125
1.2 纳入排除标准纳入标准:(1)年龄40~80岁,均为后上巨大回缩型肩袖撕裂,冈上肌完全撕裂;(2)以退变为基础,无明确外伤史;(3)术前影像学检查及术中探查证实为非IRCT者(本研究组以上述业内习惯为标准);(4)术后能配合康复训练及功能锻炼者;(5)均为患侧利手(如右侧肩袖撕裂的患者为右利手)。排除标准:(1)先天性或继发性肩关节畸形,臂丛神经损伤或局部肌肉萎缩者;(2)运动员或术后运动需求较高者;(3)术前影像学检查及术中探查证实肩袖组织脂肪浸润达到Ⅲ级、肌肉萎缩Ⅱ度[12-13]以上者;(4)抽烟、酗酒、糖尿病和明显骨质疏松者以及2次或2次以上激素注射者。
1.3 手术方法全身麻醉,术前插导尿管。取沙滩椅位,灌洗液使用加入1 mg 肾上腺素的3 000 mL生理盐水的混合液。术前体表标记后,常规消毒铺单,连接关节镜器械。取肩关节后方经典入路(肩峰后外侧角下方2.0 cm,内侧1.5 cm)及前方入路(喙突外上缘),首先探查盂肱关节,评估二头肌长头腱、前肩袖间隙、喙肩韧带喙突止点、肱骨头软骨及盂唇、肩袖损伤情况,常规作肩袖间隙和肩胛下肌270°松解,切断盂肱中韧带,喙肱间距小于6 mm 者,作喙突成形。视情况(年龄因素及生活因素)作二头肌腱切断或固定;做肩前外侧、后外侧入路,转入肩峰下间隙,清理滑膜组织至足够的视野及操作空间,并行肩峰下减压(含肩峰成形及肱骨头逆向减压),探查肩袖撕裂情况,抓钳试行复位撕裂的肩袖组织,判断肩袖撕裂类型以及张力,决定是否行双肩袖间隙滑移技术,并对肱骨大结节足印区骨床新鲜化处理。对照组采用前方肩袖间隙滑移技术、观察组采用前后和后方双肩袖间隙滑移技术进行松解,根据冈上肌和冈下肌撕裂口大小,置入2~3 枚5.0 mm 内排铆钉,过双线,褥式缝合肩袖并打结,在肱骨大结节外侧距内排铆钉约1.2 mm处使用骨锥开口,内排铆钉尾线穿过5.5 mm 外排铆钉,维持尾线张力,在上述开口处置入外排铆钉,挤压固定。大量冲洗液冲洗后,置入负压引流管,缝合各切口。
本研究组28 例肩袖撕裂患者,均为后上的巨大回缩型肩袖撕裂,在肩袖上下表面普通松解的基础上,对照组只采用前方的肩袖间隙滑移技术,观察组采用前方加后方的双肩袖间隙松解技术,2 例因肩袖组织菲薄、失去弹性,考虑再撕裂可能性较大,未行肩峰成形。前方松解:观察入路选用后外侧入路,操作入路选用前外侧入路,顺喙肩韧带肩峰侧向内下,逐渐切除滑膜组织,直至喙突基底部处付丽点,以喙突基底部处骨性组织为“灯塔”,显露回缩的冈上肌与喙肱韧带,切断喙肱韧带,将粘连的冈上肌前缘与喙肱韧带彻底分开,解离与回缩冈上肌粘连的所有组织(部分病例与喙突粘连),使冈上肌前缘和肩胛下肌可自由滑移。后方松解:入路同前方松解,清理肩峰后缘的滑膜组织,显露肩胛冈中远段,以此为“灯塔”,在其对应的下方肩袖中,找出冈上肌与冈下肌连接处,彻底解离该连接处,使冈上肌后缘及冈下肌前缘可自由滑移。见图1、2。

图1 前肩袖间隙滑移Fig.1 Anterior rotator interval slip technique
1.4 术后处理所有患者均于术后第1 天拔除引流管及导尿管,使用肩外展枕固定,行肘、腕及手部功能康复训练。6 周后去除固定,行肩关节主动活动,逐渐增加肩关节活动度。
1.5 观察指标记录手术时间、术后并发症情况;比较两组术后12 个月VAS 评分改善度、Constant⁃Murley 肩关节评分改善度、术后12 个月核磁共振的Sugaya 分级以及肩关节活动度。
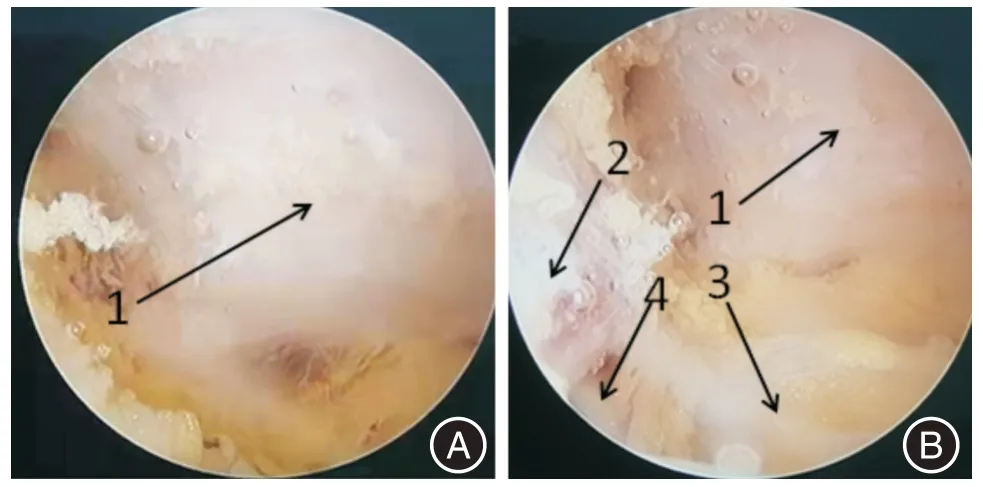
图2 后肩袖间隙滑移Fig.2 Posterior rotator interval slip technique
1.6 统计学方法采用SPSS 19.0 软件进行统计学分析。计量资料以(±s)表示,组间比较采用独立样本t检验,组内比较采用配对样本t检验;计数资料比较用χ2检验,等级资料采用秩和检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组VAS评分改善度、Constant⁃Murley肩关节评分改善度和术后12个月核磁共振的Sugaya分级比较观察组术后12 个月VAS 评分改善度以及术后12 个月核磁共振的Sugaya 分级优于对照组(P<0.05);两组术后12个月Constant⁃Murley肩关节评分改善度比较差异无统计学意义(P>0.05)。见表2。
表2 两组术后关键指标比较Tab.2 Comparison of postoperative key indicators in two groups ±s

表2 两组术后关键指标比较Tab.2 Comparison of postoperative key indicators in two groups ±s
观察指标VAS 评分改善度Constant⁃Murley 肩关节评分改善度术后12 个月核磁共振的Sugaya 分级(Ⅰ级/Ⅱ级/Ⅲ级/Ⅳ级/Ⅴ级)观察组4.21±1.48 46.14±10.69 1/3/5/3/2对照组5.43±1.28 44.07±10.19 4/6/2/1/1 χ2/t 值-3.631 0.516-2.106 P 值0.028 0.604 0.035
2.2 肩关节活动度比较两组术后12 个月肩关节前屈-上举、外展-上举、外旋(体侧)、内旋(外展90°)均优于术前(P<0.05),术后12 个月外展-上举、外旋(体侧)、内旋(外展90°)观察组优于对照组(P<0.05)。见表3。
表3 两组术前与术后肩关节活动度比较(主动)Tab.3 Comparison of preoperative and postoperative motion of*shoulder between the two groups(active) ±s
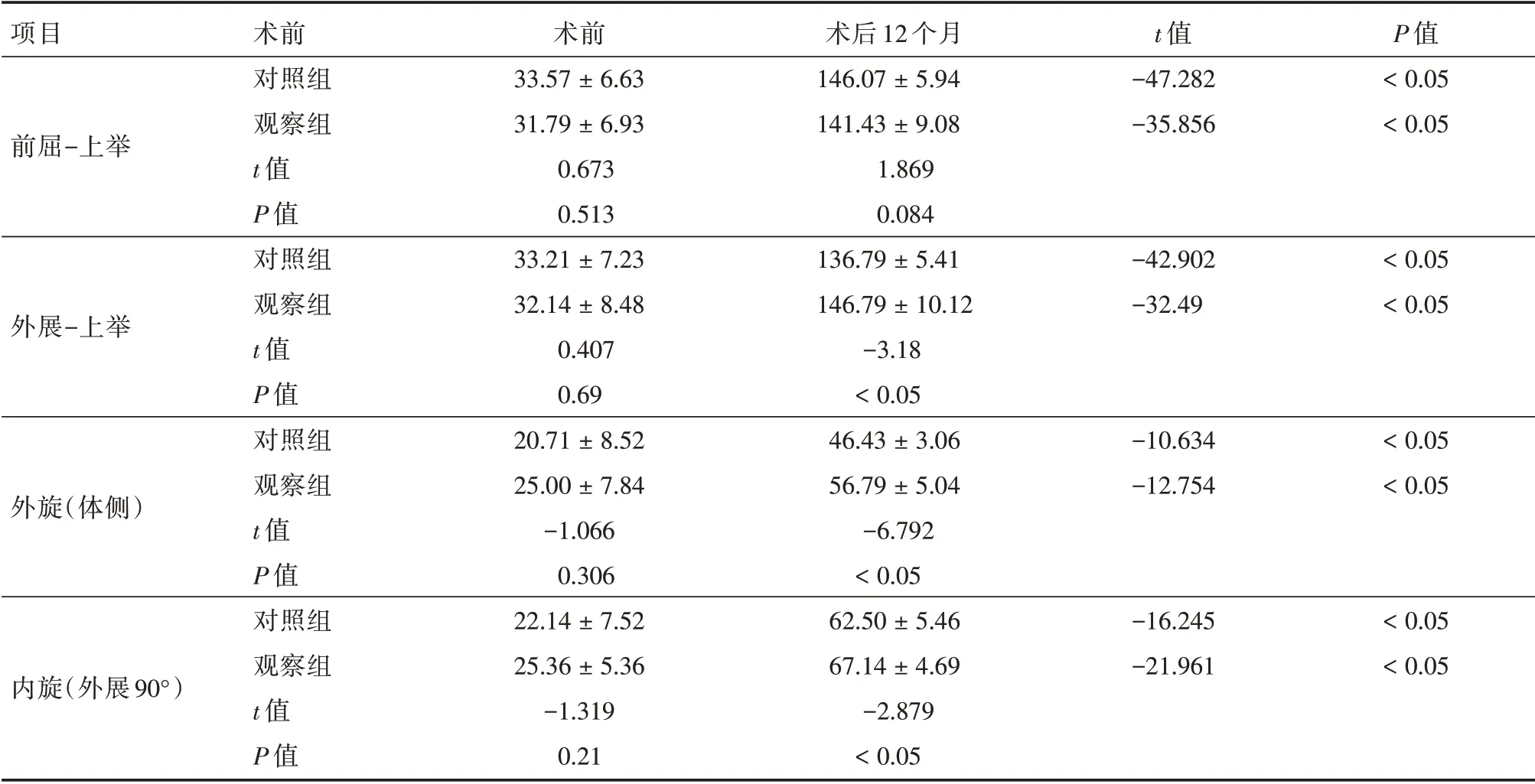
表3 两组术前与术后肩关节活动度比较(主动)Tab.3 Comparison of preoperative and postoperative motion of*shoulder between the two groups(active) ±s
项目前屈-上举t 值-47.282-35.856 P 值<0.05<0.05外展-上举-42.902-32.49<0.05<0.05外旋(体侧)-10.634-12.754<0.05<0.05内旋(外展90°)术前对照组观察组t 值P 值对照组观察组t 值P 值对照组观察组t 值P 值对照组观察组t 值P 值术前33.57±6.63 31.79±6.93 0.673 0.513 33.21±7.23 32.14±8.48 0.407 0.69 20.71±8.52 25.00±7.84-1.066 0.306 22.14±7.52 25.36±5.36-1.319 0.21术后12 个月146.07±5.94 141.43±9.08 1.869 0.084 136.79±5.41 146.79±10.12-3.18<0.05 46.43±3.06 56.79±5.04-6.792<0.05 62.50±5.46 67.14±4.69-2.879<0.05-16.245-21.961<0.05<0.05
2.3 总体疗效及手术时间、术后并发症情况两组患者均获得至少12 个月随访,未出现血管神经损伤和切口感染情况,总体疗效满意。两组患者最长手术时间94 min,最短手术时间76 min,平均手术时间(82.33±6.95)min;术后并发症中,对照组出现1 例锚钉脱出。
2.4 典型病例见图3。
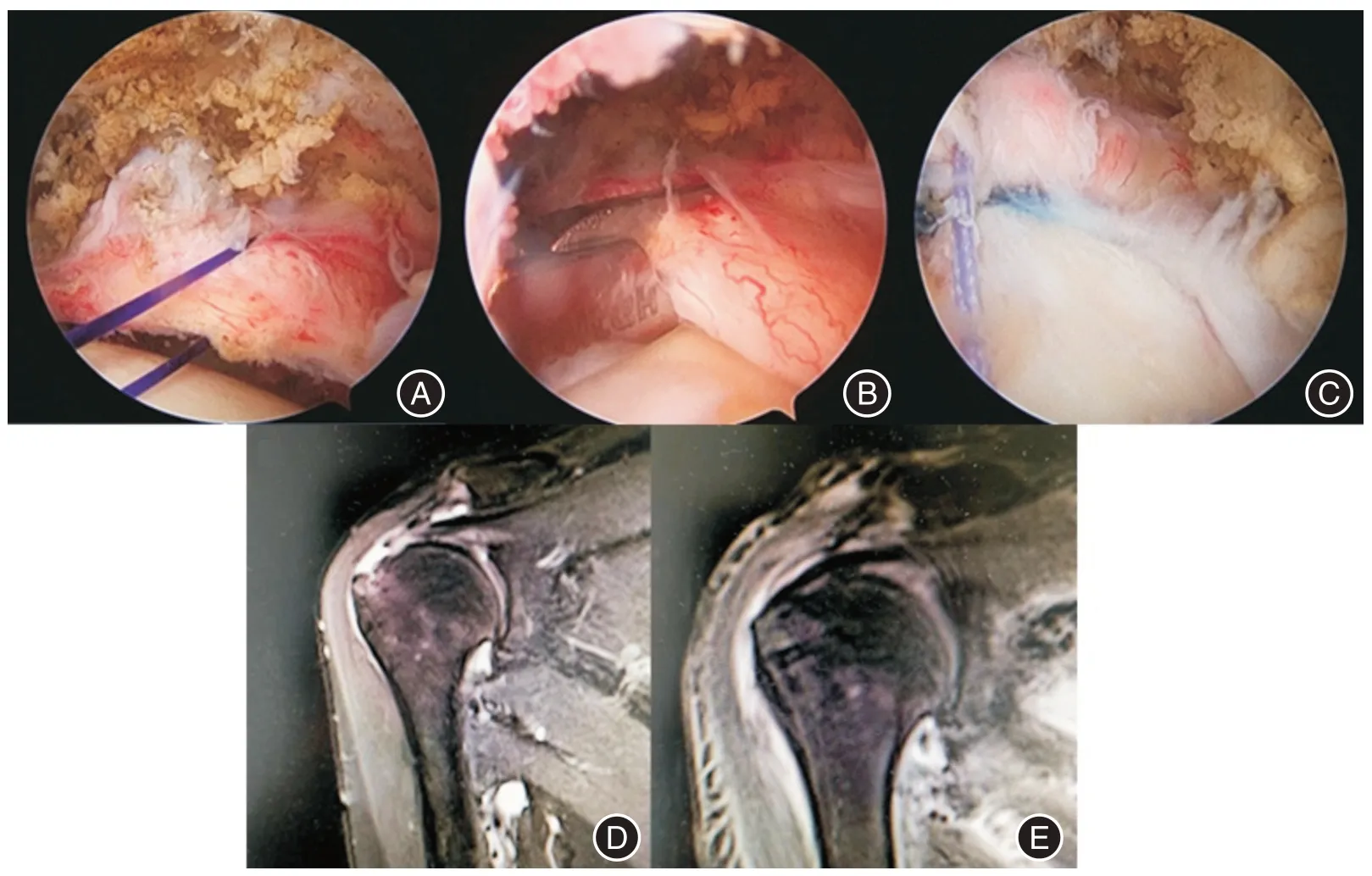
图3 典型病例Fig.3 Typical cases
3 讨论
MRCT 之所以成为多数肩关节镜医生的难题,一方面是因为撕裂的肩袖回缩和粘连使肩袖复位困难[14],即使能够复位,也因较高的张力导致内固定失效或肩袖再撕裂;另一方面,退变引起的肩袖脆性[15]增加,缝线切割和腱⁃骨界面不愈合也是导致肩袖再撕裂的因素之一。反式肩关节置换带来的高额治疗费用,和SCR 面临的如移植物吸收、力学环境改变等多种缺陷和并发症[16-17],随着在临床的推广,其实用价值越来越引起临床医师的权衡和考量。因此,更经济有效的治疗方式或手术技术被临床需要。普通的滑膜切除松解肩袖上下表面,在回缩和粘连不严重、肩袖移动度好、肩袖质地良好的病例中,已经足以解决问题,但部分患者病史较长、回缩和粘连都很严重、肩袖质地较差,普通松解无法完成肌腱复位,在此情况下,双肩袖间隙滑移技术相比普通的松解技术,有着可以明显降低复位张力的优势[18]。后上的巨大肩袖撕裂,多数撕裂类型是“L”型撕裂,考究其原因,可能是因为冈下肌足印区相对于冈上肌偏后外(最外侧部为冈下肌足印区),当两条肌腱同时撕裂回缩以后,冈下肌回缩程度多,冈上肌回缩程度少,在撕裂端形成一个“L”形的缺失。修复时,需要将冈下肌绕过冈上肌足印区,从后外“兜”过来,才可以复位。笔者基于这样的思考,在后上巨大回缩型肩袖撕裂修复术中使用前肩袖间隙松解的同时,加做后肩袖间隙松解,解离冈上肌与冈下肌之间的联结,让冈下肌前缘游离,可以增加其向外侧的自由滑动,来实现复位和降低张力的目的。
自2004年,LO 等[19]提出肩袖间隙滑移技 术以来,最初被广泛应用于前上巨大回缩型肩袖撕裂的治疗中,并取得了良好的临床疗效[20]。与单肩袖间隙滑移技术或普通松解技术治疗巨大回缩型肩袖撕裂比较,观察组手术时间、术后并发症无明显差异;由于双肩袖间隙滑移技术可明显改善肩胛下肌及冈下肌的滑动性,因此本研究组术后12 个月肩关节旋转活动度有明显优势[21]。大至巨大肩袖撕裂修复术后再撕裂率从4%~94%不等。KIM 等[18]研究的58 例MRCT 患者接受关节镜下修复后,再撕裂率为88%;而本研究组术后1年总体再撕裂率(SugayaⅣ、Ⅴ型占比[22])为25%,尽管再撕裂率与术后力学稳定性、肩袖生物学愈合、术后康复的合理性等多重因素相关,但肩袖缝合后张力和足印区覆盖率是促进肩袖愈合的独立因素,而双肩袖间隙滑移技术,能提高松解的限度,降低肩袖缝合后张力,改进复位,增加足印区覆盖,能有效降低术后再撕裂率。对照组术后有1 例铆钉脱出骨质,考虑与缝合后肩袖张力、过度新鲜化[23]有关。
双肩袖间隙滑移技术中,前方滑移主要是解离喙肱韧带和冈上肌前缘连接部、切断盂肱中韧带、肩胛下肌的270°松解、喙突底面及后方的清理及喙突成形[24],使冈上肌前缘和肩胛下肌可以在冠状面自由滑动;后方滑移主要松解冈下肌前缘与冈上肌后缘连接部,使冈下肌前缘及冈上肌后缘可以自由滑动。JEONG等[25]研究表明,喙肱韧带起点均在喙突基底部外侧缘,止点呈多样化,部分止点在肩袖间隙,部分止点位于冈上肌腱或肩胛下肌腱,其内富含Ⅲ型胶原纤维,在肩袖撕裂并回缩以后,局部形成致密的瘢痕组织并粘连,严重阻碍了冈上肌或肩胛下肌复位。基于此,前方的肩袖间隙滑移将与喙肱韧带及肩袖间隙粘连的冈上肌前缘和肩胛下肌完全解离出,可实现最大的滑移度,减小前方复位张力,让回缩的断端复位至大结节足印区。而巨大肩袖撕裂后,冈上肌后缘在肩胛冈下方与冈下肌前缘形成致密粘连[26],一方面,影响对肩袖撕裂类型[27]的判断,大的“L”型撕裂或“U”型撕裂,往往因为严重的粘连,导致判断失误,复位不良;另一方面,同样会因为粘连后移动度不够,增加肌腱复位张力。因此,后方的肩袖间隙滑移技术,彻底清理肩峰下滑囊时,要充分显露肩胛冈,以肩胛冈为灯塔,在抓钳试行复位的过程中,根据肌纤维走向来判断冈上肌与冈下肌的连接处,并将其解离后复位,既有助于判断撕裂类型,又有利于减小复位张力。所以后方的肩袖间隙滑移技术在后上的MRCT 修补术中同等重要。
双肩袖间隙滑移针对后上巨大肩袖撕裂,是一个好用的利器,可挽救相当一部分后上巨大肩袖撕裂。笔者认为,临床技术创新固然非常重要,但不应一味地追求创新,很多老技术新应用,也是一种创新和改进。时间久、技术成熟、疗效肯定的方法更能够给患者带来确切的收益。
值得一提的是在MRCT 关节镜修复术中,应慎用肩峰成形术。若肩袖不能修复,或预判修复后再撕裂的可能性较高,肩峰成形术则医源性破坏了在肩关节前屈⁃上举过程中三角肌的继发性(第二)支点,造成术后功能进一步丢失[28-29]。另外,本研究组样本对于可修复和不可修复巨大肩袖撕裂的分类,除了术前仔细分辨其Snyder 分型、肩峰-肱骨头间距[30]、肩袖退变程度Goutallier 分级[31]等指标以外,术中对回缩的肩袖组织采取滑移技术之后的复位张力情况,也作为鉴别依据之一;很多时候,可修复和不可修复巨大肩袖撕裂的界限不是非常清楚,对此,应该综合考虑各种除外以上的,包括预期寿命、生活习惯、功能要求等因素,严格把握好技术施行的适应证,才能取得更好的疗效。

