两种不同截骨方式对全膝关节术后患者下肢力线和软骨退变的影响
吴迪 司丽娜 武丽珠 王建华 罗金伟 常乾坤 吕永明 杨阳
1承德医学院附属医院(河北承德 067000);2承德医学院(河北承德 067000);3承德市中心医院(河北承德 067000)
随着膝关节生物力学研究的深入,以及多心型膝关节假体和全膝置换术的提出,全膝关节置换术(TKA)应运而生,可有效缓解疼痛,纠正肢体畸形,恢复肢体功能,是终末期膝关节骨性关节炎首选手段。但仍有各种原因导致手术失败,其中25%原因与下肢力线欠佳有关,若未积极处理,极易引起聚乙烯衬垫加速磨损、假体松动、关节不稳等并发症[1-3]。目前调整下肢力的截骨方法涉及测量截骨法、间隙平衡法,前者多根据骨性标志截骨,后者多以软组织张力或平衡伸直间隙为根据截骨,均具有良好效果[4]。当前研究关于测量截骨法、间隙平衡法的研究多集中于手术情况、疼痛程度及膝关节功能[5],鲜有关于两者对创伤应激反应及软骨退变的循证支持,本研究试图从软骨退变指标、创伤应激指标方面对比两种截骨标准效果,现将结果报告如下。
1 资料与方法
1.1 临床资料选取2019年1月至2021年4月我院97 例拟行TKA 患者,随机数字表法分为采取间隙平衡法的间隙组(n=49),采取测量截骨法的测量组(n=48)。两组性别、年龄、体质量指数(BMI)、病变部位、合并疾病等资料比较差异无统计学意义(P>0.05)。见表1。本研究征得伦理委员会审核批准。
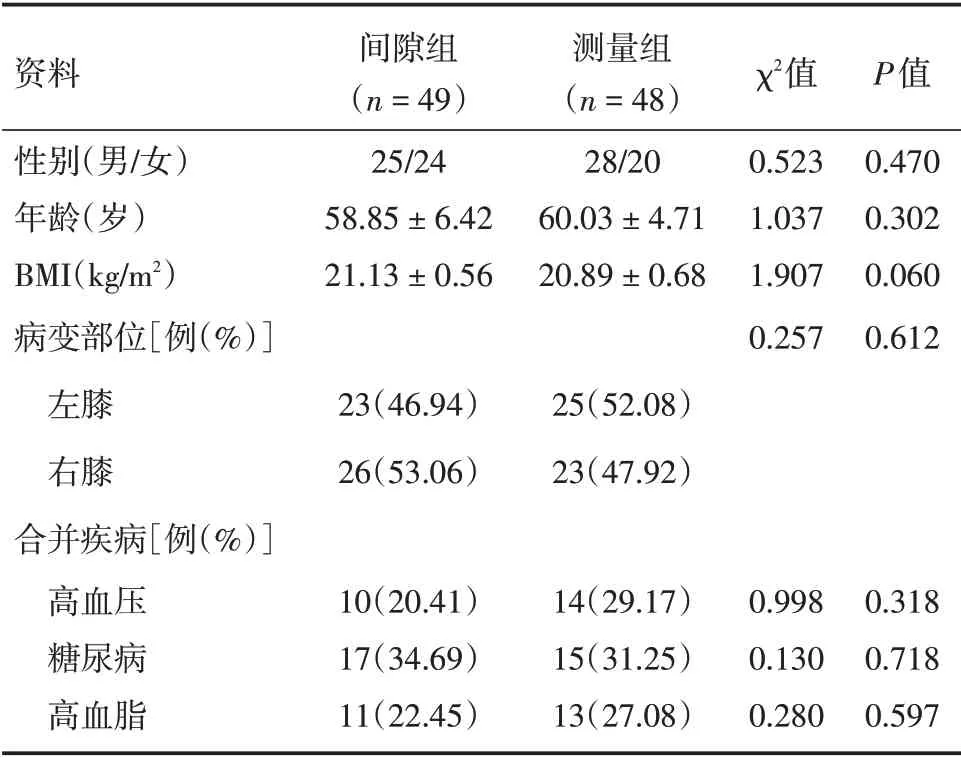
表1 两组临床资料比较Tab.1 Comparison of clinical data between the two groups x±s
纳入标准:(1)结合临床表现及影像学检查确诊为膝关节骨性关节炎;(2)保守治疗无效,拟行TKA 治疗;(3)单侧病变,初次行TKA,术中植入同款膝关节假体;(4)患者知情并签署知情同意书。
排除标准:(1)其他下肢疾病;(2)膝关节手术史;(3)重要脏器器质性疾病;(4)精神障碍;(5)副韧带损伤;(6)近期接受重大手术治疗。
1.2 治疗方法两组均由同一组医师实施手术。两组均完善血生化、血常规、X 线检查,积极控制内科疾病,待病情稳定后实施TKA,全麻,自膝前正中做一切口,逐层切开皮肤、皮下脂肪、筋膜层,进入关节腔,外翻髌骨,屈膝90°,充分显露膝关节,清理半月板、前后交叉韧带等,咬除胫骨平台、股骨髁增生骨赘,将胫骨平台前脱位,自胫骨平台截骨模板连接力线杆,直至胫骨截骨面垂直胫骨解剖轴,后倾0°胫骨截骨,股骨远端髓内定位,6°外翻截骨,放置适宜厚度伸直间隙测量器,确保膝关节完全伸直。
间隙组(n=49)采取间隙平衡法,依次截取胫骨、股骨远端骨,牵拉下肢,伸直膝关节,放入衬垫,松解内侧软组织,保持膝关节伸展间隙平衡,屈膝90°,根据后髁轴将股骨假体外旋角设定为3°,若有屈曲间隙不平衡,结合Whiteside、上髁轴适当调整外旋角,后行截骨、安装试模处理。
测量组(n=48)采取测量截骨法,股骨远端截骨完成后,屈膝90°,置入强生公司SIGMA PS150股骨假体测号器,结合后髁轴实际情况设定股骨假体外旋转角度(一般为3°),若有屈曲间隙不平衡,结合上髁轴调整外旋角,后放入SIGMA PS150四合一截骨模块,实施股骨截骨治疗,安装假体试模,妥善固定假体,放入衬垫。术后两组均采取止痛、抗感染、抗血栓治疗,术后2~3 d 拔除引流管,行股四头肌及膝关节伸屈功能锻炼,尽早下地活动。
1.3 观察指标(1)记录两组手术时间、聚乙烯衬垫厚度、胫骨外侧平台截骨量、股骨远端截骨量、术中出血量。(2)术前、术后1、3 个月,拍摄下肢全长X 线片,测量胫骨近端内侧机械角(mMPTA)、股骨远端外侧机械角(mLDFA)、膝关节活动度(ROM),均测量3 次,取均值。(3)分别于术前、术后3、7 d 及术后1、3 个月,各取空腹外周肘静脉血1 mL,离心取上清液,以酶联免疫吸附法测定血清骨保护素(OPG)、核因子-kB 受体活化因子配基(PANKL)、皮质醇(Cor)、去甲肾上腺素(NE),试剂盒购自武汉菲恩生物科技有限公司,严格执行试剂盒说明书操作。(4)术前、术后1、3 个月,视觉模拟评分法(VAS)评分标准[6]:总分10 分,分值越低疼痛越轻;美国纽约特种外科医院(HSS)膝关节评分标准[7]:总分100 分,分值越低膝关节功能越差。(5)记录两组屈曲失稳、膝前痛等并发症。
1.4 统计学方法通过SPSS 22.0 软件包处理数据,符合正态分布计量资料以(±s)表示,组间比较采用独立样本t检验,组内比较采用配对t检验,计数资料以例(%)表示,行χ2检验,P<0.05 表明差异有统计学意义。
2 结果
2.1 围术期指标间隙组股骨远端截骨量、聚乙烯衬垫厚度大于测量组(P<0.05);两组手术时间、术中出血量、胫骨外侧平台截骨量比较,差异无统计学意义(P>0.05)。见表2。
表2 两组围术期指标Tab.2 Perioperative indexes of the two groups ±s
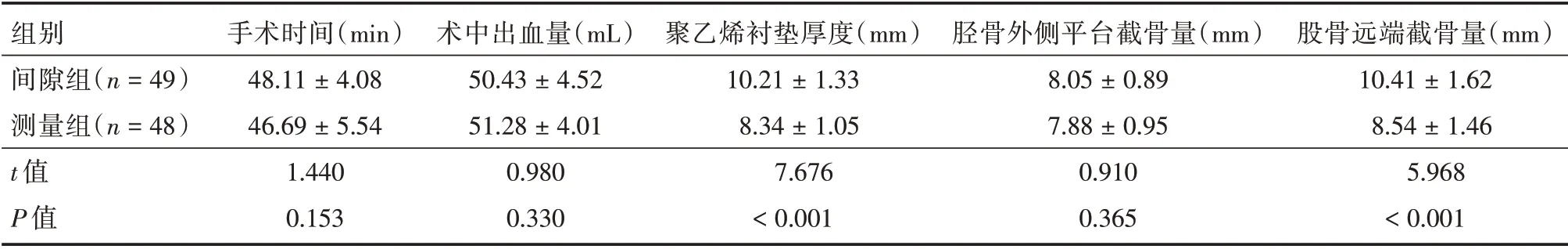
表2 两组围术期指标Tab.2 Perioperative indexes of the two groups ±s
组别间隙组(n=49)测量组(n=48)t 值P 值手术时间(min)48.11±4.08 46.69±5.54 1.440 0.153术中出血量(mL)50.43±4.52 51.28±4.01 0.980 0.330聚乙烯衬垫厚度(mm)10.21±1.33 8.34±1.05 7.676<0.001胫骨外侧平台截骨量(mm)8.05±0.89 7.88±0.95 0.910 0.365股骨远端截骨量(mm)10.41±1.62 8.54±1.46 5.968<0.001
2.2 创伤应激指标术前、术后7 d 两组创伤应激指标比较,差异无统计学意义(P>0.05),术后3 d间隙组血清Cor、NE 水平低于测量组(P>0.05)。见表3。
表3 两组创伤应激指标Tab.3 Two groups of trauma stress indicators ±s
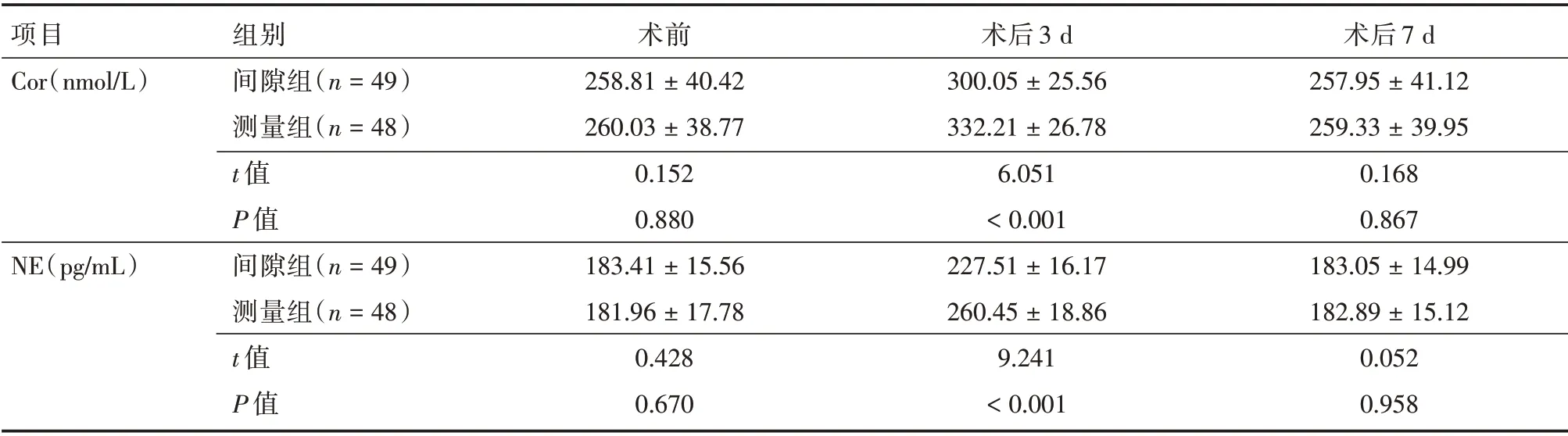
表3 两组创伤应激指标Tab.3 Two groups of trauma stress indicators ±s
项目Cor(nmol/L)NE(pg/mL)组别间隙组(n=49)测量组(n=48)t 值P 值间隙组(n=49)测量组(n=48)t 值P 值术前258.81±40.42 260.03±38.77 0.152 0.880 183.41±15.56 181.96±17.78 0.428 0.670术后3 d 300.05±25.56 332.21±26.78 6.051<0.001 227.51±16.17 260.45±18.86 9.241<0.001术后7 d 257.95±41.12 259.33±39.95 0.168 0.867 183.05±14.99 182.89±15.12 0.052 0.958
2.3 软骨退变指标术前两组软骨退变指标比较,差异无统计学意义(P>0.05),术后1、3 个月间隙组OPG、PANKL 水平低于测量组(P<0.05)。见表4。
表4 两组软骨退变指标Tab.4 Two groups of cartilage degeneration indexes ±s
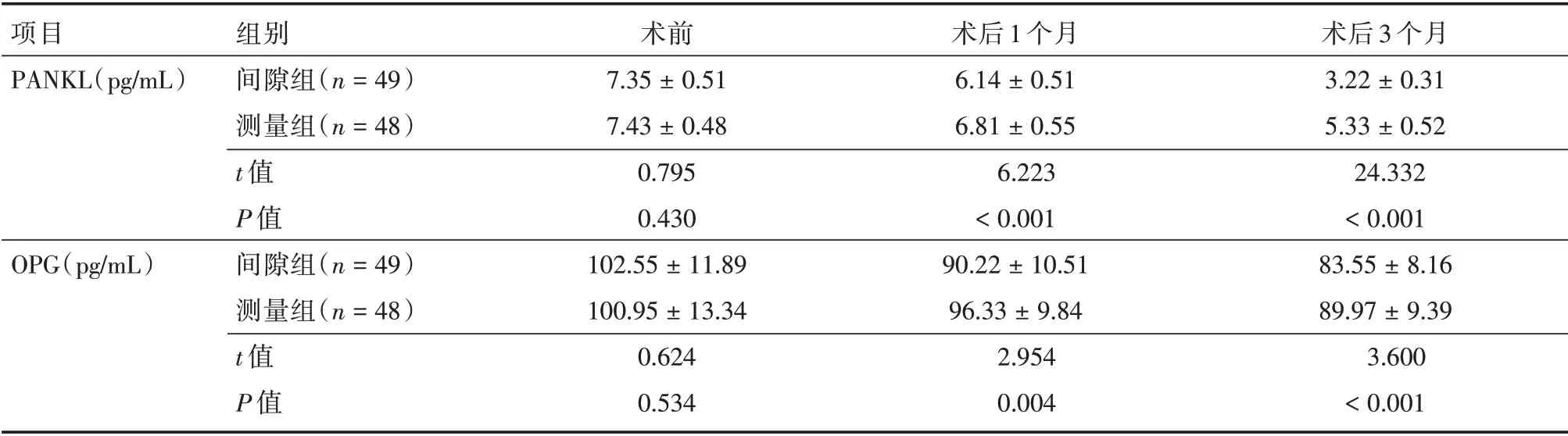
表4 两组软骨退变指标Tab.4 Two groups of cartilage degeneration indexes ±s
项目PANKL(pg/mL)OPG(pg/mL)组别间隙组(n=49)测量组(n=48)t 值P 值间隙组(n=49)测量组(n=48)t 值P 值术前7.35±0.51 7.43±0.48 0.795 0.430 102.55±11.89 100.95±13.34 0.624 0.534术后1 个月6.14±0.51 6.81±0.55 6.223<0.001 90.22±10.51 96.33±9.84 2.954 0.004术后3 个月3.22±0.31 5.33±0.52 24.332<0.001 83.55±8.16 89.97±9.39 3.600<0.001
2.4 mMPTA、mLDFA、ROM术前两组mMPTA、mLDFA、ROM 比较,差异无统计学意义(P>0.05),术后1、3 个月间隙组mMPTA、mLDFA、ROM 高于测量组(P<0.05),见表5。典型案例见图1、2。
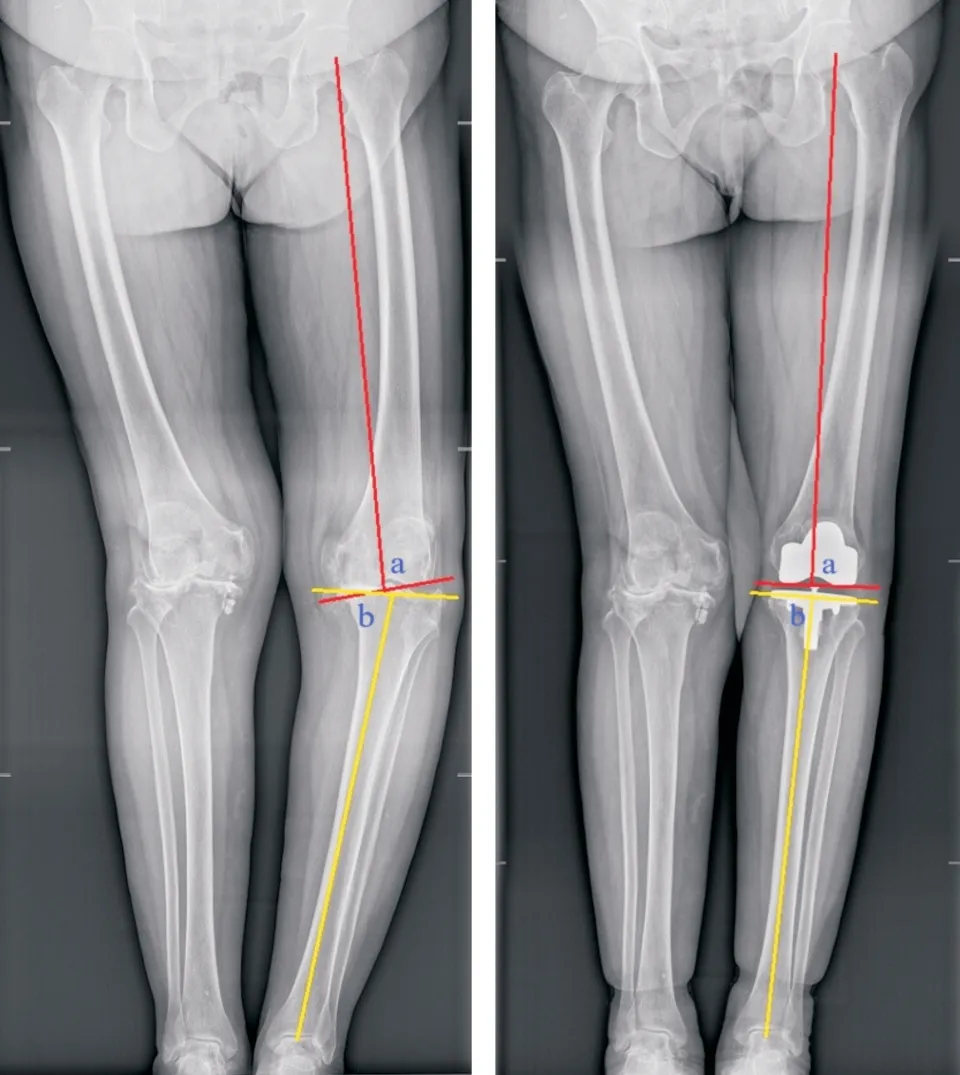
图1 典型案例1Fig.1 Typical case 1
表5 两组mMPTA、mLDFA、ROMTab.5 Two sets of mMPTA,mLDFA,ROM ±s
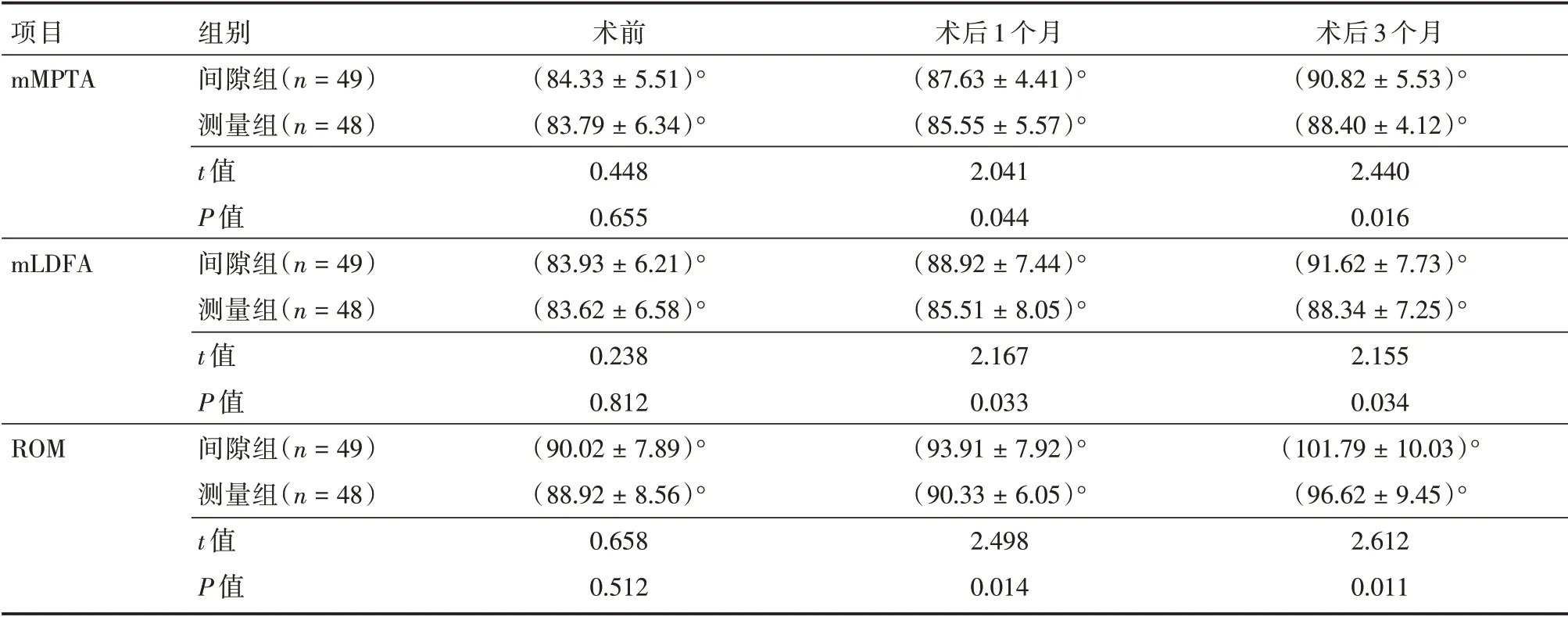
表5 两组mMPTA、mLDFA、ROMTab.5 Two sets of mMPTA,mLDFA,ROM ±s
项目mMPTA mLDFA ROM组别间隙组(n=49)测量组(n=48)t 值P 值间隙组(n=49)测量组(n=48)t 值P 值间隙组(n=49)测量组(n=48)t 值P 值术前(84.33±5.51)°(83.79±6.34)°0.448 0.655(83.93±6.21)°(83.62±6.58)°0.238 0.812(90.02±7.89)°(88.92±8.56)°0.658 0.512术后1 个月(87.63±4.41)°(85.55±5.57)°2.041 0.044(88.92±7.44)°(85.51±8.05)°2.167 0.033(93.91±7.92)°(90.33±6.05)°2.498 0.014术后3 个月(90.82±5.53)°(88.40±4.12)°2.440 0.016(91.62±7.73)°(88.34±7.25)°2.155 0.034(101.79±10.03)°(96.62±9.45)°2.612 0.011
2.5 VAS、HSS 评分术前两组VAS、HSS 评分比较,差异无统计学意义(P>0.05),术后1、3 个月间隙组VAS 评分低于测量组,HSS 评分高于测量组(P<0.05)。见表6。
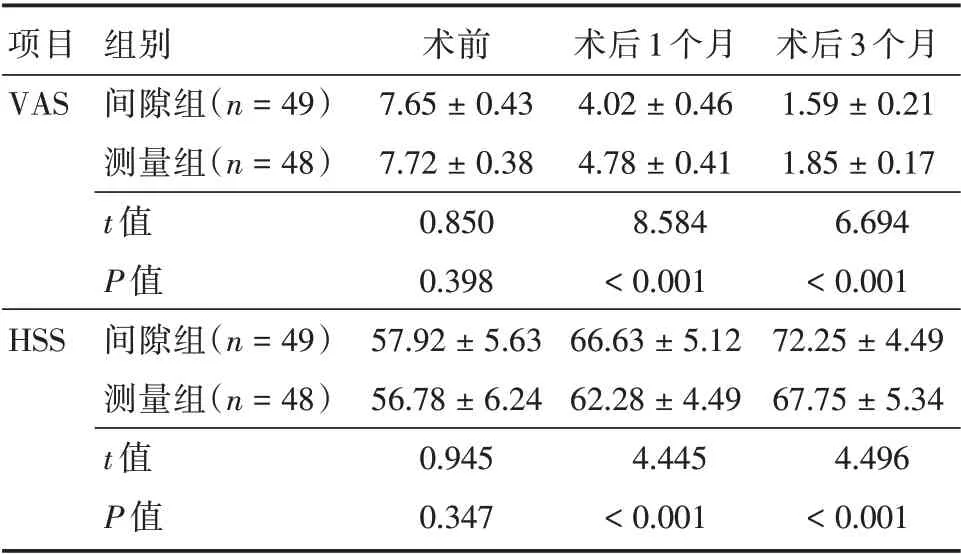
表6 两组VAS、HSS 评分Tab.6 Two groups of VAS and HSS scores x±s,分
2.6 并发症两组并发症总发生率比较,差异无统计学意义(P>0.05)。见表7。
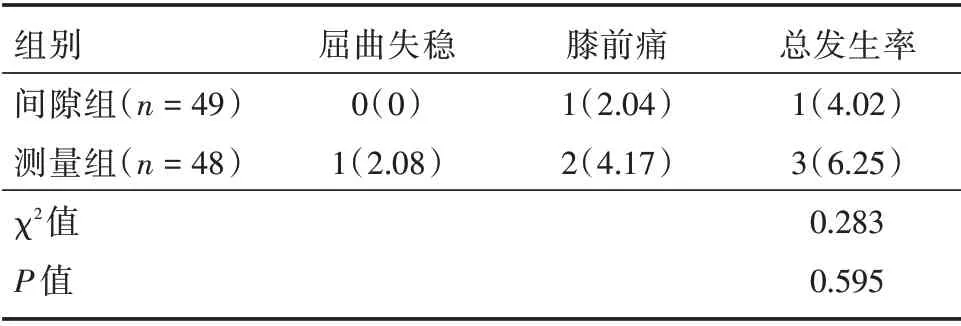
表7 两组并发症Tab.7 Complications in the two groups 例(%)
3 讨论
目前,TKA 治疗晚期骨关节炎效果已得到临床报道的肯定[8-9]。但也有发现,TKA患者中约90%伴有膝关节内翻畸形,术中软组织松解不当、胫骨或股骨平台假体位置不当均会影响下肢力线,诱发膝前痛、假体松动等一系列并发症[10]。由此可见,术中准确截骨是保证TKA 手术疗效及功能恢复的关键因素。
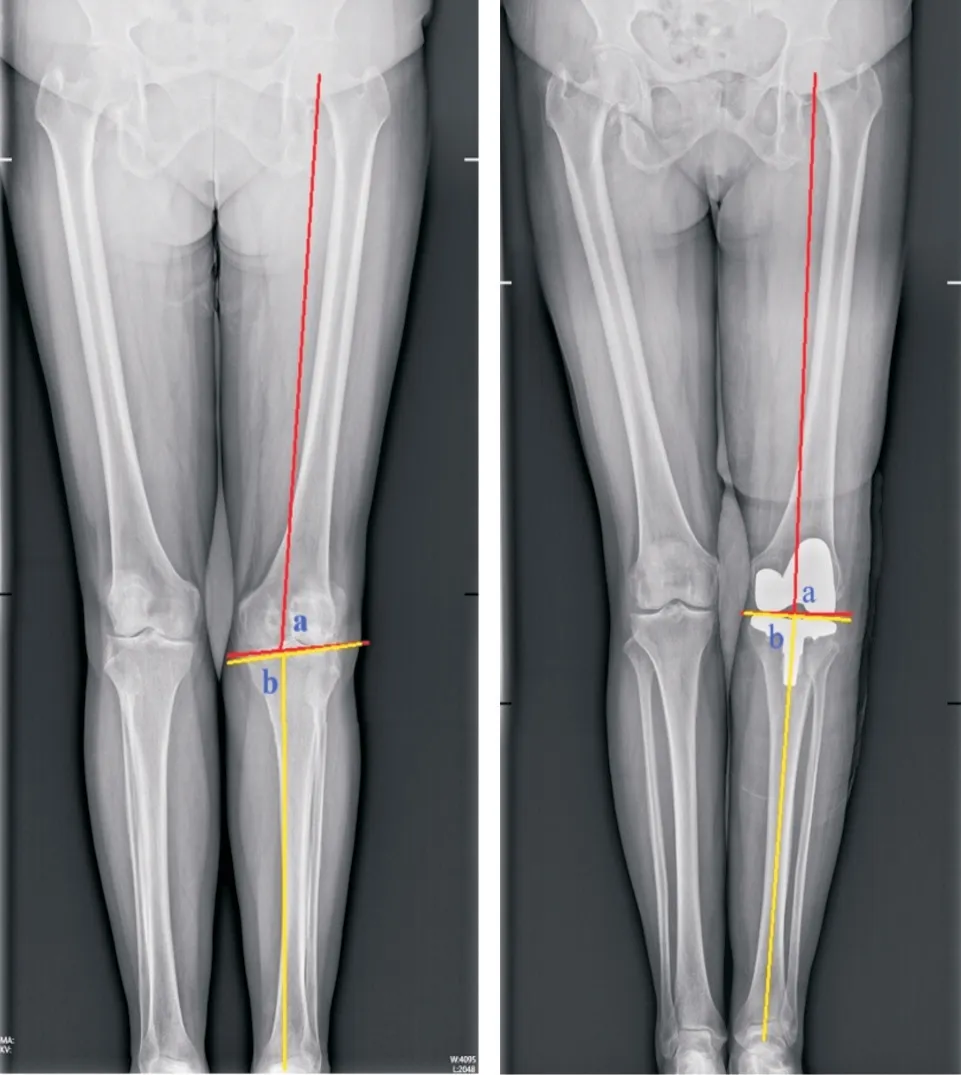
图2 典型案例2Fig.2 Typical case 2
3.1 不同截骨标准对围术期指标、并发症、下肢力线的影响临床常用截骨方法为间隙平衡法、测量截骨法,辛兵等[11]学者报道,间隙平衡法股骨远端截骨量及聚乙烯衬垫厚度均大于测量截骨法,与本研究观点相符。传统观念认为,间隙平衡法可保护膝关节后交叉韧带,减少胫骨截骨量,国内外学者均证实,间隙平衡法具有关节线上移局限性,需截取更多股骨远端骨量来维持屈身间隙平衡性,这时需增加股骨远端截骨量、股骨假体适当后移、增加垫片厚度重新获取屈伸间隙平衡[12]。但股骨假体后移范围有限,过量会增加骨折风险,增加股骨远端截骨量及垫片厚度,诱发髌骨低位风险[13]。本研究还数据显示,两组胫骨外侧平台截骨量、术中出血量、手术时间、并发症等指标均无明显差异,与柴瑞宝等[14]观点相近,说明两种截骨方法均能减少胫骨截骨量,降低并发症,缩短手术时间。洪伟祥等[15]指出,间隙平衡法、测量截骨法在膝关节功能、疼痛、并发症方面效果并无明显差异。XIAO 等[16]指出,间隙平衡法在缓解疼痛、扩大ROM、膝关节功能方面效果均优于测量截骨法,符合本研究结论,佐证间隙平衡法有助于纠正下肢力线,缓解疼痛、恢复膝关节功能。出现此种差异原因考虑与量表选取、患者病情不同有关。间隙平衡法不受股骨远端骨性解剖标志物影响,且胫骨近端截骨垂直于小腿解剖轴,根据胫骨近端截骨平面截除股骨远端骨,有助于获取更加满意屈曲间隙、屈曲稳定性及膝关节功能,促进术后康复。测量截骨法除根据骨性标志物定位外,还需松解软组织,有时结合两样骨性参照未必能截出矩形屈曲间隙,不利于下肢力线及膝关节功能恢复。但需注意的是,术中存在诸多无法控制因素影响截骨精度,如锯片厚度、模板精度及术后全长患肢正位X 线片下肢力线误差,建议临床针对上述因素展开相关研究,以期保证截骨精度,纠正下肢力线。与XIAO 等[16]观点不同的是,本研究两组并发症发生率并无明显,间隙组出现1 例膝前痛,建议手术操作中提高截骨精准性,妥善固定假体植入位置,减少上述并发症发生。而测量组出现2 例膝前痛,1 例屈曲失稳,其中屈曲失稳产生可能原因与测量截骨术中股骨后髁截骨及股骨远端截骨分别独立操作,无法保证屈伸间隙平衡有关。
3.2 不同截骨标准对创伤应激指标、软骨退变指标的影响手术创伤可诱发机体应激反应,兴奋交感神经及垂体-肾上腺轴,产生一系列神经内分泌反应,释放过量Cor、NE 等应激激素,增加并发症发生风险,影响预后效果[17]。相关研究[18-19]表明,Cor、NE 含量升高提示机体应激反应严重,预后差,统计TKA 患者围术期Cor、NE 含量变化是本研究创新所在。本研究数据显示,术后3 d 两组血清Cor、NE 水平均高于术前,可见两种截骨标准均存在不可避免组织创伤性,进而引起机体应激反应。术后7 d 两组各血清指标降低,趋于术前水平,说明两种截骨标准所致组织创伤小,应激反应轻,并未带来远期影响,值得临床应用。
研究[20]证实,破骨细胞在膝关节骨性关节炎骨破坏中起着关键作用,其中OPG/PANKL 是当前研究热点之一。PANKL 主要分布于成骨细胞及激活T 淋巴细胞,可结合破骨细胞前体细胞,启动信号传导通路,促进破骨细胞分化、骨吸收。OPG 主要由成骨细胞及骨髓机制细胞分泌,可与PANKL竞争性结合,阻断PANKL 及核因子-kB 受体活化因子(RANK)之间相互作用。目前关于膝关节骨性关节炎患者OPG/PANKL 系统的研究集中于药物治疗[21],鲜少分析不同截骨标准对OPG/PANKL 系统的影响。本研究讨论分析发现,术后1、3 个月间隙组OPG、PANKL 水平低于测量组(P<0.05),说明间隙平衡法可显著下调TKA 患者OPG、PANKL水平,考虑与其能纠正下肢力线,延缓骨破坏有关,但具体机制仍需进一步研究。
综上,与测量截骨法相比,TKA 术中采用间隙平衡法可调节OPG、PANKL 水平,纠正下肢力线,减轻疼痛,改善膝关节功能,值得临床推广及应用。本研究受条件限制,未能对膝关节功能、疼痛及软骨修复指标展开远期随访,今后仍需开展长期随访研究来证实。

