不同剂量丙泊酚对小儿七氟烷麻醉后躁动反应镇静效果和生命特征的影响
赵江河, 吴小乐, 李 立, 李筱颖
(徐州医科大学附属徐州儿童医院麻醉科, 江苏 徐州 221000)
扁桃体切除术是儿科常见外科手术,七氟烷是目前临床上常用的小儿麻醉药物,具有对机体刺激小、诱导迅速、苏醒快等优势,由于术后疼痛致使患儿饮水、进食受到影响,且小儿自控力较差,常引发苏醒期躁动(emergence agitation ,EA)[1,2]。EA是患儿全麻手术后常见现象,主要表现为兴奋、不安静、哭闹、恐慌,并需要物理约束,其发生机制尚未明确。目前认为主要与年龄、药物、术后疼痛等因素有关,严重可导致创面出血、呼吸道梗阻等情况发生,对患儿预后及生理产生较大威胁[3]。因此减少术后EA发生率对于改善扁桃体切除术患儿安全性尤为重要。丙泊酚对CO2通气反应具有抑制作用,在患儿清醒后可提高其呼吸频率,因此具有镇静作用,可以显著降低患儿术后EA发生率,但在小儿剂量选择方面存在争议[4]。因此本研究主要分析不同剂量丙泊酚对小儿七氟烷麻醉后躁动反应、生命特征、镇静效果的影响,现报道如下:
1 资料与方法
1.1一般资料:选择本院2018年2月至2020年7月期间收治的择期行扁桃体切除术患儿173例,将患儿简单随机分为A组、B组、C组,分别为55例、60例、58例。三组患儿一般资料比较无显著差异(P>0.05),见表1。纳入标准:①患儿经临床确诊为慢性扁桃体炎,接受择期手术;②美国麻醉医师协会(ASA)分级为Ⅰ~Ⅱ级;③术前患儿心电图、肝肾功能,以及血常规检查正常;④患儿年龄2~6岁。排除标准:①合并患有血液系统疾病者;②伴有手术禁忌症患儿;③对研究中所使用的药物过敏者。本研究符合《赫尔辛基宣言》原则,且患者及其家属对本次研究知情并签署同意书。

表1 三组患儿一般资料比较
1.2方法:术前6h禁止患儿进食及饮水,肌注硫酸阿托品注射液(瑞阳制药股份有限公司,规格5mg,国药准字H37022051)0.01mg/kg、咪哒唑仑注射液(江苏恩华药业股份有限公司,规格2mg,国药准字H20031037)0.1mg/kg;进入手术室后连续监测患儿各项生命体征,进行面罩吸氧(5L/min)操作,并建立静脉通路,静脉注射丙泊酚中/长链脂肪乳注射液(四川国瑞医药业有限责任公司,规格0.1g,国药准字H37022052)2mg/kg、注射用盐酸瑞芬太尼(江苏恩华药业股份有限公司,规格1mg,国药准字H20143314)3mg/kg、苯磺顺阿曲库铵注射液0.1mg/kg(深圳万乐药业有限公司,5mg,国药准字H20203524)进行麻醉诱导;诱导成功后完成气管插管,吸入2%七氟烷(上海恒瑞医药有限公司,规格250mL,国药准字H20173007)维持麻醉,在手术结束时停止吸入七氟烷,当患者恢复常规自主呼吸后,A组患儿静脉注射0.9%氯化钠注射液0.1mL/kg、B、C两组患儿分别缓慢静脉注射1.00mg/kg、2.00mg/kg丙泊酚中/长链脂肪乳注射液,将患儿转移至麻醉后监护室,待患儿意识清醒、符合拔管指征后拔管。
1.3观察指标:①观察三组患儿术后苏醒情况,包括麻醉复苏室(PACU)滞留时间、拔管时间、自主呼吸恢复时间、改良苏醒标准评分(Aldrete)[5];Aldrete评分包括意识、血压、呼吸、活动、血氧饱和度,每项0~2分,当总分≥9分时即可出室。②比较三组患儿麻醉诱导前(T0)、术后即刻(T1)、拔管即刻(T2)、拔管5min(T3)、拔管10min(T4)生命体征指标变化情况,包括平均动脉压(MAP)、心率(HR)。③比较三组患儿术后躁动情况,采用苏醒期躁动量表(PAED)[6]对患儿躁动程度进行评价,其中评分分为5个等级,分别为患儿服从指令、可与其交流、行为具有目的性、可关注周围环境、苦闹不安甚至无法安抚,前3级由极多、偏多、中等、偏少、无逐级计为0~4分,后2级由无、偏少、中等、偏多、极多逐级计为0~4分,分值与躁动程度呈正相关。④观察三组患儿T2~T4时刻的镇静与疼痛情况,采用Ramasay镇静评分[7](RSS)评估患儿镇静情况,不安静烦躁为1分,安静配合为2分,嗜睡能听指令为3分,睡眠状态可唤醒为4分,5~6分为镇静过度;采用儿童行为疼痛(FLACC)评分量表[8]评估患儿的疼痛程度,包括表情、腿部、躯体活动、哭闹、安抚五项内容,分为3个等级,每项0~2分,分值越高,疼痛越严重。⑤观察三组患儿不良反应发生情况,包括患儿发生呕吐、痉挛、缺氧、窒息等不良反应。

2 结 果
2.1三组患儿苏醒情况比较:C组患儿PACU滞留时间较其他两组明显缩短(P<0.05),其他指标(自主呼吸恢复时间、拔管时间、Aldrete评分)比较无显著性差异(P>0.05)。见表2。

表2 三组患儿苏醒情况比较
2.2三组患儿各时间点生命体征指标变化情况:三组患儿HR时间、组间及交互效应有统计学意义(F=117.851、85.334、101.601,P<0.001),三组患儿MAP时间、组间及交互效应有统计学意义(F=85.263、74.127、112.451,P<0.001);与T0时刻比较,A组、B组T1、T2、T3时刻的HR、MAP显著上升,C组T1、T2时刻的HR、MAP显著上升(P<0.05);与A组、B组比较,C组T1、T2、T3时刻的HR、MAP显著降低(P<0.05)。见表3。

表3 三组患儿各时间点生命体征指标变化情况
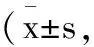
表4 三组患儿拔管后躁动情况比较分)
2.3三组患儿拔管后躁动情况比较:与T2时刻比较,三组患儿T3、、T4时刻的PAED评分显著下降,C组T2、T3、、T4时刻的PAED评分显著低于A、B两组(P<0.05)。见表4。
2.4三组患儿T2~T4时刻镇静及疼痛情况比较:与T2时刻,三组患儿T3、T4时刻的RSS评分均上升,FLACC评分均下降,且C组T2、T3、、T4时刻的RSS评分显著高于A、B两组,FLACC评分显著低于组A、B两组(P<0.05)。见表5。
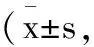
表5 三组患儿T2~T4时刻镇静及疼痛情况比较分)
2.5三组患儿不良反应发生情况:执行麻醉的医师在术后24h内对患儿进行随访,三组患儿在术后均未出现不良反应,如呕吐、痉挛、缺氧、窒息等。
3 讨 论
EA是小儿麻醉中常见的并发症之一,其发生率较高,是目前临床研究的热点。相关医学研究显示,患儿使用七氟烷全麻手术后EA发生率较高;且行扁桃体切除术的患儿,手术时间短、刺激性强,要求患儿在术后快速苏醒,使EA发生率显著增高[9]。不仅对患儿术后正常生理功能恢复产生影响,而且增加医护人员及父母的心理负担,易引发医患纠纷[10]。
七氟烷具有刺激性小、溶解度低、清除和吸收迅速等特点,被广泛用于小儿麻醉手术中,相关研究指出,单独使用七氟烷麻醉,患儿术后EA发生率较高,会引起生命特征指标出现较大波动,增加心脑血管的发病率[11]。医学研究表明,持续癫痫状态患者应用丙泊酚,其治疗效果明显,提示丙泊酚具有良好的稳定脑电作用[12]。在徐莉等研究中,对骨科手术患儿进行随机分组,丙泊酚组患儿EA发生率较七氟醚组低[13]。此外,丙泊酚还可发挥镇痛作用,可减少患儿躁动,进一步促进生命体征稳定。本研究患儿与七氟烷全身麻醉后给予不同剂量丙泊酚,结果显示,C组患儿PACU滞留时间较其他两组明显缩短;T1时刻,三组患儿上述指标均逐渐升高,而T1~T4时刻,上述生命体征指标逐渐下降,且C组指标变化幅度小于A、B组,表明患儿术后静脉注射2.00mg/kg丙泊酚,可促进PACU滞留时间缩短,使生命体征维持稳定。据文献报道,在抑制患儿七氟烷吸入麻醉EA方面,丙泊酚可得到抑制躁动的效果[14]。丙泊酚作为烷基芬类短效麻醉药,可激活γ-氨基丁酸(GABA)中枢神经系统及其受体,使镇静作用得以发挥,但大剂量应用会导致GABA脱敏,对中枢神经系统产生抑制作用,从而对患者产生催眠效果;资料显示,丙泊酚过高剂量会导致患者出现短暂性呼吸暂停、低血压等情况,因此选择适宜的剂量可以达到较好的镇静效果。T2~T4时刻,三组患儿各时间点的PAED、FLACC评分逐渐降低,RSS评分均上升,C组优于A、B两组,说明术后静脉注射2.00mg/kg丙泊酚可抑制小儿七氟烷麻醉后躁动反应,且具有较好的镇静、镇痛效果。究其原因,丙泊酚在有效抑制手术期间心血管反射的同时,还可以保持血流动力学相对稳定;此外,还可拮抗多种因素诱发的惊厥及消除全麻后中枢神经功能不完整性,达到预防术后躁动、镇静、镇痛的目的。丙泊酚具有抗恶心、呕吐的作用,在本研究中,三组患儿在术后均未出现呕吐、痉挛、缺氧、窒息等不良反应,提示静脉注射2.00kg/mg丙泊酚安全性也较好。
综上所述,患儿于七氟烷全身麻醉术后采用静脉注射2.00mg/kg丙泊酚,可有效预防患儿术后躁动反应,维持生命体征稳定,且镇静、镇痛效果明显,安全性高,有临床参考价值。

