单孔腹腔镜囊肿剥除术对巨大卵巢囊肿患者卵巢储备功能及术后恢复的影响
张敏,摆扬,何春晓,栾桦
(甘肃省妇幼保健院妇二科,甘肃兰州 730050)
卵巢是女性最为重要的生殖、内分泌器官,在保障其生育功能与身体健康层面扮演重要角色。卵巢囊肿(OC)为临床常见的良性肿瘤,多数患者的OC 可自行消失,不会对人体造成损害,而巨大OC 会引起下腹部不适、月经异常等表现,如未得到及时有效的治疗,可出现囊肿破裂、蒂扭转等继发病变,导致不良预后[1-2]。传统多孔腹腔镜囊肿剥除术为既往临床治疗巨大OC 的常用术式,可有效消除囊肿,控制患者病情[3-4]。但因该手术术中需构建多个穿刺孔,患者术后易出现切口愈合不良等状况,影响术后康复。近年来,随着腹腔镜技术的持续发展,单孔腹腔镜手术得以在临床大范围运用。单孔腹腔镜囊肿剥除术是以脐部为手术切口进到腹腔,可降低多个切口导致的潜在发病风险。基于此,本研究选取2020 年3 月—2022 年3 月本院收治的84 例巨大OC 患者为对象,通过分组对照,分析单孔腹腔镜囊肿剥除术的治疗效果。报道如下。
1 资料与方法
1.1 一般资料
选取本院收治的84 例巨大OC 患者为研究对象。纳入标准:经超声检查证实为巨大OC;无手术相关禁忌证,且符合手术指征;具有较高的依从性;对本研究知悉,且自愿签署知情同意书。排除标准:存在恶性肿瘤者;存在意识障碍,难以进行正常交流者;存在出血倾向者;合并传染性疾病者;患有严重心脑血管疾病、造血功能不全者;合并全身性感染者。本研究经院医学伦理委员会批准。按随机数字表法将所有患者分为两组,每组42 例。对照组年龄16~49 岁,平均年龄(34.63±2.41)岁;体重指数(BMI)18.3~27.1 kg/m2,平均BMI(25.36±0.48)kg/m2;囊肿直径10~13.8 cm,平均直径(11.53 ±0.46)cm。观察组年龄16~49 岁,平均年龄(35.71±2.46)岁;BMI 18.4~27.3 kg/m2,平均BMI(25.49±0.52)kg/m2;囊肿直径10~14.6 cm,平均直径(11.60±0.52)cm。两组患者的各项一般资料比较,组间差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 对照组
行传统多孔腹腔镜囊肿剥除术。协助患者取头低脚高体位,全麻,在其肚脐上部做1 cm 弧形切口为观察孔,建立人工气腹,控制气腹压为12~15 mmHg;于左下腹做2 个5 mm 切口,于右下腹麦氏点做一10 mm切口;置入腹腔镜器械,探查肝、胆、胰、子宫与附件,对卵巢囊肿行常规剥除,双极电凝创面止血,缝合卵巢皮质,恢复卵巢形态;将标本从右下腹切口取出,缝合切口,术毕。术后予以常规对症处理,未使用抗生素,随访至手术后1 个月。
1.2.2 观察组
行单孔腹腔镜囊肿剥除术。协助患者取膀胱截石位,全麻;自脐部做2.5~3 cm 纵行切口,逐层切开皮肤、皮下组织抵达腹膜,进到腹腔;之后置入单孔四通道入路平台,连接气腹管,控制压力为12~15 mmHg;将囊肿钳至脐部切口,于囊肿表层做一荷包缝合,从荷包中央行一小切口,将囊液吸出后再行剥除,预防囊壁破裂时囊液外流而污染腹腔;剥除后将卵巢放回至腹腔,冲洗盆腹腔后,以可吸收线缝合腹膜、筋膜与皮肤切口,术毕。术后予以常规对症处理,未使用抗生素,随访至手术后1 个月。
1.3 观察指标
(1)手术相关指标:记录患者的术中出血量、手术与住院时间。(2)术后恢复情况:记录患者的术后肠鸣音恢复、排气、首次排便时间。(3)卵巢储备功能:术前、术后1 个月,采集患者5 mL 静脉血,以3 000 r/min的速率离心处理10 min,获取上层血清后,以酶联免疫吸附法测定其抗苗勒氏管激素(AMH)、卵泡刺激素(FSH)、促黄体生成素(LH);以B 超检查窦卵泡数(AFC),即月经周期早卵泡期直径<10 mm 的小卵泡。(4)并发症:包括切口感染、盆腔粘连。
1.4 统计方法
采用SPSS 20.0 统计学软件进行数据分析。术中出血量等计量资料用()表示,采用t 检验;并发症发生率等计数资料用[n(%)]表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术相关指标比较
观察组的术中出血量少于对照组,手术时间、住院时间均短于对照组,组间差异有统计学意义(P<0.05)。见表1。
表1 两组手术相关指标对比()

表1 两组手术相关指标对比()
2.2 两组术后恢复情况比较
观察组的肠鸣音恢复时间、排气时间、首次排便时间均短于对照组,组间差异有统计学意义(P<0.05)。见表2。
表2 两组术后恢复情况对比[(),h]
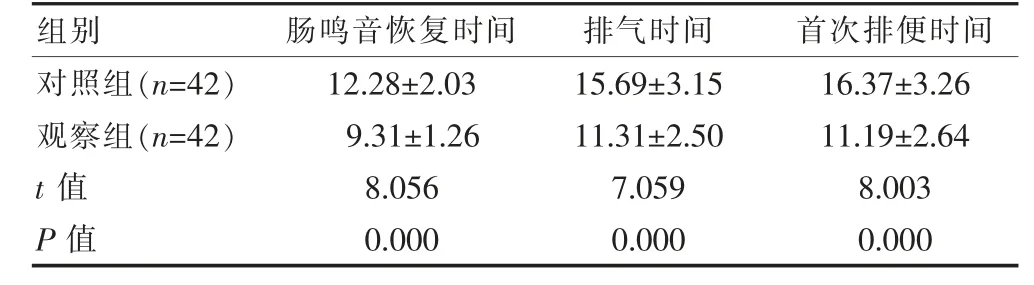
表2 两组术后恢复情况对比[(),h]
2.3 两组卵巢储备功能比较
术前,两组AMH、FSH、LH、AFC 水平比较,组间差异无统计学意义(P>0.05);术后1 个月,观察组的AMH 水平高于对照组,FSH、LH 水平均低于对照组,AFC 多于对照组,组间差异有统计学意义(P<0.05)。见表3。
表3 两组卵巢储备功能对比()

表3 两组卵巢储备功能对比()
2.4 两组并发症发生率比较
对照组发生切口感染2 例、盆腔粘连3 例,并发症发生率为11.90%(5/42);观察组发生切口感染1例、盆腔粘连均1 例,并发症发生率为4.76%(2/42)。两组的并发症发生率比较,差异无统计学意义(χ2=0.623,P=0.430)。
3 讨论
OC 为女性多发的生殖系统良性病变,在任何年龄段均可发生,多见于育龄期女性[5-6]。OC 的发病原理较为复杂,临床并未全部知晓,一般认为与环境、感染、激素等因素有关,可为单一因素所致,亦可能为多种因素的联合作用所致。大部分功能性OC 患者不会出现明显的临床表现,随着囊肿体积的增加,可感到下腹部不适、坠胀。若OC 出现破裂、蒂扭转,患者会突然出现下腹部剧烈疼痛,并伴有恶心、呕吐表现,病情严重者还会出现皮肤湿冷、呼吸急促、头晕等休克表现,威胁其生命安全。因此,对此类患者施以及时有效的治疗对保障其获得优良预后至关重要。
随着腹腔镜技术的持续进步,腹腔镜手术因其损伤小、术后疼痛轻微等优势,现已在巨大OC 治疗中广泛运用。多孔腹腔镜囊肿剥除术为既往治疗巨大OC 的常用术式,虽治疗效果显著,但因其切口较多,术中出血量较多,部分患者会面临再次手术与腹部切口疝等远期并发症,不利于其术后的快速恢复。因此,探寻一种更为安全可靠的治疗方式成为临床的研究重心。本研究结果显示,观察组的各项手术相关指标与术后恢复指标均优于对照组,组间差异有统计学意义(P<0.05),表明单孔腹腔镜较多孔腹腔镜囊肿剥除术在巨大OC 患者治疗中的效果更为显著,其术中出血量更少,手术时间更短,更利于患者术后恢复。分析原因认为,单孔腹腔镜囊肿剥除术于脐部做切口进入患者腹腔,能有效减少传统多孔腹腔镜手术的切口数量,减轻术式创伤,减少术中出血量[7-8]。同时,术后运用脐部的自然褶皱对手术切口进行隐藏处理,可发挥美容功效,满足女性对美的要求。单孔腹腔镜囊肿剥除术作为一种体内、体外结合的手术方式,能避免以往多孔手术在腹腔中的复杂操作,把囊肿提拉出切口外,在腹壁外行去除,手术操作较为简便,可缩短手术时间。由于脐部血管、神经与肌肉组织较少,单孔腹腔镜囊肿剥除术仅于脐部做一切口,故可减轻患者术后疼痛,增强其术后早期下床活动的自信心,而早期下床活动能够促进胃肠功能改善,促进术后尽早排气时间,有助于患者术后的快速恢复,最终缩短住院时间[9-10]。卵巢内存在的卵泡数目与质量即卵巢储备功能,与女性生殖能力的强弱联系紧密。OC 剥除术期间会不可避免地损害或去除少数正常卵巢组织,加之缝合或止血操作均会在一定程度上影响卵巢的血流供应,最终会对卵巢储备功能产生影响。本研究结果显示,观察组术后的AMH 水平高于对照组,AFC 多于对照组,FSH、LH 水平均低于对照组,组间差异有统计学意义(P<0.05)。这表明单孔腹腔镜囊肿剥除术可降低对巨大OC 患者卵巢储备功能的影响。分析原因认为,该术式仅做一术式切口,并尽可能地保留正常卵巢组织,可最大限度降低对卵巢的损害,减轻对卵巢储备功能的干扰。本研究结果还显示,观察组的并发症发生率略低于对照组,可能与单孔腹腔镜囊肿剥除术切口较少,患者术后恢复快有关。但两组比较,差异无统计学意义(P>0.05),可能与本研究纳入样本量较少存在一定关系。因此,后续研究中仍需不断完备试验设计,增加样本量,进行更深入的分析。
综上所述,采用单孔腹腔镜囊肿剥除术治疗巨大OC 的效果理想,可减少术中出血量,缩短手术时间,有助于患者术后快速恢复,且对其卵巢储备功能干扰较弱,无严重并发症,临床应用价值较高。

