妊娠期糖尿病孕妇导致巨大儿发生的因素探讨
李宁
丹阳市人民医院产科,江苏丹阳 212300
妊娠期糖尿病指的是女性妊娠期间第一次出现糖代谢异常、血糖水平过高等问题,对孕妇自身及腹内胎儿成长、分娩均造成不良影响。据统计,我国妊娠期糖尿病发生率在17%~20%之间,且近几年随着生活水平的提高,孕妇饮食结构、习惯等改变,患病率同比增长[1]。临床研究发现,妊娠期糖尿病孕妇分娩巨大儿的概率远高于正常孕妇。巨大儿指的是出生时体质量超过4 000 g 的胎儿,巨大儿可引起难产,且对胎儿自身也造成一定伤害,可能引起肩难产、窒息等[2]。因此,针对妊娠期糖尿病产妇,如何有效预测且预防巨大儿至关重要。诱发妊娠期糖尿病(gestational diabetes mellitus,GDM)的因素极为复杂,且目前国际医学界尚未有统一的解释,通常情况下妊娠前肥胖、妊娠期体质量增长速度过快、家族遗传病史、血脂代谢功能障碍、胰岛素抵抗等均与其有着密切关联。本研究针对2019年5月—2022年5月丹阳市人民医院产科完成分娩的妊娠期糖尿病产妇70 进行分析,归纳总结分娩巨大儿的相关因素,现报道如下。
1 资料与方法
1.1 一般资料
选择在丹阳市人民医院产科完成分娩的妊娠期糖尿病产妇70 例作为研究对象,按照胎儿是否为巨大儿进行分组。观察组35 例均为分娩巨大儿孕妇,年龄25~35 岁,平均(29.42±2.13)岁;孕周38~41 周,平均(39.24±1.03)周;18 例为初产妇,17 例为经产妇。对照组35 例均为分娩非巨大儿孕妇,年龄25~35 岁,平均(29.39±2.14)岁;孕周38~41 周,平均(39.31±1.05)周;19 例为初产妇,16 例为经产妇。两组一般资料差异无统计学意义(P>0.05),具有可比性。本研究取得患者及家属的知情同意,同时通过医院医学伦理委员会批准。
1.2 纳入与排除标准
纳入标准:①确诊妊娠期糖尿病;②均为单胎妊娠;③同意参与配合本研究。排除标准:①合并其他妊娠疾病者;②多胎妊娠者;③肝肾功能障碍者;④排斥配合研究者。
1.3 方法
1.3.1 妊娠期糖尿病和巨大儿诊断标准 当孕妇妊娠时间达到24~28 周,对其开展糖耐量试验,即在空腹状态下口服75 g 葡萄糖制剂,如在口服前、口服后1 h、口服后2 h 的血糖值中任意1 项数值异常,则可判断为妊娠期糖尿病。其中空腹状态下血糖超过5.1 mmol/L 即异常,口服葡萄糖1 h 后血糖超过10 mmol/L 即为异常,口服葡萄糖2 h 后血糖超过8.5 mmol/L 即为异常。胎儿出生后体质量范围在2.5~4 kg 间者为正常体质量,胎儿出生后体质量超过4 kg 者视为巨大儿。
1.3.2 妊娠期糖尿病血糖控制方法 首先进行饮食及运动管理,重新规划每日餐食次数和单次进餐量,将3 餐更改为每日6 餐,即在3 次正餐基础上增加3 次辅餐,其中正餐时间分别为7:00-8:00、11:00-12:00、18:00-19:00,辅餐则需根据孕妇的饥饿程度灵活穿插于两次正餐之间,其中正餐控制在5~6 分饱范围,辅餐仅消除饥饿感即可。严格控制含糖量较高的食材或食物的摄入,包括粥、面食、豆沙等,同时在每餐后30 min 进行轻、中强度的运动,例如散步、孕妇瑜伽等,仅开展有氧运动即可,稍感疲惫后便可休息,以免影响胎儿的稳定,每次运动时间控制在10~30 min。妊娠期间定时做好血糖检测工作,要求需将空腹血糖值控制在5.3 mmol/L 以下,餐后2 h 血糖值则控制在6.7 mmol/L,经饮食运动治疗1~2 周左右监测血糖不达标者予胰岛素降糖治疗,每2 个月监测糖化血红蛋白水平,需始终控制在5.5%左右。
除孕妇首次入院产检时记录的血糖值、糖化血红蛋白外,还需记录孕妇定期产检时的各项指标,并计算孕妇的体质量变化情况。在分娩后记录新生儿的体质量、体长、头围、胸围等指标,确认是否为巨大儿。
1.4 观察指标
①单因素分析。结合产妇年龄、身高、孕前体质量、孕前体质指数、孕期增重等一般资料及血糖、血脂控制水平,空腹血糖、糖化血红蛋白检测结果,总胆固醇、三酰甘油检测结果分析导致分娩巨大儿的相关影响因素。②多因素分析。探讨影响分娩巨大儿的相关独立因素。
1.5 统计方法
采用SPSS 23.0 统计学软件进行数据分析,符合正态分布的计量资料以(±s)表示,组间差异比较采用t检验;计数资料以[n(%)]表示,组间差异比较采用χ2检验;采用Logistic 回归分析判定影响因素。P<0.05 为差异有统计学意义。
2 结果
2.1 分娩巨大儿单因素分析
两组产妇年龄、身高比较,差异无统计学意义(P>0.05)。观察组分娩巨大儿妊娠糖尿病产妇孕前体质量、孕前体质指数、孕期增重均明显高于对照组,空腹血糖、糖化血红蛋白、总胆固醇、三酰甘油均显著高于对照组,差异有统计学意义(P<0.05),见表1。
表1 分娩巨大儿单因素分析(±s)
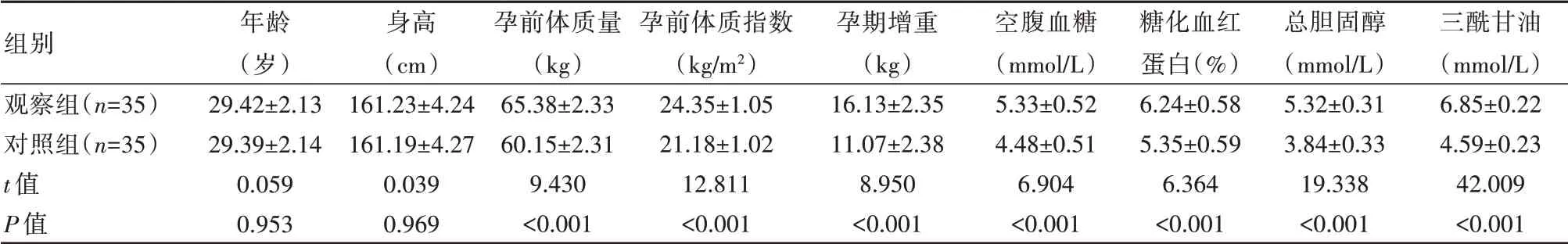
表1 分娩巨大儿单因素分析(±s)
组别观察组(n=35)对照组(n=35)t 值P 值年龄(岁)29.42±2.13 29.39±2.14 0.059 0.953身高(cm)161.23±4.24 161.19±4.27 0.039 0.969孕前体质量(kg)65.38±2.33 60.15±2.31 9.430<0.001孕前体质指数(kg/m²)24.35±1.05 21.18±1.02 12.811<0.001孕期增重(kg)16.13±2.35 11.07±2.38 8.950<0.001空腹血糖(mmol/L)5.33±0.52 4.48±0.51 6.904<0.001糖化血红蛋白(%)6.24±0.58 5.35±0.59 6.364<0.001总胆固醇(mmol/L)5.32±0.31 3.84±0.33 19.338<0.001三酰甘油(mmol/L)6.85±0.22 4.59±0.23 42.009<0.001
2.2 分娩巨大儿多因素分析
Logistic 多因素回归分析结果显示,孕前体质量、孕前体质指数、孕期增重、空腹血糖、糖化血红蛋白、总胆固醇、三酰甘油均为独立引起巨大儿分娩的因素(P<0.05),见表2。

表2 分娩巨大儿Logistic 多因素回归分析
3 讨论
在怀孕前如女性自身的体质量相对较高,则会使GDM 孕妇娩出巨大儿的概率更高[3-4]。这是由于体质量的增加也代表着体质量的增加,而体质量增加后的肥胖问题会直接影响人体对于胰岛素的敏感性,即产生胰岛素抵抗效应,胰岛素抵抗后还会反向影响人体对于脂肪的代谢[5-6],导致其过度堆积在皮下组织中,增加了孕妇的体质量,同时提高总胆固醇、三酰甘油指标,因此当GDM 孕妇合并肥胖或体质量过大时,其分娩出巨大儿的概率也会相应升高[7-8]。
孕期增重量通常用于衡量在妊娠期阶段孕妇的营养摄入情况,同样也影响胎儿的发育和生长。但如果孕期增重量未科学控制,则会直接导致胎儿吸收的营养过多,使其体质量快速增加,直接导致巨大儿概率提升[9-10][。根据临床研究显示,在早期胚胎的营养环境下会刺激机体产生相应的分化母细胞以适应和吸收,确保营养物质的有效利用,而这种增殖属于永久性,且不可逆[11-12],一旦增加便不会受到后续干预的影响,因此必须严格控制孕期的增重量,以调节过度增加的胎儿体质量[13-14]。
GDM 群体发病后血糖会呈现持续升高的情况,而如未对血糖给予有效控制,则同样会导致胎儿提供的过度增加。其中糖化血红蛋白是GDM 的重要指标之一,其指标的波动与新生儿体质量存在正向相关性。故越早控制血糖、血糖控制效果越好,则胎儿提供的增长范围便越稳定,越有利于降低巨大儿的发生率[15-16]。为此,必须加强GDM 群体妊娠阶段饮食的调节。通常采取少食多餐的原则,将3餐更改为6 餐,并且严格限制高糖食物的摄入,尽量选择清淡口味的食物,以便有效调节血糖指标[17-18]。还需加强运动控制,每天均需开展健康的有氧运动,有效燃烧部分脂肪,并促进血糖、血脂的代谢速度[19]。
经上述研究结果显示,观察组分娩巨大儿的妊娠期糖尿病孕妇孕前体质量(65.38±2.33)kg、孕期增重(16.13±2.35)kg 均明显高于对照组(P<0.05)。此项研究结果与孙红敏[20]发表文章结果“巨大儿组孕妇孕前体质量(64±11)kg、孕期增重(15±8)kg 明显高于非巨大儿组(60±10)、(11±5)kg”相一致。本研究尚存在有待进一步完善的内容,如所选患者病例数较少,研究时间较短等,造成研究数据缺乏适用性。后续研究将进一步扩大样本数量,同时延长研究时间,结合孕妇更佳细致的信息探讨妊娠期糖尿病导致巨大儿的相关因素,为临床提供借鉴参考。
综上所述,引起妊娠期糖尿病孕妇分娩巨大儿的因素包括孕妇本身及血糖控制水平两方面,孕妇应合理控制自身体质量及孕期增重,同时稳定血糖水平,从而确保孕期健康,顺利分娩健康的胎儿。

