李翔教授运用四逆散治疗中心性浆性脉络膜视网膜病变经验撷英
万婧雯 李翔 韩明江 易文华
中心性浆液性脉络膜视网膜病变(central serous chorioretinopathy,CSC),简称中浆,是一种常见黄斑疾病,随着生活节奏增快,工作压力增多等,该病发病率日渐上升。李翔教授以古今医学对CSC的认识为出发点,结合自身临床经验,认为该病与四逆散“方证切合”,临证时用之,疗效颇佳,总结如下。
1 西医对CSC的认识
CSC病因和发病机制尚未确切,特征是继发于脉络膜的毛细血管渗漏和局部浆液性视网膜色素上皮脱离,危险因素包括年龄、性别、气候、心理压力、精神紧张、幽门螺杆菌感染、A型人格及使用皮质类固醇药物(包括玻璃体内给药)等[1-3]。相关研究表明,精神压力增加是CSC的主要诱因,可增加下丘脑一垂体-肾上腺系统的活性,导致糖皮质激素水平相应增高,而糖皮质激素可收缩脉络膜血管,进而使脉络膜缺血、血管内皮损伤,其主要机制为血管渗透性增加和脉络膜血液循环异常导致色素上皮功能障碍[4]。CSC的主要症状包括视力减退、视物变形、变暗、变小、中央相对暗区等,多见于39~51岁的中年人群,男性更为常见[5-6]。既往认为本病有自限性、自愈周期一般为3~6个月,初次发病预后良好,但易复发,近年来大量研究表明如果迁延至6个月以上,长期的黄斑区浆液性脱离可使视细胞外节与视网膜色素上皮细胞绒毛突的生理嵌合功能异常,病程越长,视功能恢复越不理想,还可能出现脉络膜新生血管,导致永久性视力损害[7-9],故早期干预很有必要。由于CSC发病机制尚未明确,药物选择仅限于对症治疗、缺乏针对性。西医多运用激光光凝、光动力、口服醛固酮受体拮抗剂、抗血管内皮生长因子等治疗[10],但效果常难尽人意。
2 中医对CSC的认识
祖国医学无CSC对应病名,根据发病部位及“眼外端好而视物蒙昧不清,中心有阴影遮挡,或视物变形、变小,轻度色觉障碍”等症状特点,可归属于内障眼病“视瞻昏渺”、“视瞻有色”、“视直为曲”、“视大为小”、“视正反斜”等范畴[11],如《目经大成·视惑论》所载:“此目人看无病,但自视物颠倒紊乱,失却本来面目,如视正为斜……赤为白,大为小”。历代医家对其病因病机、治疗原则和治法有不同的认识,如王肯堂《证治准绳·杂病》所述“若见青绿蓝碧之色,乃肝肾不足之病……若见黄赤者,乃火土络有伤也。痰火湿热人,每有此患”,治以补益肝肾、或清热化痰;陈达夫则认为黄斑属脾、视衣属肝,故黄斑病变涉及肝脾两经,治以疏肝醒脾利湿为主。王育良[12]认为CSC发病早期以脾虚湿困为主,表现为黄斑水肿,治以利湿为主,选用四苓散加减,可兼活血、软坚散结;视网膜下液吸收后,恢复期以肝郁脾虚夹瘀为主,治宜疏肝祛瘀,为主选用丹栀逍遥散加减,兼以利湿。庄曾渊[13]则认为该病黄斑水肿主责三焦气化不利、气郁则水停、水湿津液输布失常,治以疏肝散邪、行气利水,多以小柴胡汤合双贯五苓散加减(五苓散加银花、贯众)治疗。综上所述,历代医家认为本病多与肝、脾、肾失调相关,如情志不舒,气滞血瘀,玄府失利;或脾失健运,肾不化气,水湿停滞,上积于目;或水不涵木,肝旺乘脾,脾失运化;或肝肾两虚,精血不足,目失濡养等,均可发为本病。而李翔教授认为CSC多与情志因素相关,肝脾不调为其主要病机,疏肝理脾为其主要治法,与四逆散“方证切合”,临证时用之,疗效颇佳。
3 四逆散用于CSC机制
“中央黄色入通于脾”,黄斑位于视网膜中心且呈淡黄色,故属于足太阴脾经[14],心理压力、精神紧张、A型性格均可致机体情志内伤而肝郁、肝旺:肝郁则气滞,气滞则水停湿聚,水湿停滞而为水肿;肝旺则克土,土虚则水湿不运,积于黄斑而发为本病。故肝脾不调为CSC主要病机,水湿停聚为本病病理结果,治以疏肝健脾治其因,行气利水疏其果,结合“肝开窍于目”、“肝受血而能视”及CSC脉络膜缺血及血管内皮损伤机制[4],补养肝血也不容忽视。四逆散源自张仲景《伤寒论》少阴病篇,为疏肝理脾的经典名方,方以柴胡之辛、舒畅气机,枳实之苦、行气消痞;柴胡与枳实,“一升一降”相配,少阳三焦气机得以通调,助脾散精,促水液输布如常;柴胡与芍药,“一气一血”相配,既补肝养血,又舒达肝气;芍药之酸、益阴柔肝,甘草之甘、调中柔和,两者配合,酸甘养阴,以阴调阳[15],全方具有疏肝理脾、运转枢机之功,乃“郁”证之祖方。本方切合CSC的病机病证特点,故用之效如桴鼓。临证时常以四逆散为主方,根据病情加减:若胸胁胀闷疼痛、烦躁易怒、舌红苔黄,脉弦数者,可加郁金、栀子、丹皮、延胡索等清肝泻火;若全身困倦、口臭粘腻、大便粘滞不爽,舌黄苔白腻,齿痕明显,脉滑数者,选用薏苡仁、白土苓、冬瓜子、金钱草、酒黄芩等以清利湿热;若伴焦虑、失眠多梦,可加郁金、合欢皮、酸枣仁、煅磁石安神解郁助眠;且“诸湿肿满,皆属于脾”,可选加砂仁、茯苓、焦三楂、建曲等健旺脾气,运化水湿,鼓邪外出;另外,视衣(视网膜)属肝肾,待水湿渐去,可选用枸杞、楮实子、菟丝子等补益肝肾;同时要注重开导患者情绪,减压消虑。
4 验案举隅
患者郭某,男,44岁。
初诊(2020年09月01 日):患者长期工作压力过大、焦虑抑郁、失眠多梦,1月前出现右眼视物模糊、视物变形、黑影遮挡,在当地医院行眼底照相、黄斑OCT检查(如图1所示)后,诊断为“右眼中心性浆液性脉络膜视网膜病变?”,口服甲钴胺片0.5mg每日3次,无效。刻下症:右眼视物模糊、变形、眼前黑影遮挡,情志抑郁,睡眠差,偶有腹胀、肠鸣矢气,二便调,舌质暗红苔白根腻,脉弦。专科检查:右眼视力0.6(矫无助),左眼视力1.5,右眼黄斑卵圆形水肿、浆液性视网膜脱离,双眼压:13mmHg,黄斑OCT:右眼黄斑区神经上皮脱离(图1)。FFA:右眼为主照眼。右眼黄斑暗区的颞上方见个荧光素渗漏点呈炊烟样扩大,黄斑区颞侧外见多个透见荧光与荧光着染斑点(图2)。西医诊断“右眼CSC”、中医诊断“右眼视瞻昏渺”,辨证:肝脾不调、湿浊上泛证,治法:疏肝理脾、利水渗湿,方药:四逆散加减(柴胡10g、枳壳20g、白芍20g、甘草3g、砂仁20g、延胡索20g、藿香20g、陈皮20g、茯苓20g、泽兰20g、猪苓20g、焦山楂15g、合欢皮20g、磁石20g)。7剂,水煎内服,2日1剂,每次100mL。另嘱避免情绪紧张,保持良好睡眠。
二诊(2020年09月15日):右眼视物模糊、变形、眼前黑影遮挡、腹胀消失,情绪平和,睡眠明显好转,但胃脘怕冷喜温,二便调和,舌质暗红,苔白根稍腻,脉弦。专科检查:右眼视力1.0,左眼视力1.5,双眼压:13mmHg。黄斑OCT:右眼黄斑水肿、渗出明显减轻(图1)。辨证治法同初诊。前方加入炮姜10g、枸杞20g、菟丝子20g。7剂,水煎内服,2日1剂,每次100mL。两周后电话随访患者,患者诉视力恢复如初,嘱舒畅情志、睡眠良好,可外购杞菊地黄丸口服。
1月后患者于当地就诊,未来我院,双眼视力1.5,全身无特殊不适,舌质淡红,苔薄白,脉弦。当地黄斑OCT:右眼黄斑区视网膜未见明显水肿、渗出(图1)。随访1年余未复发。
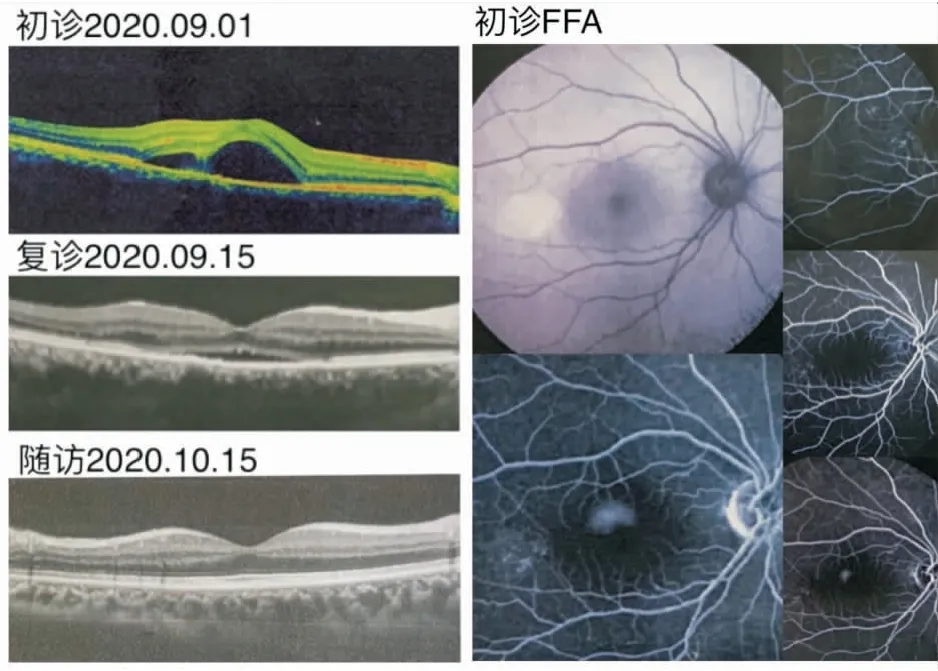
按语:患者中年男性,以眼外观端好、唯视物不清且变形为发病特征,当属中医学的“视瞻昏渺”范畴。平素工作压力较大、思虑过度、情志不畅,肝失疏泄,脾失健运,木横侮土,水湿难化,上泛于目,而“中央黄色入通于脾”,黄斑位于网膜中心并呈淡黄色,故属足太阴脾经[14],脾湿易积聚于视衣中央部(黄斑)而水肿,神光发越受阻则视物模糊、变形、眼前黑影遮挡,辨证为肝脾不调,病位在黄斑视衣,病性属实,治以四逆散加减疏肝理脾,全方升降相宜,疏肝理脾,利水消肿解患者之忧,达治病之效。而水湿既是病理产物,又为第二病因,聚积进一步加重气滞,故本案在疏肝健脾的同时予以予以茯苓、泽兰、猪苓利水除湿,砂仁、焦山楂健脾除湿,陈皮、藿香行气除湿,同时予合欢皮、磁石安神助眠,有助于改善病情,故初诊效佳。二诊时患者诸症基本消失,但时觉胃脘喜温怕冷、苔白根稍腻,故加炮姜少许进一步增强温胃健脾,助化水湿之力;另外,视衣属肝肾,故兼以枸杞、菟丝子补益肝肾、益精明目。病情痊愈后,平素口服枸菊地黄丸(枸杞、菊花、熟地黄、山茱萸、山药、丹皮、泽泻、茯苓),一方面补益肝肾、扶正固本,另一方面健脾除湿、以防复发。
CSC易于复发,治疗棘手,发病前常有情志抑郁、紧张等诱发因素,西医治疗目前尚无特效药。李翔教授认为本病初期多由肝郁气滞,肝脾不调,水湿上泛而致,以四逆散疏肝理脾,又因黄斑水肿渗出为主要表现,治疗时应重视除湿利水;水湿之势渐去,去邪不忘扶正,故宜兼补肝肾;水湿全去后,则当以补益肝肾为要,方能取得佳效。

