高度近视患者妊娠晚期脉络膜厚度的初步研究
刘宸琛 魏朴婴 李骏
高度近视(high myopia,HM)可造成严重视力损害,是全球公共卫生的重要关注点[1]。近几十年来近视患病率在世界范围内增加,亚洲的患病率最高,尤其在青少年和年轻人群中,从以前的大约10%~20%上升到90%以上[2]。文献报道,我国高中生和大学生的近视患病率超过70%。2012年,我国5岁以上总人口中,近视患者的总数约为4亿5000万人,其中HM患者的总数达到了3000万人[3]。
HM是指屈光度≤-6.00 D或眼轴长度>26.0 mm,伴随特征性病理变化,包括豹纹状眼底、弧形斑、黄斑部和周边视网膜及脉络膜的病变等[1]。妊娠期眼生理性变化主要包括角膜敏感性降低、角膜厚度和曲率增加以及眼压降低等[4,5]。由于妊娠期激素水平和血液动力学明显改变,而脉络膜是眼血管含量最丰富的结构,脉络膜血流量占眼总血流量的70%以上[6]。因此推测,脉络膜容易受到妊娠的影响。
由于样本收集相对困难和既往检查手段的局限性,目前妊娠对HM患者的脉络膜的影响尚不清楚。国内外对HM妊娠女性眼底脉络膜厚度的研究很少。随着相干光层析成像术(optical coherence tomography, OCT)技术的发展,尤其是相干光层析成像术增强深部成像(enhance depth imaging optical coherence tomography,EDI-OCT),为活体、定量观察妊娠期眼底改变提供了可行的、安全的方法。因此应用OCT观察脉络膜细微结构并测量脉络膜厚度,可以为评估HM妊娠女性眼底情况提供参考依据[7]。
考虑到母婴的安全性及孕妇体内激素水平和血液动力学变化在妊娠晚期可能更为明显,本研究拟利用OCT对HM妊娠晚期女性的黄斑区脉络膜厚度进行定量评估,了解在妊娠这个特殊时期,HM女性的眼底改变,为今后深入研究脉络膜与妊娠的相关性提供依据。
资料与方法
一、 研究对象
病例对照研究。选取自2020年11月始在北京大学第一医院眼科门诊和产科门诊招募的HM妊娠晚期女性和经眼科检查符合条件的HM非妊娠女性。所有患者按标准流程收集临床资料。本研究经北京大学第一医院伦理委员会批准,符合《赫尔辛基宣言》,所有受检者均签署了知情同意书。
纳入标准:年龄25~40岁。一般健康情况良好,无显著心脑血管疾病史。近视>-6.00 D(或眼轴>26.0 mm),孕周大于28周。每个受试者只有1只眼用于组间评估,如果两只眼睛都符合纳入标准,则选取右眼。
排除标准:既往有高血压病、肾脏疾病、血管性疾病等全身病史;患有青光眼家族史,遗传相关眼病家族史;既往有青光眼、白内障、玻璃体视网膜疾病、眼科手术史等眼科疾病史;有妊娠期高血压、妊娠期糖尿病等妊娠期并发症;因各种原因无法配合完成检查的患者;屈光间质混浊,无法获得清晰眼底图像的患者;视力低于20/200,患者视力极差;拒绝签署知情同意书者及无自主行为能力者。
将受试者共分为两组:研究组为39例(39只眼)HM妊娠晚期女性,对照组为HM非妊娠女性50例(50只眼)。
二、研究方法
所有受检者均接受眼科常规检查,包括:裂隙灯检查眼前节及眼底、眼压、眼轴长度测量、电脑验光和最佳矫正视力(best corrected visual acuity,BCVA);散瞳后眼底彩色照相。BCVA转换为最小分辨角对数(logarithm of the minimum angle of resolution,logMAR)用于分析结果。
应用德国海德堡公司SD-OCT仪(HRA/Spectralis, Heidelberg Engineering, Germany)完成对患者OCT图像的采集,线性扫描同一视网膜位置获取>90张图像进行实时降噪,获得水平经过黄斑中心凹的EDI线性扫描图像。脉络膜厚度是指从视网膜色素上皮(retinal pigment epithelium,RPE)层到巩膜内表面的垂直距离,该距离是使用内置线性测量工具测量的,从黄斑中心凹处每隔500 μm分别至鼻、颞侧1500 μm处。选取眼底像清晰,无遮挡、无强反光的图像进行储存。图像由两名检查者独立评估,重复标定共3次分别记录测得脉络膜厚度,最终取平均值作为测量值。
三、统计学分析方法
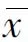
结 果
一、基本特征
本研究共纳入受试者89例(89只眼),其中研究组39例(39只眼),对照组50例(50只眼)。研究组平均孕周为(35.09±2.44)周(见表1)。研究组与对照组的屈光度(D)、年龄、眼压、眼轴长度、logMAR视力相比,差异无统计学意义(P>0.05)。
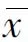
表1 受检眼基本特征结果及比较(n,±s)
二、黄斑区脉络膜厚度参数
研究组和对照组受检眼的脉络膜厚度的检查结果(见表2),OCT图像检查(见图1)。
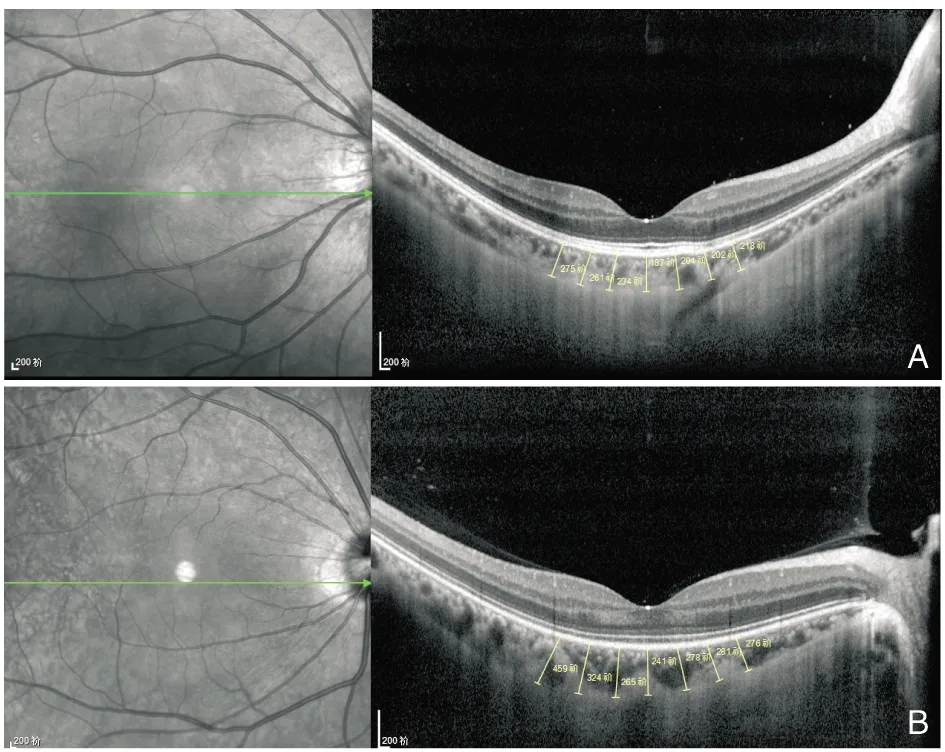
图1 受检眼黄斑区脉络膜厚度测量的OCT图像注:脉络膜厚度为视网膜色素上皮的外界到巩膜内界的垂直距离。分别测量黄斑中心凹处、距中心凹颞侧500 μm、1000 μm、1500 μm、鼻侧500 μm、1000 μm、1500 μm处的脉络膜厚度。A示研究组受检眼,B示对照组受检眼
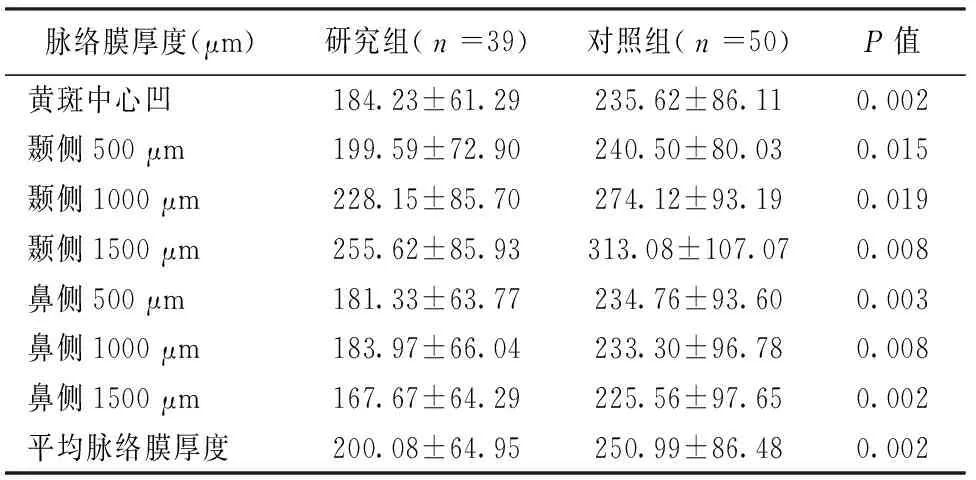
表2 受检眼脉络膜厚度结果及比较
研究组黄斑中心凹处、距中心凹颞侧500 μm、1000 μm、1500 μm、鼻侧500 μm、1000 μm、1500 μm处以及平均脉络膜厚度均较对照组受检眼减低,差异有统计学意义(P<0.05)。
讨 论
本研究结果显示研究组黄斑中心凹处、距中心凹颞侧500 μm、1000 μm、1500 μm、鼻侧500 μm、1000 μm、1500 μm处以及平均脉络膜厚度均较对照组减低。目前国内外对于HM妊娠期女性的研究较少,已有的关于健康孕妇脉络膜厚度的研究结果也并不一致。Wei等[8]研究认为HM妊娠期女性黄斑区脉络膜厚度在妊娠晚期与产后6个月相比明显增厚。Kara等[9,10]两项研究均发现妊娠期女性的脉络膜厚度与非妊娠女性相比明显增厚。Goktas等[11]研究发现妊娠中期女性中心凹下及距中心凹鼻、颞侧3 mm处的脉络膜厚度,相比非妊娠女性增加。Rothwell等[12]认为妊娠晚期女性和非妊娠女性相比,脉络膜的厚度和体积可能会增加,主要在黄斑区中部和下部。Ulusoy等[13,14]研究发现相比非妊娠女性,妊娠晚期女性的脉络膜厚度增加。但Takahashi等[15,16]两项研究都认为妊娠晚期女性与非妊娠女性相比,脉络膜厚度无明显差异。而Dadaci等[17]研究发现相比妊娠早期,妊娠晚期的脉络膜厚度明显降低。这与本研究中的结果较为相同。
脉络膜厚度的增加可能与妊娠的不同时期,激素水平对脉络膜血管的自主调节产生影响,从而导致脉络膜毛细血管血压异常及脉络膜血管壁通透性增加有关[12]。另一个解释可能是在妊娠早期脉络膜增厚与这段时期的周围血管阻力和平均动脉压峰值的下降有关[18]。另外考虑虽然妊娠晚期血容量增加了约40%[19],但脉络膜厚度的减少可能是血流重新分配到其它某些重要器官(如子宫和肾脏)以及皮肤的原因[20]。另外,妊娠晚期脉络膜厚度的下降可能与雌激素和孕激素峰值的增加有关。有研究显示,在怀孕的第37~39周,α1-肾上腺素受体的浓度以及肾上腺素受体的活性增加,这与雌激素和孕激素的浓度增加有关[21]。因此,HM及妊娠对脉络膜厚度的影响及其潜在机制尚不明确,仍需要进一步的研究证实。
本研究有如下局限性。首先,本研究中的样本量较小,为单中心研究,考虑到母婴的安全和受试者的接受度,仅选择了相对安全的妊娠晚期进行观察,没有随访观察孕妇从妊娠早期直至产后脉络膜厚度的动态变化。未来仍需要更多大样本的纵向研究进一步证实妊娠对HM患者脉络膜血流和结构的影响。
结论:本研究发现HM妊娠晚期患者的脉络膜厚度和年龄匹配的HM非妊娠女性相比明显变薄。未来需要进一步研究以确定这一发现的潜在机制和临床相关性。

