新生儿窒息复苏程序及推广研究
刘淑娟
四平市妇婴医院儿科,吉林四平 136000
新生儿窒息复苏是为了维持新生儿氧合状态、生命体征平稳,循环系统正常运行而采取的救治手段[1-2]。新生儿窒息是目前导致新生儿残疾、死亡的重要病因之一,在出生时或者是出生后数分钟内尚未建立自主呼吸所致的缺氧情形[3]。尽管中国内地以及边远地区新生儿窒息率在过去5 年间降低了53%,由此所致的病死率也降低55%,但随着我国生育政策的转变,防治形势依然十分严峻[4-5]。 《新生儿窒息复苏指南(2016 年)》的发布给新生儿窒息复苏工作提供了科学指导,但在基层地区的应用以及推广情况如何却仍需研究补充,故该研究选取2017 年1 月—2020 年6 月收治的300例新生儿窒息患儿为研究对象,总结新生儿窒息复苏程序以及该地区推广使用情况,现报道如下。
1 资料与方法
1.1 一般资料
选取四平市下辖两区(铁东区、铁西区)、双辽市、梨树县、伊通满族自治县医疗卫生机构收治的300例新生儿窒息患儿为研究对象,其中男159例、女141例;出生时间7 min~10 h,平均出生时间(4.35±0.55)h; 新生儿窒息严重程度(依据Apgar 评分系统):轻度229例、重度71例;分娩方式:自然分娩242例、剖宫产58例;母亲有无妊娠期合并症:有74例、无226例。 纳入标准:①Apgar 评分系统1 min 得分≤7 分者;②无新生儿窒息复苏禁忌者。 排除标准:①植物生存状态者;②临床资料缺失者。 该研究已经通过医学伦理委员会审批,患儿家属知情同意。
1.2 方法
所有新生儿窒息患儿均接受新生儿窒息患儿复苏,具体程序如下。
1.2.1预先备置新生儿窒息设备以及药物设备包括气囊、面罩、喉镜、气管导管、吸引球/低压吸引器、胃管、辐射保温台、T 组合复苏器等;药物包括肾上腺素注射液(国药准字H42021700)、0.9%氯化钠注射液(国药准字H20043271)以及不常规推荐使用的盐酸纳洛酮注射液(国药准字H20033437)、5%葡萄糖注射液(国药准字H11020024)、5%碳酸氢钠注射液(国药准字H11020789)[6]。
1.2.2启动评估-决策-措施程序由产科以及儿科医务人员组成专业的团队对患儿生命体征(以呼吸、心率、脉搏血氧饱和度为主)进行科学评估[7]。
1.2.3新生儿呼吸复苏(1)快速评估。 评估结果中如果包含有以下4 项之一:足月、羊水清、有哭声或者是呼吸,肌张力良好时循序将新生儿擦拭干净并及早与母亲皮肤接触,反之4 项均无则立即实施新生儿窒息复苏[8]。 (2)初步复苏。 ①保暖:调节产房内的温度至23~25℃,预先加热辐射保暖台,足月患儿温度设定为32~34℃,早产儿则依据中性温度调节,用经过加热处理的毛巾仔细包裹患儿后置于辐射保暖台上,胎龄在32 周以下的患儿可以将头部以下的躯干以及四肢置于无菌塑料袋内再置于辐射保暖台上[9]。②体位:协助患儿取头轻度仰伸位(鼻吸气位),即头部略微向后仰使其咽喉壁、喉部、气管能处于同一条直线上。 ③吸引:呼吸道内分泌物或者是气道梗阻时用吸引球或者是吸管将分泌物彻底吸除,采用吸引器时负压控制在100 mmHg 以下,吸引时间10 s 以内[10]。 ④羊水胎粪污染的处理:满足以下3 项:规则呼吸/哭声响亮、肌张力好、心率在100 次/min 以上者继续给予初步复苏,反之在20 s 内进行气管插管并利用胎粪吸引管将胎粪吸除,不具备气管插管条件时迅速清理口腔以及鼻腔内的胎粪和分泌物后连接呼吸机实施正压通气[11]。 ⑤擦干和刺激:快速擦干患儿头部、躯干以及四肢,通过擦拭刺激其产生自主呼吸,仍无自主呼吸时用手轻轻拍打或者是用手指轻轻弹患儿足底部或者是摩擦背部两次以建立自主呼吸。若以上举措均失败则意味着患儿存在继发性呼吸暂停,需迅速连接呼吸机实施正压通气。 (3)正压通气。 ①指征:对于满足呼吸暂停或者是喘息样呼吸、心率在100 次/min 以下的患儿均需在 “黄金一分钟” 内进行正压通气,若患儿有呼吸且心率在100 次/min 以上但存在呼吸困难/持续紫绀等症状时予以清理呼吸道、监测脉搏血氧饱和度以及常压给氧/持续气道正压通气处理。 ②气囊面罩正压通气:压力20~25 cmH2O,频率40~60 次/min(胸外按压为30 次/min),氧气浓度根据患儿血氧饱和度调整。 (4)胸外按压。 有效正压通气30 s 后心率仍低于60 次/min 者在正压通气同时予以胸外按压,选取患儿胸骨下1/3,按压深度为前后胸直径的1/3,按压时间略短于放松时间,按压方法包括拇指法和双指法。 胸外按压以及正压通气的比例控制在3:1,即:90次/min 胸外按压和30 次/min 正压通气,每45~60 秒重新评估心率变化情况,经过以上处理,心率依然在60 次/min 以下时除了继续实施胸外按压外考虑使用肾上腺素。(5)药物。①肾上腺素注射液应用的指证为45~60 s 正压通气+胸外按压心率持续<60 次/min,浓度为1:10 000,静脉给药剂量为0.1~0.3 mL/kg,气管内给药剂量为0.5~1.0 mL/kg,如有必要每隔3~5 min 重复给药1 次。 以脐静脉给药作为首选给药方法,其次为气管内给药,重复给药的患儿采取静脉给药。 ②扩容药的应用指证为存在低血容量、高度怀疑失血或者是休克的患儿在其他复苏措施无效,通过脐静脉或者是外周静脉将0.9%氯化钠注射液按照10 mL/kg 在5~10 min 缓慢推入,再次临床评估后可重复扩容1次。
1.2.4复苏后监护包括体温、生命体征、并发症、血气、血常规、血糖、血电解质等。
1.2.5终止复苏当患儿经过连续10 min 的复苏努力后依然没有心跳以及呼吸时终止复苏。
1.3 观察指标
选取复苏成功率、并发症发生率、血气指标、心肌酶谱、NBNA 评分为观察指标。 并发症类型包括脑损伤、持续性肺动脉高压;血气指标包括pH、动脉血氧分压、动脉血二氧化碳分压、碳酸氢根,于复苏前、复苏后72 h 由监护仪器采集; 心肌酶谱包括乳酸脱氢酶、肌酸激酶、肌酸激酶同工酶、羟丁酸脱氢酶,于复苏前、复苏后72 h 采集空腹静脉血并利用深圳迈瑞医疗生产的BS-200 全自动生化分析仪测定;NBNA评分利用新生儿神经行为测定(NBNA)[12],于复苏前、复苏后72 h 测定,分值40 分,界值37 分,分值越高预后越好。
1.4 统计方法
2 结果
2.1 新生儿窒息复苏效果
300例患儿复苏成功率为100.00%,并发症发生率为3.33%,其中脑损伤3例、持续性肺动脉高压7例。
2.2 新生儿窒息复苏前后血气指标比较
复苏后300例患儿pH、动脉血氧分压、碳酸氢根较复苏前升高,动脉血二氧化碳分压较复苏前下降,差异有统计学意义(P<0.05),见表1。
表1 新生儿窒息复苏前后血气指标比较(±s)

表1 新生儿窒息复苏前后血气指标比较(±s)
时间 pH 动脉血氧分压(mmHg) 动脉血二氧化碳分压(mmHg) 碳酸氢根(mmol/L)复苏前(n=300)复苏后(n=300)t 值P 值7.15±0.03 7.40±0.05-144.388<0.001 48.57±2.13 62.33±1.07-111.892<0.001 67.34±1.26 37.85±1.11 405.382<0.001 18.25±1.11 23.24±1.02-77.864<0.001
2.3 新生儿窒息复苏前后心肌酶谱比较
复苏后300例患儿乳酸脱氢酶、肌酸激酶、肌酸激酶同工酶、羟丁酸脱氢酶均较复苏前下降,差异有统计学意义(P<0.05),见表2。
表2 新生儿窒息复苏前后心肌酶谱比较[(±s),U/L]
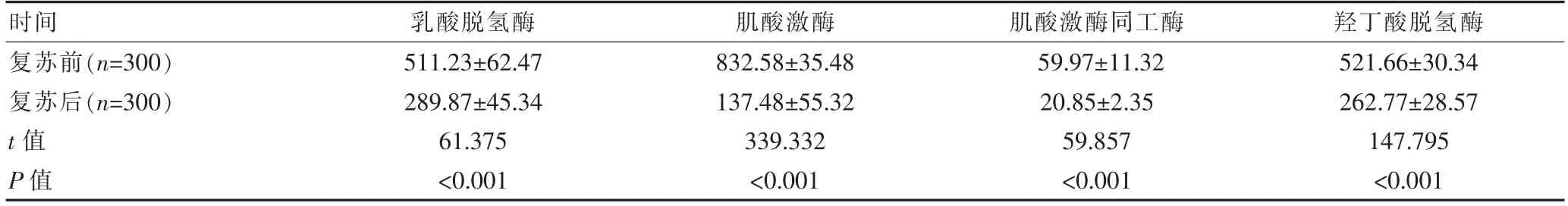
表2 新生儿窒息复苏前后心肌酶谱比较[(±s),U/L]
时间 乳酸脱氢酶 肌酸激酶 肌酸激酶同工酶 羟丁酸脱氢酶复苏前(n=300)复苏后(n=300)t 值P 值511.23±62.47 289.87±45.34 61.375<0.001 832.58±35.48 137.48±55.32 339.332<0.001 59.97±11.32 20.85±2.35 59.857<0.001 521.66±30.34 262.77±28.57 147.795<0.001
2.4 新生儿窒息复苏前后NBNA 评分比较
复苏后300例患儿NBNA 评分(38.50±0.55)分,较复苏前(32.34±1.06)分升高,差异有统计学意义(t=-100.655,P<0.001)。
3 讨论
新生儿窒息发生的根本原因在于缺氧,在临床中能导致胎儿或者是新生儿血氧浓度下降的因素均有可能引起该病症,并且发生后重要脏器因血氧供给不足而出现损伤,降低患儿预后[13]。 目前研究发现新生儿窒息的发生多是由于产前以及产时因素所致,产后因素较为少见[14]。 新生儿窒息复苏是当前挽救新生儿窒息患儿生命的主要手段,尤其是规范正确的新生儿窒息复苏程序对降低病死率及致残率具有重要意义,为此我国结合美国儿科学会、美国心脏协会制定的《新生儿复苏指南》以及循证医学研究发布了《中国新生儿复苏指南(2016 年北京修订)》,为基层医疗卫生机构提供了规范的新生儿窒息复苏教程[15]。 齐竞鸿等[16]在研究中证实,复苏后新生儿窒息患儿二氧化碳分压(47.31±4.96)mmHg,较复苏前(74.87±13.07)mmHg显著降低。 该研究中300例患儿复苏后动脉血二氧化碳分压(37.85±1.11)mmHg,较复苏前(67.34±1.26)mmHg 显著下降,所得结果与已有报道相吻合。但与之不同的是,该研究还从复苏成功率、并发症发生率、心肌酶谱、NBNA 评分探讨了新生儿窒息复苏程序取得的效果,选取的观察指标更为丰富,并且由此结果表明,以上地区的医疗卫生机构已经如实掌握新生儿窒息复苏程序,并且在推广使用过程中取得了瞩目的成果。但同时也需要警惕新生儿窒息患儿心肌酶谱检测结果普遍高于正常水平,表明缺血缺氧状态心肌组织受到了较为严重的损伤,故在今后复苏工作中需要重点强化此方面的监护[17]。 除此之外,新生儿窒息复苏环节众多,要想在今后基层医疗卫生机构中推广使用,就必须定期开展此方面的业务技能培训,将新生儿窒息复苏相关知识与技能传授给所有医务人员,确保如实掌握,才能实现提升医疗服务水平的目的。
综上所述,严格按照新生儿窒息复苏程序开展救治可以显著提升新生儿窒息患儿复苏成功率、降低并发症发生率,改善其预后。

