CT引导下经椎间孔外侧口入路法不同剂量胶原酶注射对根型颈椎间盘突出症患者临床疗效的比较
吴隆延,赵世伟,郑宝森
苏州九龙医院 1疼痛科,2放射科(江苏苏州215028);3天津市第一中心医院疼痛科(天津300192)
颈椎病是指颈椎骨关节、韧带或颈椎间盘的退行性病变,压迫或刺激了邻近神经根、脊髓、血管及软组织,并因此导致颈、肩及上肢的一系列临床综合征[1]。颈椎间盘突出症是一种以颈肩部、上肢放射性疼痛及肢体感觉障碍为主的临床常见疾病,给患者的生活及工作造成不利影响[2]。随着影像电子信息技术发展,颈椎间盘突出的检出率也随之增多,且发病趋于年轻化[3]。而神经根型颈椎间盘突出临床症状最明显,常规药物治疗疗效有限且易反复发作,常给患者临床诊疗带来很大的困惑。传统开放手术由于手术创伤大,往往加重脊柱不稳或产生神经、脊髓损伤等并发症,且术后恢复时间长,因此大多患者难以接受[4]。而微创介入治疗具有创伤小、恢复快及费用低等特点。因此,微创介入治疗成了颈椎间盘突出治疗的最佳选择。本研究旨在采用CT引导下经椎间孔外侧口入路胶原酶注射对神经根型颈椎间盘突出患者进行治疗,探讨其临床疗效的安全性及有效性,比较不同剂量胶原酶的临床疗效,为临床应用提供参考。
1 资料与方法
1.1 一般资料 本研究经苏州九龙医院伦理委员会批准(批准文号KY-2018-006),选择2019年1月至2020年12月收住我院疼痛科的颈椎间盘突出症患者90例(ASAⅠ~Ⅱ级)为研究对象。所有患者均经颈椎MRI或CT检查证实为颈椎间盘突出者,年龄25~68岁,性别不限,根据用药剂量的不同随机分为3组:A组:胶原酶600 U/节(n=30);B组:胶原酶900 U/节(n=30);C组:胶原酶1 200 U/节(n=30)。责任间盘分布为C3~6,突出部位CT值在50~65之间,均经影像定位责任间盘。
纳入标准:(1)ASAⅠ~Ⅱ级,根据临床症状、体征及MRI/CT检查符合神经根型颈椎间盘突出者;(2)经1~3个月常规保守治疗无效者;(3)颈椎间盘突出症无脊髓压迫及损伤者;(4)无严重药物过敏史;(5)无椎间盘部位脱出或游离者;(6)突出物无钙化、CT值<70者。
排除标准:(1)ASA>Ⅲ级、心肺功能不全;(2)颈椎间盘突出症合并严重的双侧侧隐窝狭窄或病变同侧侧隐窝狭窄、已出现脊髓变性或瘫痪者;(3)突出物严重钙化者;(4)有严重药物过敏史;(5)严重的代谢性疾病如肝硬化、重症糖尿病者;(6)孕妇;(7)精神状态不稳定、对治疗存在明显的忧虑者。
3组患者的年龄、身高、体重、颈椎间盘突出症发生部位基本相同,组间比较均差异无统计学意义(P>0.05),具有可比性,见表1。
表1 3组患者一般情况的比较 ±s
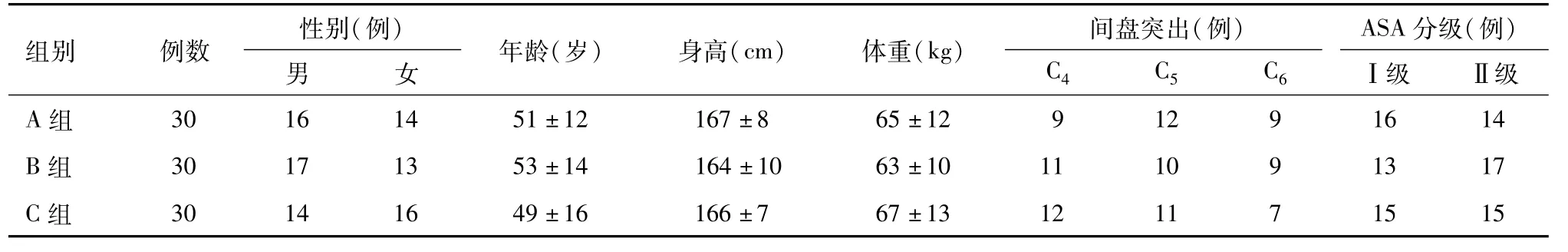
表1 3组患者一般情况的比较 ±s
组别 例数 性别(例)男 女 年龄(岁) 身高(cm) 体重(kg )间盘突出(例)ASA分级(例)C4 C5 C6 Ⅰ级 Ⅱ级A组30 16 14 51±12 167±8 65±12 9 12 9 16 14 B组 30 17 13 53±14 164±10 63±10 11 10 9 13 17 C组30 14 16 49±16 166±7 67±13 12 11 7 15 15
1.2 操作方法 所有患者术前常规禁食6 h,禁饮2 h。患者入室后均给予开放外周静脉,常规使用多功能监护仪(UMEC6深圳迈瑞生物医疗电子有限公司)持续监测患者心电图(ECG)、心率(HR)、平均动脉压(MAP)和脉搏氧饱和度(SpO2),并经鼻导管吸氧3~4 L/min。CT室均经常规紫外线消毒1 h,取患者患者在上侧卧位,颈部予定位器粘贴,经CT(SOMATOM 64德国西门子公司)扫描至相应病变治疗节段,取红外定位线与定位器相交最适位置为穿刺点进行标记,常规消毒铺巾,经1%利多卡因局部浸润麻醉后,分别取22G长为12 cm且带有深度标记的一次性疼痛穿刺针进行穿刺,于患侧棘突旁开3.5~4.5 cm,向内与冠状位呈5~8°角进针,当针尖抵达同侧关节突关节后外侧或同侧椎板处停止进针,将针体深度标记置于距离皮肤1.0~1.5 cm处,将穿刺针退至皮下,分别向外侧5°角重新沿同侧关节突关节外侧缘进针,当穿刺针针尖出现落空感,深度不超过深度标记,且注气试验阻力感消失,经CT定位各针尖到达相应治疗颈椎节段椎间孔外口处,证实穿刺成功。分别给予1%利多卡因1 mL测试阻滞效应,观察20 min患者无椎管内麻醉征象,生命体征平稳,给予甲泼尼龙40 mg/节(辉瑞制药,批号DD3887)5 min后,再分别缓慢注射胶原酶(上海乔源生物制药:批号JZA190101),于A组胶原酶600 U/节,B组900 U/节,C组1 200 U/节,3组均为责任间盘注射。注射完毕予退出穿刺针,无菌敷料粘贴,保持患侧朝上的侧卧位平静休息8~12 h。
1.3 观察指标 对所有患者观察治疗术后早期3 d(12、24、48和72 h)的VAS评分疼痛缓解状态,记录不良反应(低血压、心律失常、心动过速、心动过缓、低氧血症和恶心呕吐等)的发生率;随访治疗后7 d及1、3、6、12个月远期疗效,采用改良MacNab标准和视觉模拟评分法(VAS)进行评估。并随机对每组10例病例治疗4个月后行颈椎核磁共振复查。
改良的MacNab疗效评定标准。优:疼痛消失,无运动功能障碍,恢复正常工作和活动;良:偶有疼痛,能做轻工作;可:有些改善,仍有疼痛,能坚持轻工作;差:有神经受压表现,需进一步治疗。视觉模拟评分法(visual analogue scale,VAS):0分为无痛;1~3分为轻度疼痛;4~6分为中度疼痛;7~10分为中度疼痛。
1.4 统计学方法 采用GraphPad Prism 4统计软件,所有计量资料均采用均数±标准差(±s)表示,组内比较采用单因素方差分析,组间比较采用配对t检验,计数资料采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 3组患者治疗后疼痛缓解VAS评分情况 3组治疗后12、24、48和72 h的VAS评分降低,组间比较差异无统计学意义(P>0.05),见表2。
表2 3组患者治疗后12、24、48和72 h的疼痛缓解VAS评分情况 (±s)分

表2 3组患者治疗后12、24、48和72 h的疼痛缓解VAS评分情况 (±s)分
组别 例数 治疗前 治疗后12 h 24 h 48 h 72 h A组30 6.3±0.3 6.0±0.2 5.7±0.4 5.5±0.3 5.3±0.4 B组 30 6.1±0.4 5.8±0.2 5.5±0.3 5.3±0.2 5.1±0.3 C组30 6.5±0.3 6.1±0.4 5.8±0.2 5.5±0.3 5.3±0.4
2.2 3组患者治疗后改良MacNab标准评价疗效情况 随访治疗后7 d 3组患者改良MacNab标准疗效评定优良率分别为A组63%、B组67%及C组63%;3组治疗后1、3、6及12个月,优良率逐渐增加(P<0.05),其中,B组和C组在治疗6个月后,优良率与7 d比较差异有统计学意义(P<0.05),12个月时,3组与7 d比较差异有统计学意义(P<0.05)。见表3。

表3 3组患者治疗后改良MacNab标准评价疗效情况 例
2.3 3组患者治疗前后VAS评分比较 3组患者在治疗后7 d及1、3、6、12个月的VAS评分均较治疗前显著下降(P<0.01);且3、6及12个月B组较A组和C组下降更显著(P<0.01),见表4。
表4 3组患者治疗前后VAS评分比较 (±s)分

表4 3组患者治疗前后VAS评分比较 (±s)分
注:*与B组比较P<0.05
组别 例数 治疗前治疗后7 d 1个月 3个月 6个月 12个月A组 30 6.3±0.3 4.7±0.3 3.2±0.5 2.7±0.4* 2.4±0.4* 1.9±0.5*B组 30 6.1±0.4 4.9±0.2 3.0±0.3 2.1±0.2 1.5±0.2 1.0±0.4 C组 30 6.5±0.3 5.0±0.3 3.3±0.3 2.8±0.3* 2.0±0.3* 1.5±0.5*
2.4 影像学变化 3组患者颈椎MRI显示治疗后责任间盘突出物矢状位及横断位均较治疗前显著吸收,且B组治疗后责任间盘吸收程度较A组和C组更为明显。见图1~3。
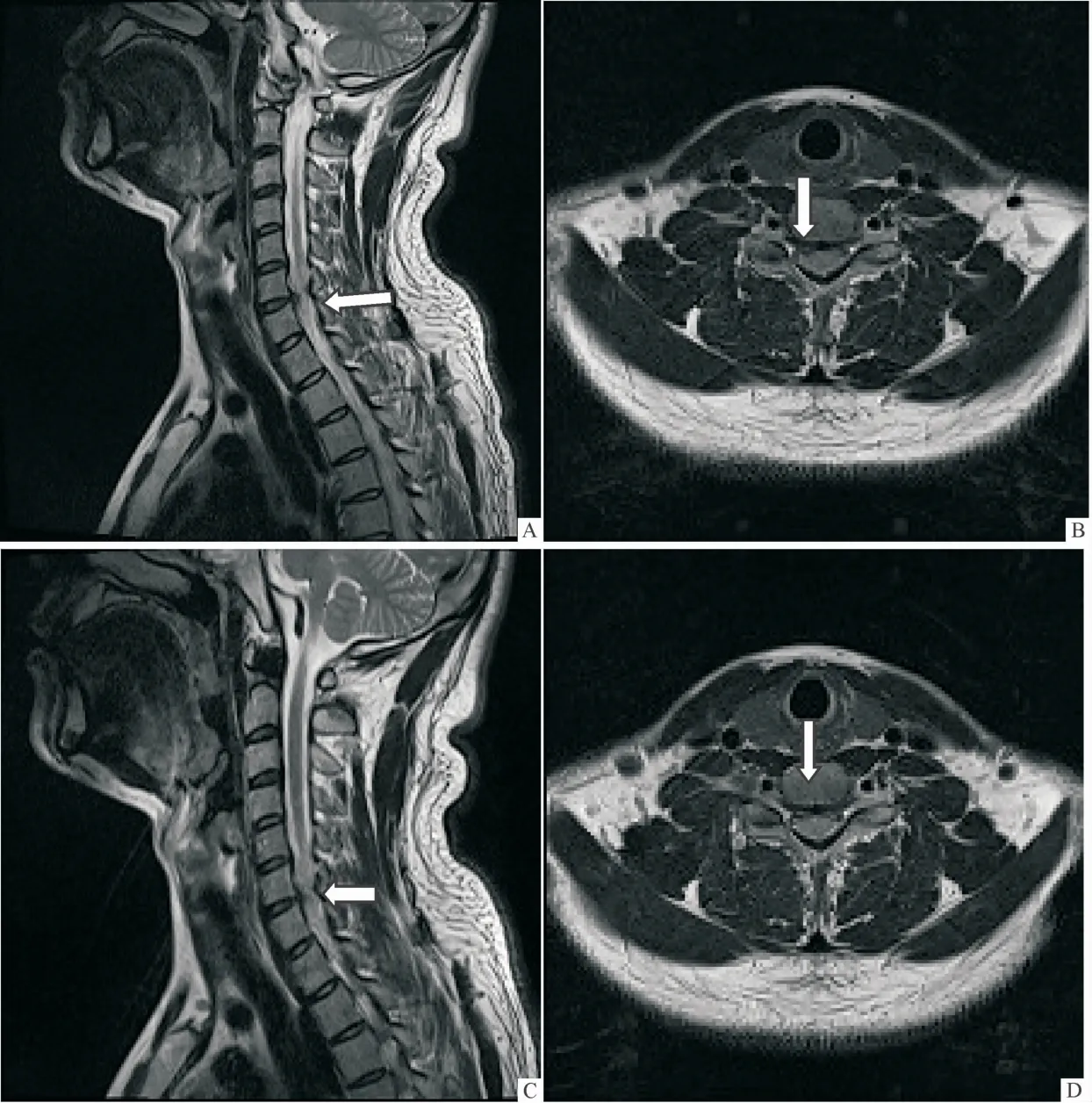
图1 A组治疗前后颈椎间盘突出物MRI变化情况
2.5 不良反应 3组患者治疗术后早期3 d无低血压、心律失常、低氧血症和恶心呕吐等不良反应;3组患者治疗后均无神经、血管损伤及感染情况出现,均无胶原酶渗入蛛网膜下腔情况发生。治疗过程中或术后患者穿刺部位疼痛或肿胀感,均于术后1~2 d自行消失。
3 讨论
颈椎间盘突出症是由多种原因导致颈椎间盘纤维环松弛或破裂,椎间盘向后外侧突出,刺激或压迫脊髓、神经根及血管等组织而引起以上肢、颈肩部疼痛、麻木、头晕和双下肢无力等为主要临床症状的疾病[5]。其治疗方法多种多样,多遵循药物、微创、开放手术的阶梯式治疗原则。药物治疗虽能够有效改善患者的临床症状,但症状多易复发[6]。且往往需要手术治疗干预缓解症状。由于微创介入治疗具有疗效佳、患者及家属容易接受、操作相对简单等临床特点、目前多采用X线或CT引导下微创介入治疗为主,从而避免了开放手术的过度应用及其所带来的严重并发症[7]。微创介入治疗成了疼痛治疗健康服务体系中最受欢迎的一种方法。颈椎间盘突出胶原酶注射方法分为盘内和盘外法两种,盘内法大多经颈前侧入路,由于该入路需避开颈部神经血管、甲状腺、气管及食管等器官组织,常需临床经验丰富的高年资医生实施操作,盘内法的缺点是适应范围小,仅用于单节段病变突出;注射后疼痛剧烈,且溶解后椎间隙变窄发生率高。盘外法分为硬膜外法和椎间孔法。硬膜外法常需硬膜外针穿刺置管,该法操作简单易行,胶原酶注射剂量小,溶解效果好,但应特别注意胶原酶注射后误入蛛网膜下腔发生率较其他入路高,需特别警惕因此而引起的化学性截瘫严重并发症发生。椎间孔外口入路由于避开进入椎管因素,操作相对简单安全,特别在影像引导下更为安全可靠,该入路具有组织损伤小,安全性高,胶原酶误入蛛网膜下腔概率低、疗效确切等特点,但胶原酶剂量较其他穿刺方法为高,从安全性及微创性综合来看,在影像引导经椎间孔入路更适合于临床。
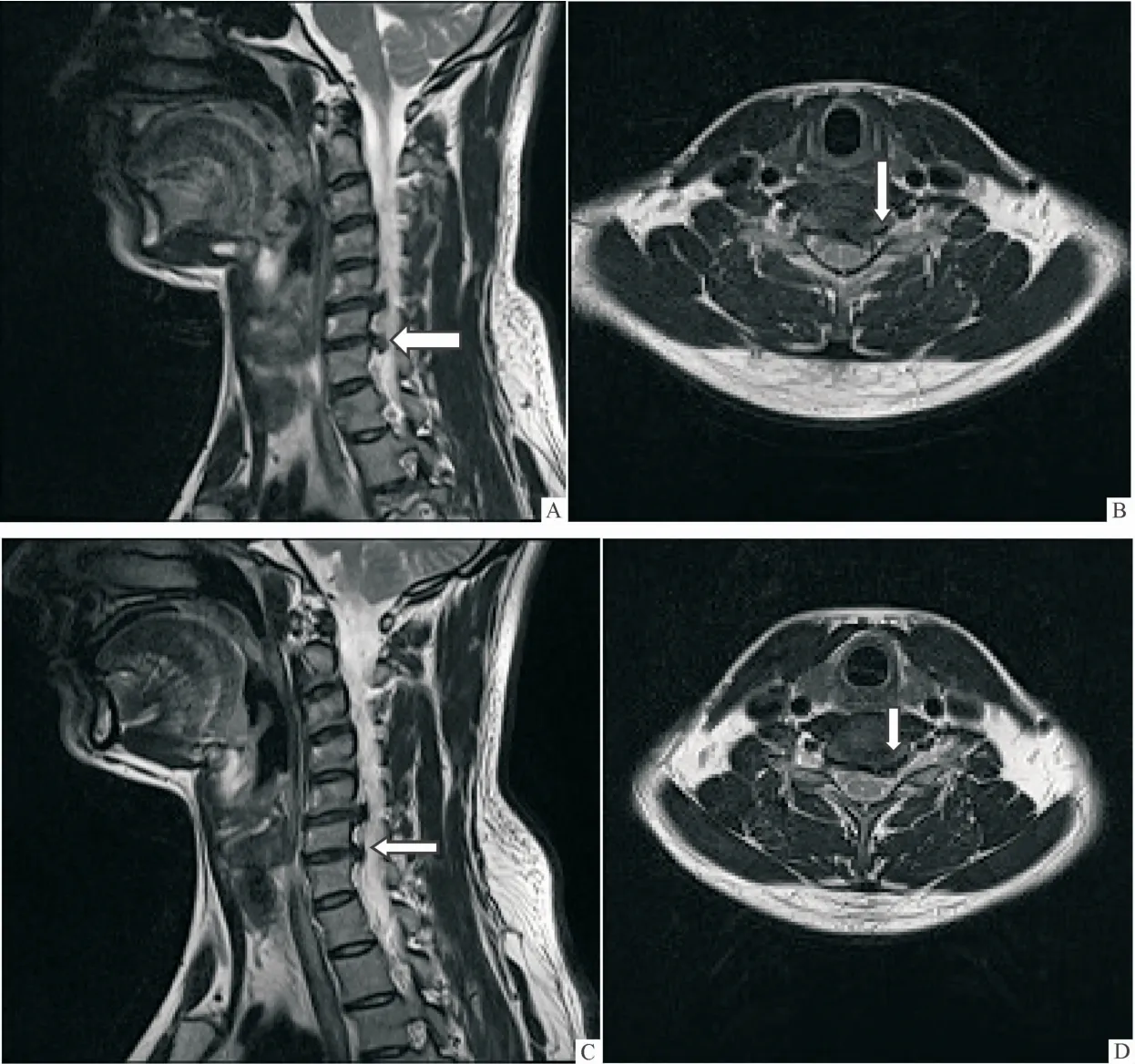
图2 B组治疗前后颈椎间盘突出物MRI变化情况
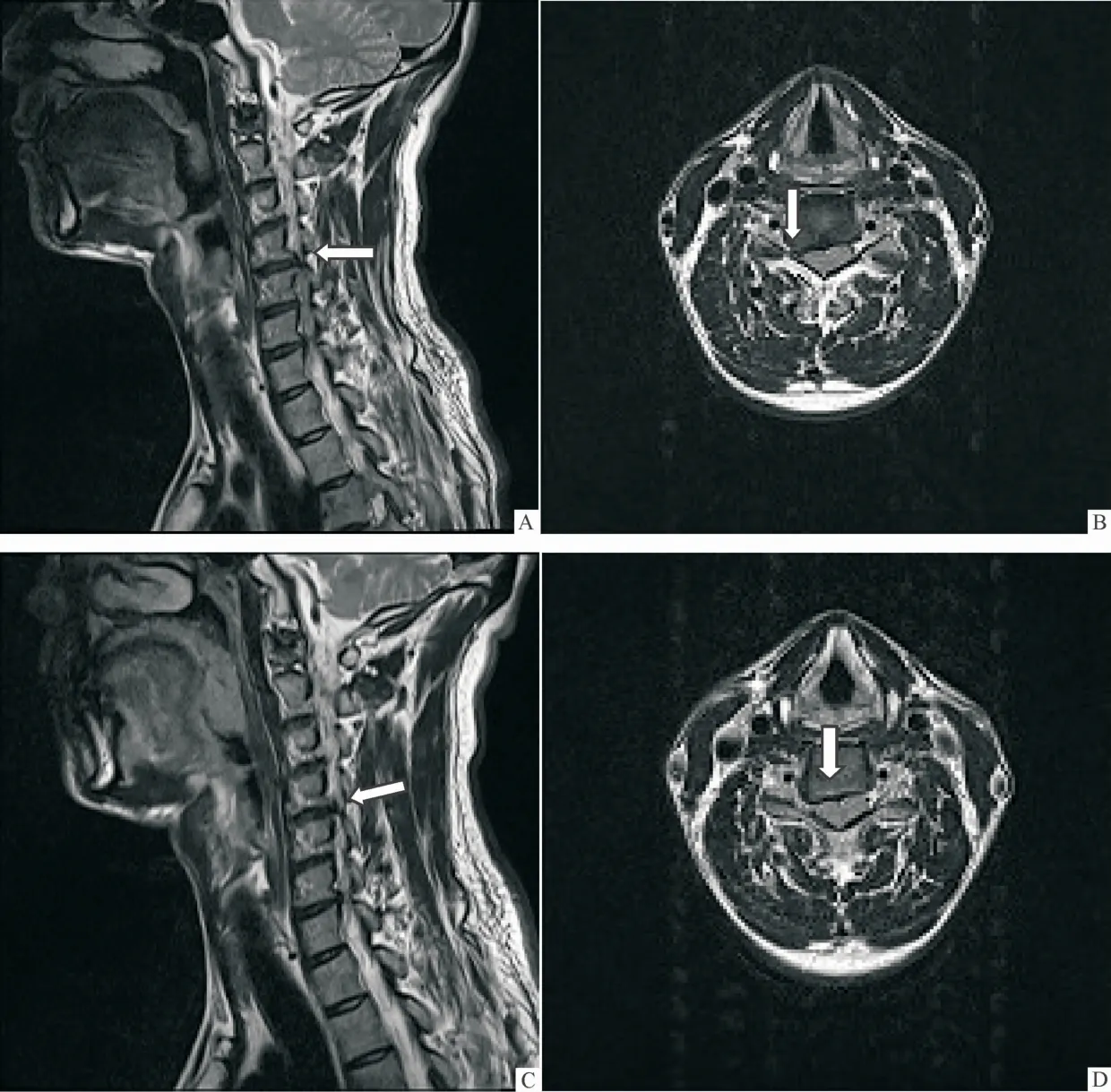
图3 C组治疗前后颈椎间盘突出物MRI变化情况
神经根型颈椎病在椎间盘突出中发病率最高,占50%~60%[8]。其神经根性症状尤为明显。研究认为椎间盘突出患者的神经根性疼痛与局部炎症关系密切[9]。且急性期存在促炎症/抗炎症因子网络水平紊乱[10]。在双重因素影响下,引发化学性、机械性神经根炎,发生慢性疼痛[11]。胶原酶能够溶解以胶原蛋白为主要成分的髓核,使突出的髓核减小或消失,从而解除对神经组织的压迫[12]。胶原酶溶解术治疗颈椎间盘突出症已被证明具有确切疗效[13]。由于胶原酶具有能迅速地、特异性地溶解髓核和纤维环,而不损伤周围的血管、神经和其他组织,且对突出局部炎性反应也有一定的消除作用等特点。使得其广泛应用于临床治疗椎间盘突出类疾病。
本研究中,3组患者治疗后12、24、48和72 h的VAS评分有所降低,与给予甲泼尼龙40 mg/节注射,短期缓解神经根周围炎性反应有关。3组患者治疗后7 d、1、3、6和12个月VAS评分均较治疗前有明显降低,说明3组胶原酶剂量注射对神经根型颈椎间盘突出症都有明显的治疗作用。3组中B组VAS评分下降最明显,说明椎间盘突出症胶原酶注射治疗疗效跟剂量不成正比,胶原酶剂量偏小溶解效果欠佳,若胶原酶量越大,则溶解引起的高张力也越高,患者术后短期疼痛加重也越明显,有研究显示术后高张期神经根及脊髓损伤发生率可能与胶原酶的用量呈正相关[14-15]。
本研究中,3组MacNab标准疗效评价,术后7 d随访A组有6例(20%),C组有5例(16.7%),而B组只有3例(10%)出现疗效差,可能与A组剂量小和C组剂量偏大有关,这与张达颖等[14]报道相一致。后期1、3、6及12个月随访疗效差例数逐渐减少,优良率逐渐增加,且每节颈椎间盘突出椎间孔外侧口注射胶原酶900、1 200 U有效率增加更明显。本研究中对部分患者治疗后4个月行颈椎MRI检查结果还显示,3组治疗后责任间盘突出物矢状位及横断位均较治疗前显著吸收,硬膜囊及神经根压迫改善明显;且每节注射胶原酶900 U治疗后责任间盘吸收程度较600 U/节和1 200 U/节临床疗效更为明显,提示,颈椎间盘突出症责任间盘分布为C3-6,突出部位CT值在50~65之间,从临床疗效、疼痛评分改善及性价比等方面来比较,注射900 U/节胶原酶对神经根型颈椎间盘突出症患者更为适合。至于本研究颈椎间盘突出症责任椎间盘CT值>70[16]的突出部位最佳胶原酶用量则需进一步研究。在胶原酶注射实施治疗过程中穿刺动作应轻柔缓慢,注药前须采取严格的脊髓麻醉试验,且试验观察时间不少于20 min。注药时间每节至少2 min以上,须边回抽边缓慢推注。术后应取患侧在上侧卧平车返回病房,并保持该体位至少8 h;术后常规心电监护至少2 h。
综上所述,CT引导下经椎间孔外侧口入路胶原酶注射对神经根型颈椎间盘突出症治疗是安全有效的,且以每节椎间孔外侧口注射900 U临床疗效更佳,值得临床推广选用。

