椎间孔镜术中可视与透视椎间孔成形的比较△
孙继芾,陈 燕,孙 焱,孟 晨,左 华,黄永辉*
(1.江苏大学附属医院脊柱外科,江苏镇江212001;2.东部战区总医院镇江医疗区,江苏镇江212001)
经皮椎间孔镜椎间盘切除术(percutaneous endo⁃scopic transforaminal discectomy,PETD)是治疗腰椎间盘突出症的微创手术。传统PETD多采用透视下椎间孔成形技术,早期得到很多术者的认可和应用[1]。但是该技术依赖透视和手感,学习曲线长,初学者往往透视次数多,手术时间长,并有损伤神经根和硬膜囊的风险。可视技术是将环锯套在内镜外进行骨质切除,可以在内镜监视下完成关节突的部分切除。有学者报道可视化椎间孔成形相对传统开放减压手术具有时间短、创伤小、恢复快等优点[2]。但目前对可视化椎间孔成形和传统透视下椎间孔成形的疗效比较研究较少,本文回顾性分析采用两种技术治疗伴有侧隐窝狭窄的腰椎间盘突出症的临床疗效,现报道如下。
1 临床资料
1.1 一般资料
2018年1月—2019年6月,作者对46例腰椎间盘突出症患者行PETD术,患者均表现为一侧神经根受压症状。根据术前医患沟通结果将患者分为两组,其中,23例采用内镜可视化椎间孔成形(可视组),另23例采用透视下椎间孔成形(透视组)。两组性别、年龄、体重指数(BMI)以及病变节段差异均无统计学意义(P>0.05)。本研究获得医院医学伦理委员会批准,所有患者均签署知情同意书。
1.2 手术方法
可视组:患者俯卧位,C形臂X线机透视下定位责任椎间隙和上下椎弓根,并标记。局部逐层浸润麻醉,对准靶点穿刺,置入导丝,逐级扩张,置入内镜及镜外环锯。显露上关节突,环锯调整至上关节突体部的位置(图1a),内镜监视下顺时针方向缓慢用力旋转环锯,当环锯穿透上关节突内侧骨皮质时,会有明显落空感,且镜下可见骨块随环锯一起转动,在原地旋转几圈后退出环锯,可看到被切除的骨质一起取出。对于伴有骨性侧隐窝狭窄的患者常需要将套管往关节突基底部移动,将上关节突基底部部分切除(图1b)。然后将扩大的椎间孔,用骨凿或者枪状钳修平不规则骨质(图1c),取出切除的关节突骨块(图1d)。最后将成形套管替换为常规的7.5 mm工作套管进行镜下其他操作。
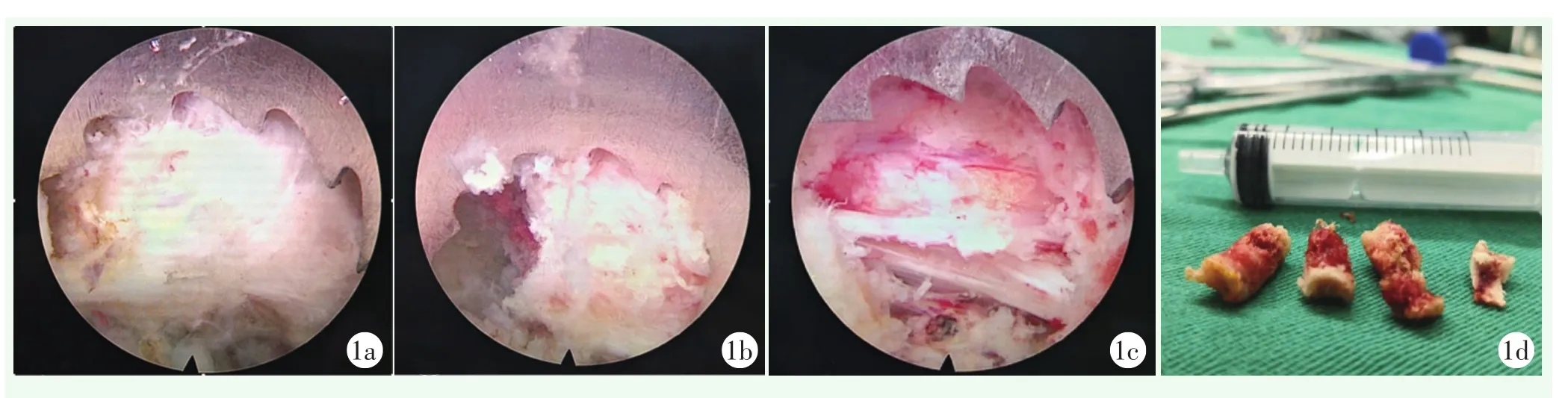
图1 可视组关节突切除过程 1a:镜下找到关节突尖部、体部,行第1次可视环锯成形 1b:在关节突基底部,行第2次可视环锯成形 1c:两锯成形及修边后镜下可见背侧的黄韧带、硬膜外脂肪,腹侧的椎间盘以及中间受压的神经根 1d:术中环锯取出的骨质
透视组:体位、定位与穿刺同上,置入导丝,逐层扩张,透视下将导棒紧贴上关节突前下缘,经椎间孔击入椎管内,正位透视导棒头端位于棘突中线上,侧位透视头端位于下位椎体后上缘。沿导棒分别置入5.0、6.5和7.5 mm直径环锯,逐级去除上关节突部分骨质,扩大椎间孔,并置入7.5 mm直径工作套管,再置入内镜进行其余操作。
1.3 评价指标
记录围手术期资料。采用腰痛和腿痛视觉模拟评分(visual analogue scale,VAS)、Oswestry功能障碍指数(Oswestry disability index,ODI)和日本骨科协会(Japanese Orthopaedic Association,JOA)腰评分评价临床效果。
1.4 统计学方法
采用SPSS 23.0统计软件对数据进行分析。计数资料组间比较采用x2检验;计量资料以±s表示,数据呈正态分布时,组间比较采用独立样本t检验,组内时间点间比较采用单因素方差分析。P<0.05为差异有统计学意义。
2 结果
2.1 围手术期情况
两组患者均顺利完成手术,透视组出现1例术中硬膜撕裂,未做特殊处理,术后无不良后果。其余患者均无手术并发症发生。两组患者围手术期资料见表1。可视组手术时间、透视次数均显著优于透视组(P<0.05)。两组椎间孔成形时间、卧床时间及住院时间差异无统计学意义(P>0.05)。
表1 两组患者围手术期结果(±s)与比较
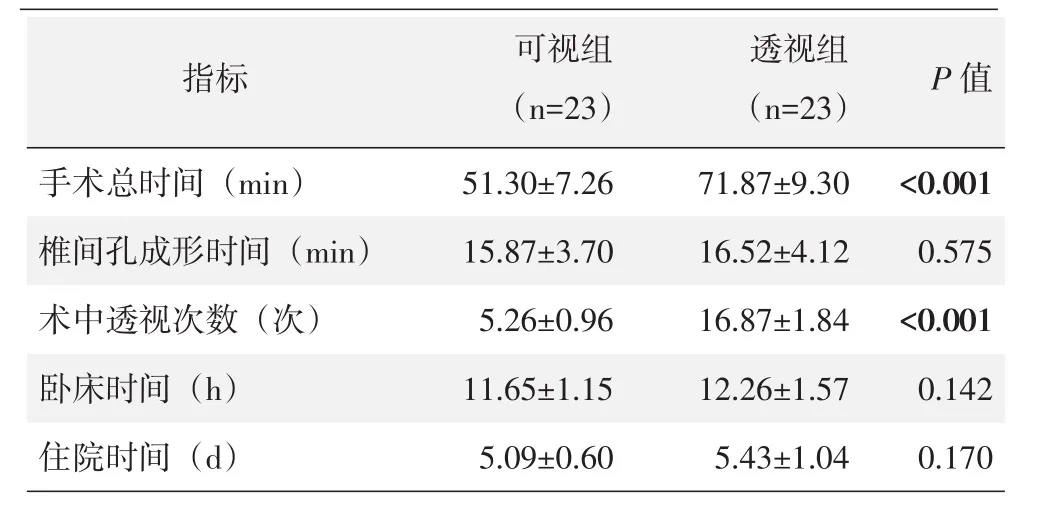
表1 两组患者围手术期结果(±s)与比较
指标P值手术总时间(m i n)椎间孔成形时间(m i n)术中透视次数(次)卧床时间(h)住院时间(d)可视组(n=2 3)5 1.3 0±7.2 6 1 5.8 7±3.7 0 5.2 6±0.9 6 1 1.6 5±1.1 5 5.0 9±0.6 0透视组(n=2 3)7 1.8 7±9.3 0 1 6.5 2±4.1 2 1 6.8 7±1.8 4 1 2.2 6±1.5 7 5.4 3±1.0 4<0.0 0 1 0.5 7 5<0.0 0 1 0.1 4 2 0.1 7 0
2.2 随访结果
所有患者均获随访,随访时间9~24个月。两组患者术后腰腿痛症状均获得改善,下肢功能逐渐恢复。两组患者随访资料见表2。随时间推移,两组腿痛VAS和ODI评分显著下降(P<0.05),而JOA评分显著增加(P<0.05)。两组患者腰痛VAS评分术后较术前均下降,但差异均无统计学意义(P>0.05)。术前两组患者上述评分的差异均无统计学意义(P>0.05),但术后3个月及末次随访时可视组的腿痛VAS、JOA和 ODI评分均显著优于透视组(P<0.05)。典型病例影像见图2。
表2 两组患者随访结果(±s)与比较
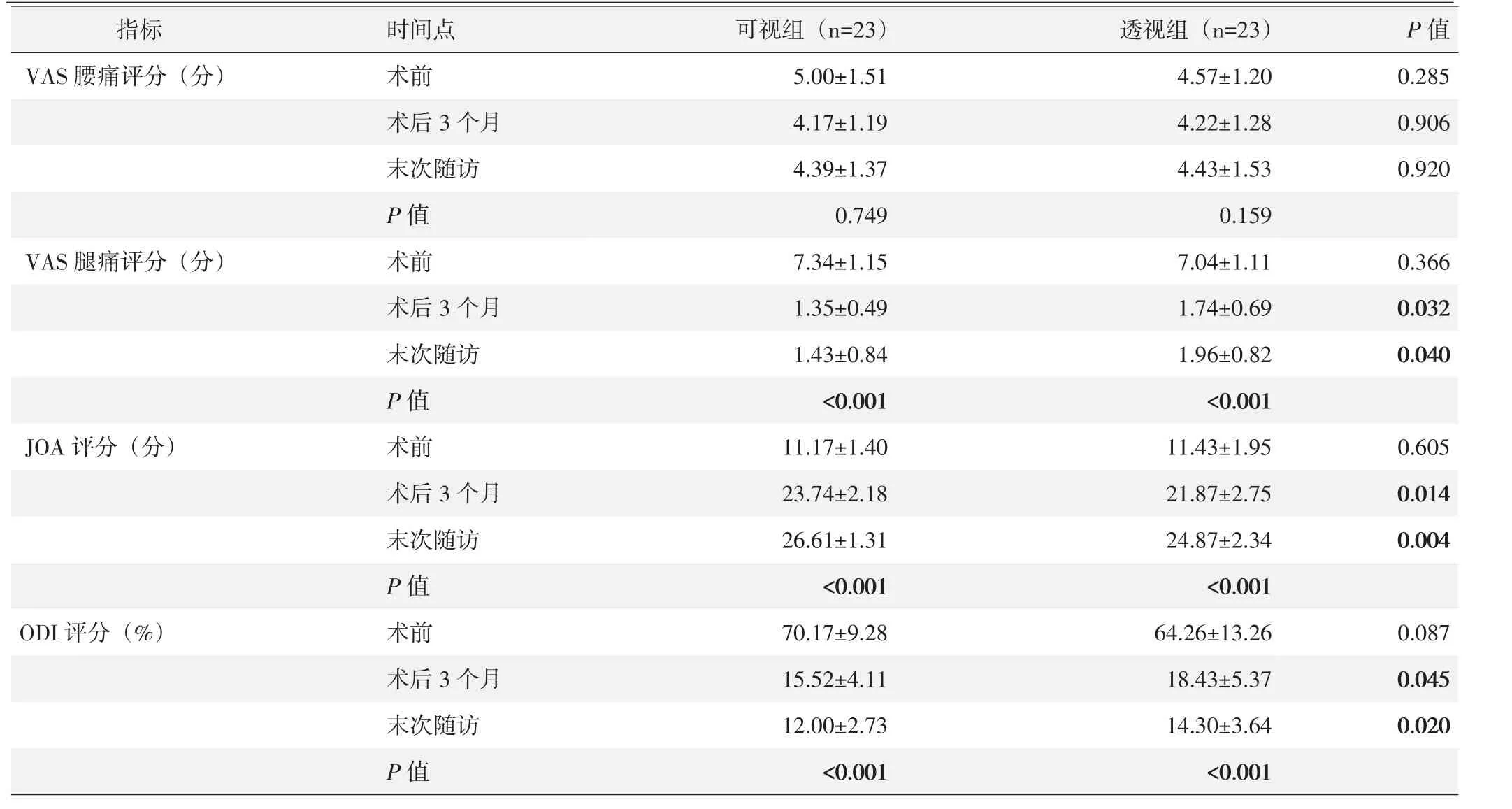
表2 两组患者随访结果(±s)与比较
指标V A S腰痛评分(分)V A S腿痛评分(分)0.3 6 6 0.0 3 2 0.0 4 0 J O A评分(分)可视组(n=2 3)5.0 0±1.5 1 4.1 7±1.1 9 4.3 9±1.3 7 0.7 4 9 7.3 4±1.1 5 1.3 5±0.4 9 1.4 3±0.8 4<0.0 0 1 1 1.1 7±1.4 0 2 3.7 4±2.1 8 2 6.6 1±1.3 1<0.0 0 1 7 0.1 7±9.2 8 1 5.5 2±4.1 1 1 2.0 0±2.7 3<0.0 0 1 0.0 8 7 0.0 4 5 0.0 2 0 0.6 0 5 0.0 1 4 0.0 0 4 O D I评分(%)时间点术前术后3个月末次随访P值术前术后3个月末次随访P值术前术后3个月末次随访P值术前术后3个月末次随访P值透视组(n=2 3)4.5 7±1.2 0 4.2 2±1.2 8 4.4 3±1.5 3 0.1 5 9 7.0 4±1.1 1 1.7 4±0.6 9 1.9 6±0.8 2<0.0 0 1 1 1.4 3±1.9 5 2 1.8 7±2.7 5 2 4.8 7±2.3 4<0.0 0 1 6 4.2 6±1 3.2 6 1 8.4 3±5.3 7 1 4.3 0±3.6 4<0.0 0 1 P值0.2 8 5 0.9 0 6 0.9 2 0
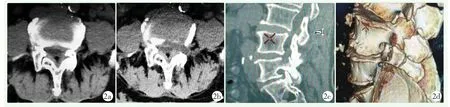
图2 患者,男,69岁,L4/5椎间盘突出,行PETD,采用可视技术椎间孔成形 2a:术前CT显示L4/5椎间盘突出,左侧侧隐窝狭窄伴骨性增生 2b,2c:术后CT示L4/5左侧侧隐窝腹侧及背侧均减压彻底,L5上关节突部分切除 2d:术后CT三维重建示L5上关节突大部分仍保留
3 讨论
在中老年的腰椎退变性疾病患者中,有一部分人群伴有单侧肢体跛行,这其中很多是由于腰椎管侧隐窝狭窄合并腰椎间盘突出所引起[3,4]。这类患者由于行走神经根在腹侧及背侧均受压,所以保守治疗效果往往不佳,严重影响生活质量[5]。近年来,椎间孔镜技术的快速发展使很多中老年患者受益[6]。该技术中具有代表性的是TESSYS技术,是在透视下进行椎间孔成形,非常依赖术者的手感和反复的透视定位,因此学习曲线陡峭[7]。初学者往往易出现大量的放射性暴露,手术时间长,甚至环锯头端穿透骨质造成神经损伤[8]。
可视化椎间孔成形技术是以外科显露为基础,不依赖精准的穿刺,而是将工作套管置入到工作区域,在镜下进行可视化去除骨质[2]。对于腰椎侧隐窝狭窄合并腰椎间盘突出症的患者,作者通过椎间孔入路置入通道,使用镜下环锯去除部分上关节突,一般外径7.3 mm的环锯仅需2~4锯即可打开盘黄间隙和骨性侧隐窝上段,去除背侧黄韧带和腹侧间盘,完成彻底的减压。经验如下:(1)根据术前CT和MRI设计好旁开距离、头倾角度和上关节突切除范围,尽量保留上关节突尖部的关节囊[9];(2)第一锯尤为重要,初学者应该完全显露确定上关节突尖部、体部及基底部后再于体部下锯,对于骨质较硬的患者可以先逆时针锚定骨质或榔头敲击入骨质后再顺时针环切;(3)第二锯建议在第一锯的基础上于尾侧下锯,注意此处环切的是骨性侧隐窝位置,内侧可能已无黄韧带覆盖,需要严格控制深度,必要时可以先掰断骨质再予骨凿或枪钳打开最内侧骨质;(4)下锯时环锯外套管应紧贴上关节突外侧及腹侧,且环锯腹侧的部分锯齿应处于未切入骨质的状态,尽量避免出现“打洞”的情况,在保证彻底减压的前提下尽量少去除骨质,从而保护脊柱的稳定性。
本研究结果显示,术后3个月和末次随访时可视组在VAS腿痛评分、JOA、ODI评分均优于透视组,这可能与可视组在完全可视下扩大椎间孔和侧隐窝,对侧隐窝的减压更为彻底有关。手术时间和透视次数上可视组均明显短于传统组,说明可视化镜外环锯技术不再依赖反复多次的透视,减少了患者和术者的射线辐射,同时缩短了手术时间。这与廖鑫等[10]研究结果1致。传统组出现1例术中硬膜撕裂,考虑是盲视下环锯成形过深引起的,而可视组无硬膜及神经根损伤。
综上所述,作者认为内镜可视化椎间孔成形与传统TESSYS技术透视下椎间孔成形在治疗伴有侧隐窝狭窄的腰椎间盘突出症中均能取得较好的短期疗效。而可视化椎间孔成形技术具有透视次数少、手术时间短、术后近期效果好的优势,对侧隐窝狭窄的减压更加高效和充分。

