经跗骨窦入路锁定钢板内固定治疗跟骨关节内骨折效果分析*
祁洪近,周其佳,孙春光*
(江苏省阜宁县人民医院骨科,阜宁 224400)
跟骨骨折是临床常见的跗骨骨折,多为高处坠落足跟着地受撞击或车祸等高能量损伤所致,约占全身骨折的2%,占跗骨骨折的60%,其中有约70%为波及距下关节面的关节内骨折。采用传统的足跟外侧L 形切口入路+解剖钢板内固定治疗跟骨关节内骨折,是目前广泛使用的治疗手段,大都可以取得满意的临床效果。但该入路手术后易出现切口感染、长期切口流液不愈合、皮肤坏死及内固定松动和断裂等严重并发症,有研究[1]报道切口边缘皮肤的坏死率高达14%。这些严重并发症不仅给患者造成严重的心理负担,同时也困扰着很多骨外科同仁。自2015 年1 月—2019 年12 月,对跟骨关节内骨折采取经跗骨窦入路(sinus tarsi approach,STA)+锁定钢板内固定手术,临床效果确切。
1 资料与方法
1.1 病例资料 选取阜宁县人民医院收治的跟骨关节内骨折患者60 例,按照不同的手术入路分为两组,各30 例。观察组中男17 例,女13 例;年龄18~72 岁,平均(39.35±16.42)岁;Sanders 分型:Ⅱ型9 例,Ⅲ型19 例,Ⅳ型2 例;骨折部位:左12 例,右18 例;受伤原因:坠落或跌伤17 例,车祸伤13 例。对照组中男16 例,女14 例;年龄19~73 岁,平均(36.81±16.19)岁;Sanders 分型:Ⅱ型11 例,Ⅲ型16 例,Ⅳ型3 例;骨折部位:左16 例,右14 例;受伤原因:坠落或跌伤19 例,车祸伤11 例。两组患者在性别、年龄、分型、骨折部位、受伤原因等方面差异均无统计学意义(均P>0.05),存在可比性。
排除标准:(1)精神疾病、沟通障碍及意识不清醒者;(2)血液疾病、凝血功能障碍及免疫系统疾病者;(3)患足为糖尿病足及其他原因导致患足运动感觉障碍者;(4)手术禁忌证者;(5)合并肝、肾、心、肺有重大疾病者。
1.2 术前准备 所有患者住院后常规行心电图、血常规、出凝血时间及生化指标等检查,术前均摄跟骨侧位、轴位X 线片检查,并都行三维重建CT 检查。术前测量:Böhler 角为-9°~22°,Gissane 角为62°~95°,跟骨宽度为32.2~41.6 mm,跟骨高度为36.3~47.2 mm。所有患者待伤足肿胀明显消退,出现皮肤皱褶时才安排手术。术前3 d 伤足每日清洗后外涂达克宁软膏,术前30 min 使用第二代头孢菌素(头孢尼西钠)。受伤至手术日为5~12 d,平均(7.22±2.39) d。
1.3 手术方法
1.3.1 观察组 行STA+锁定钢板内固定术:腰硬联合麻醉或全麻后,取侧卧位。患肢消毒铺巾后,自外踝尖下方1 cm 处至第4 跖骨基底部取一直切口(长4~5.5 cm,在腓骨长短肌腱上缘,经过跗骨窦表面)。逐层切开皮肤、皮下组织,细心操作分离保护好腓肠神经,从腓骨长短肌上缘进入,暴露跗骨窦脂肪垫、趾短肌起点,向两侧牵开腓骨长短肌及趾短肌,清除该处脂肪组织及血凝块。顺着骨膜下剥离,将跟骨外侧壁显露,用骨刀掀翻开跟骨外侧壁,充分显露塌陷的距下关节面及后关节面,直视下探查关节面破坏移位情况。根据需要,可在跟骨结节处穿入1 枚骨圆针,由助手牵引骨圆针辅助复位。通过挤压跟骨内外侧恢复跟骨的宽度。用克氏针及复位器械撬拨复位距下关节面,恢复关节面的平整,并尽可能地完全纠正跟骨的Böhler 角、Gissane 角和跟骨高度,纠正内外翻畸形。用直径2 mm 的克氏针临时固定[2]。关节面下方如果骨缺损大(>2 cm3),则用自体松质骨或同种异体骨填充植骨支撑已复位的关节面,同时消灭死腔[3]。透视轴位侧位,观察各角度及跟骨形态恢复。选择合适的跟骨锁定钢板插入切口下,使用锁定套筒应用模板法定位经皮切口拧入锁钉。再次透视确认复位固定满意后,冲洗,闭合切口,皮下置引流皮片后包扎,术毕。
1.3.2 对照组 行传统的L 形切口入路+解剖钢板内固定术:采取腰硬联合麻醉或全麻,侧卧位。患肢常规消毒铺巾,取足跟外侧L 形切口(长9~13 cm),全层切开至筋膜,保护好腓肠神经、腓骨长短肌,骨膜下钝性分离暴露出跟骨外侧壁,用骨刀掀开跟骨外侧壁,充分暴露出关节面,探查关节面损伤情况。挤压跟骨内外侧纠正跟骨宽度。跟骨结节处穿入骨圆针牵引,借助器械及克氏针撬拨复位,抬起塌陷的关节面(关节面下方如骨缺损>2 cm3,则填充植骨支撑关节面)。然后纠正长高、Böhler 角及Gissane 角,矫正跟骨侧翻。钻入克氏针临时固定。C 臂X 光机透视观察跟骨形态、各角度恢复良好。选取大小合适的跟骨解剖钢板,塑形,贴附在跟骨外侧壁,钻孔测深后选择全螺纹螺钉固定。C 臂X 光机透视确认复位固定良好,冲洗缝合包扎切口,皮下置引流皮片,术毕。
两组的手术团队在人员学历、年龄、职称资质、手术熟练度等方面差异均无统计学意义(均P>0.05)。
1.4 术后处理 两组患者术后均垫高患肢,监测生命体征,预防性使用抗生素3 d,手术切口清洁换药,术后14 d 拆线。术后24 h 开始指导患者进行患足及踝关节功能锻炼,出院后每个月来院复诊并接受功能锻炼指导。
1.5 观察指标 (1)手术指标:手术时间、术中出血量、术后Böhler 角和Gissane 角恢复情况。(2)并发症:切口感染、切口裂开、切口皮肤坏死、内固定松动或断裂。(3)按照美国足踝外科学会(American Society of Foot and Ankle Surgery,AOFAS)评分评估治疗效果:优90~100 分,良75~89 分,可50~74 分,差<50 分。
1.6 统计学方法 采用SPSS 20.0 统计软件处理数据,计量资料(手术指标)以表示,采用t 检验;计数资料(术后并发症发生率、治疗效果优良率)以%表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结 果
2.1 两组患者手术指标的比较 两组患者术后Böhler 角和Gissane 角均获得满意矫正;但观察组在手术时间和术中出血量方面明显占优,见表1。
表1 两组手术指标比较()

表1 两组手术指标比较()
2.2 两组患者术后并发症发生率的比较 观察组术后仅发生切口裂开1 例;对照组术后发生切口感染3 例,切口裂开2 例,切口皮肤坏死4 例,内固定松动或断裂2 例;两组患者手术后并发症发生率比较,差异有统计学意义(3.33% vs 36.67%,χ2=5.315 0,P=0.007 9)。
2.3 两组患者治疗效果的比较 60 例患者均获得随访3~15 个月,平均(9.62±2.15)个月。两组患者优良率比较差异有统计学意义(χ2=6.332 5,P=0.008 5),见表2。
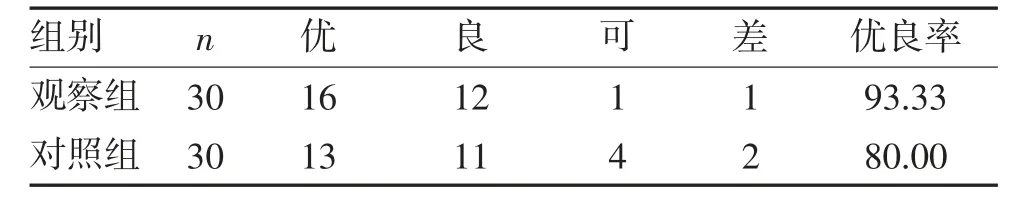
表2 两组患者治疗效果比较(n,%)
3 讨 论
跟骨骨折发病率逐年增多,对于距下关节面破坏的跟骨关节内骨折主张手术治疗[4],无论采取何种手术方法,理想的治疗目标包括:(1)达到解剖复位,恢复跟骨距下关节面的平整,恢复跟骨的长高宽,这是治疗的关键点[5];(2)恢复跟骨的整体形态,纠正Böhler 角、Gissane 角等参数,矫正内外翻畸形,恢复足的负重力线;(3)避免切口感染、皮肤坏死、钢板松动断裂等严重并发症的发生。
手术入路和内固定器械的选择与手术效果,特别是与皮肤感染等并发症的发生率有显著联系[6]。传统的L 形切口入路+解剖钢板内固定术,几乎能够应对各型复杂的跟骨关节内骨折,能达到比较好的复位及内固定。但该入路术后有较高的并发症发生率,常见的有皮肤坏死、切口感染、长期切口流液不愈合、骨髓炎、钢板外露、内固定松动断裂等。本研究中采用对照组术后并发症发生率高达36.67%。而观察组采取STA+锁定钢板内固定手术,并发症发生率仅为3.33%。
STA+锁定钢板内固定有以下优势:(1)术中暴露较清楚,既可以充分暴露距下关节面,又可以暴露后关节面及前外侧骨折块;(2)切口较小,避开跟外侧血管,创伤小、出血少;(3)术中内固定时使用锁定套筒应用模板法定位经皮切口拧入锁钉,减少对跟外侧皮肤软组织血供的影响,有效降低皮肤坏死、切口不愈合、切口裂开等并发症的发生率;(4)采取锁定钢板螺钉固定塌陷的关节面骨折端,固定更牢靠,有效防止因退钉及内固定松动导致复位丢失等不良后果的发生,有利于骨折愈合和早期功能锻炼[7]。
选择STA+锁定钢板内固定手术的注意事项:(1)把握好手术适应证,此手术主要适合距下关节面明显塌陷、跟骨内侧无明显骨折块移位、跟骨体部无严重粉碎的跟骨关节内骨折,包括SandersⅡ、Ⅲ、Ⅳ型;(2)把握好手术时机,手术一般需在伤足肿胀明显消退皮肤出现皱褶再进行,在全身及局部情况允许下尽早手术,可减少手术后并发症[8];(3)术中尽量不使用电刀,须细心操作保护腓肠神经;(4)以距下关节面作为参照复位后关节面;(5)术中尽可能固定载距突;(6)术中内固定时使用锁定套筒应用模板法定位经皮切口拧入锁钉,减少对跟外侧皮肤软组织血供的影响;(7)缝合时用趾短伸肌覆盖钢板,将牵拉挫伤的皮缘剪除;(8)切口下放置引流皮片,引流要通畅,防止切口下积血。
综上所述,STA+锁定钢板内固定具有创伤小、出血量少、并发症发生率低、治疗效果满意等优点,其治疗跟骨关节内骨折具有良好的效果。

