骨化性气管支气管病1例报道
李 勇,叶向丽,余南丁,黄峥慧,吴 峰
骨化性气管支气管病(tracheobronchopathia osteochondroplastica, TO)是一种罕见病[1],通常为良性疾病,累及气管、支气管,管壁黏膜下见结节状增生并突向管腔,病理诊断提示“骨质或软骨组织”,能引起管腔狭窄,管壁变硬,严重者可阻塞气道,表现为呼吸衰竭伴(或不伴)高碳酸血症[2]。1857年,Wilks[3]首次对该病进行组织学描述。自1990年代起,国内外相关报道逐渐增多[4-10]。本研究报道1例TO患者的临床资料,并结合国内外相关文献进行分析,以提高对该病的认识。
1 病例介绍
患者,男,42岁,务农人员。因“反复咳嗽、咳痰6 a,伴气促2 a”为主诉入院。入院前6 a患者无明显诱因反复出现咳嗽、咳痰,痰色黄、黏稠量少、不易咳出,每天50~100 mL,于当地卫生院对症处理后稍改善。2 a前出现气促,活动后明显,平地行走500 m即感气喘,冬春季好发,每年发作时间>3个月。于当地县医院行胸片检查,提示“双肺纹理增粗”,拟诊“慢性支气管炎急性发作”,多次予抗感染、止咳等处理(具体用药不详)后症状稍缓解。本次入院前2周,患者着凉后,咳嗽、咳痰症状再发,痰量较前增多,为黄色脓性痰,每天200~300 mL,平地行走300 m即感气促,日常活动受限。自服“头孢克洛、溴己新及甘草片”后未见明显好转。既往有“强直性脊柱炎”病史5 a,无“糖尿病、高血压病、肾病”等慢性病史,无“肝炎、结核、疟疾”等传染性疾病史。无粉尘、毒物、放射性物质接触史,无疫区接触史,无食生鱼、生肉史,无食物、药物过敏史。既往吸烟史20 a,每日1包。无嗜酒史。已婚,配偶及女儿体健,家族史无特殊。入院后检查:T 36.5 ℃,P 103 min-1,R 20 min-1,BP 130/83 mmHg(1 mmHg=133.3 Pa),经皮动脉血氧饱和度(percutaneous arterial oxygen saturation,SpO2)92%(未吸氧),慢性病面容,呼吸稍急促,口唇及甲床轻度发绀。双肺可闻及吸气相干啰音,未闻及湿性啰音及胸膜摩擦音,心腹无异常。血常规、肝肾功、氨基末端脑钠肽前体(N terminal pro B type natriuretic peptide, NT-proBNP)、血清肿瘤标志物均未见明显异常。痰涂片找结核菌(3次):未检出。肺功能示:一秒用力呼气容积(forced expiratory volume in one second, FEV1)占预计值为33.4%,FEV1/用力肺活量(forced vital capacity, FVC)为63.54%。诊断:(1)以阻塞性为主的混合型通气功能障碍;(2)弥散性功能轻度减退;(3)气道阻力高。心电图示:加速房性逸搏心律。心脏彩色超声检查示:心脏结构及功能未见明显异常。肺部CT薄层平扫示:(1)左肺上叶尖段局限性肺气肿;(2)右肺上中叶、左肺散在条片影,考虑陈旧性炎症,请结合临床;(3)气管壁可见广泛钙化灶(图1)。纤维支气管镜示:气管及左右主支气管管腔呈不规则狭窄,前、侧壁可见大小不等结节,突向管腔,无蒂;黏膜灰白;余各级支气管开口正常,无狭窄,未见新生物,黏膜光滑,可见较多脓性分泌物,行结节活检(图2)。气管结节活检病理报告示:(主支气管、右主支气管)镜下见少量支气管黏膜及骨组织(图3)。特殊染色:刚果红、结晶紫均阴性。最终诊断:TO。入院后予头孢美唑钠抗感染,特布他林联合异丙托溴铵雾化解痉平喘,氨溴索止咳化痰等治疗后,咳嗽、气喘症状改善明显。

图1 肺部薄层CT

图2 纤维支气管镜检查
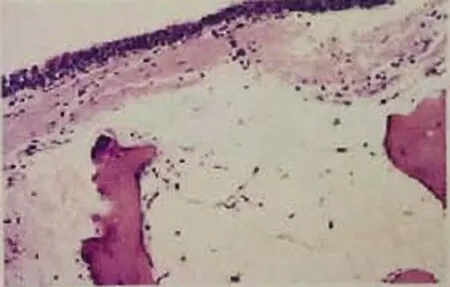
图3 气管结节活检
2 讨 论
TO是一种良性气道狭窄性疾病,其临床表现不典型,主要以反复发作的慢性咳嗽最常见,部分患者还会因“咳血、声音嘶哑、呼吸困难”而就诊[13],常易漏诊或误诊为支气管炎、结核、支气管哮喘及支气管肺癌,其症状轻重与结节样增生病灶部位、管腔狭窄程度有关。局部气道解剖结构的改变进一步破坏了气道的廓清功能,阻塞严重时可导致呼吸困难。若病变累及支气管开口,导致其引流不畅,可反复发生肺不张或阻塞性肺炎。目前TO病因尚不明确,发病的相关因素包括:慢性感染、先天异常、化学刺激、退行性变、淀粉样变、代谢障碍等[12-14],吸入油烟及特殊职业可能与发病也有关。TO确诊者年龄多在 50 岁以上,但亦有青少年和儿童发病。TO的发病可能源于气管弹性组织异常,黏膜下层和固有层中未分化的结缔组织细胞经过化生,形成软骨细胞,从而导致钙质聚积和骨化作用的形成;或因气管软骨的结节样赘生物转变为外生骨疣和外生软骨疣,从而骨化。
目前,TO容易漏诊,主要原因为其临床表现缺乏特异性,加上认识水平和(或)医疗条件限制有关,对原因不明的慢性咳嗽,难以解释的呼吸困难、反复发生咳血、肺叶段感染或不张的病例,需及时行肺部薄层CT,必要时行支气管镜检查及组织活检以提高诊断率。TO典型的胸部CT影像学表现为气管及支气管不规则结节样增厚,很少累及声门、声门以上组织及段支气管以下的气道,气道前、侧壁为好发部位,严重者气管壁弥漫增厚,结节融合并导致管腔狭窄。支气管镜下可见气管及支气管的前壁和侧壁有多发结节突向管腔,大小2~6 mm,无蒂、分布不均、质地较硬、不易活检,管腔可变窄或不规则,黏膜可正常、充血、灰白或呈粉红色钟乳石样改变。典型病理检查可见黏膜下软骨和骨组织结节状增生,部分患者可合并支气管黏膜上皮鳞状化生,少数患者可见骨化区域内造血骨髓形成。
TO需与气管支气管淀粉样变、支气管结石、中央型肺癌、支气管结核、复发性多软骨炎及气管内纤维瘤等鉴别。与上述疾病的鉴别主要根据临床、影像、实验室检查、病理甚至遗传学检查等。尽管TO的病因仍未知,但Zaibi等[15]认为,TO是淀粉样变性病的终末期。目前已知骨形态发生蛋白-2(bone morphogenetic protein-2,BMP-2)、转化生长因子β1(transforming growth factor-β1,TGF-β1)等相关信号传导参与骨性关节炎、滑膜炎发生。近期有文献提出,TO的病因可能与该相关信号传导异常相关[16]。目前TO尚无特效治疗方法,主要以局部对症处理,控制并发症为主。轻症者予口服药物对症治疗,必要时可给予吸入糖皮质激素局部抗炎;当气道病变严重导致严重呼吸困难时,可使用气管镜下介入治疗[17-19],包括热消融、激光切除、通过硬支气管镜去除钙化结节或支架置入等,可明显改善症状,提高患者的生活质量。同时,避免生物燃料烟雾、粉尘及其他刺激性因素的暴露,可延缓病情进一步进展。
本例患者呈典型的慢性支气管炎表现,多次行胸片检查,未发现特异性影像;未曾行肺部CT检查。入院后肺功能提示“重度阻塞性通气功能障碍”,考虑与本病引起的反复感染致气道重塑有关。患者入院时查体呈吸气相干啰音,有别于支气管哮喘、慢性支气管炎急性发作等常见气道阻塞性病变,与TO病变部位多位于气管及支气管等大气道有关。若无进一步行肺部CT检查,容易误诊、漏诊。患者最终经肺部薄层CT发现异常影像,进而行纤维支气管镜检查及活检病理而确诊。气道多发结节样改变,也需要警惕肺结节病。该病活检过程中易引起出血,术前需评估风险并准备止血预案。出院后嘱患者避免接触烟油、粉尘等环境,避免生物燃料的暴露,避免吸烟等不良生活习惯,加强气道管理。患者至今偶有咳嗽、咳痰,一般情况良好。由于经济问题,患者拒行肺部CT复查。半年前曾行肺功能检查,提示“FEV1占预计值:38.5%,FEV1/FVC:68.8%”,较初诊时稍有改善。结合患者一般情况及肺功能检查,考虑目前病情尚稳定,继续随访中。

