两种置管方式肠内营养治疗神经重症的疗效比较
王翊飞 张李涛 朱坤灿 沈建国
神经重症患者病情变化快,病死率及致残率高,是神经外科重症监护室(neurologic intensive care unit,NICU)救治的主要病患类型。该类患者在病程早期短时间内即可发生内环境及代谢紊乱,出现基础代谢率增高、免疫功能低下、感染率增加等临床表现,临床诊治较为棘手[1]。因此,在这类患者的病程早期甚至病情危重阶段的治疗方案中,积极给予合理、全面的营养支持,对于改善其临床预后是有利且有必要的[2]。但神经重症患者常常伴有意识障碍,其对营养治疗的不配合会大大增加营养支持治疗的难度[3]。与肠外营养比较,肠内营养(enteral nutrition,EN)是按照正常人体的营养摄入途径进行的,一方面有助于提高患者的机体免疫功能,另一方面还可以降低患者院内感染的发生率。既往给予EN的常规方式是经鼻留置胃管,但易引起反流、胃潴留等消化道问题,继而引发各种并发症,影响患者营养的持续足量供应,最终导致预后不良[4]。本研究采用留置鼻空肠营养管的方式对神经重症患者进行EN支持治疗,观察其临床疗效并与留置胃管管饲方式进行比较,现将结果报道如下。
1 对象和方法
1.1 对象 选取2016年2月至2019年6月嘉兴市第二医院NICU收治的85例神经重症患者为研究对象,其中男 45 例,女 40 例;年龄 21~83(45.5±3.4)岁;原发病因包括颅脑外伤44例,脑出血25例,颅内动脉瘤破裂13例,脑肿瘤术后3例。按随机数字表法分为两组并采用不同的EN置管方式,经留置鼻空肠营养管管饲42例(空肠管组),经留置胃管管饲43例(胃管组)。两组患者性别、年龄、原发病因等一般资料比较,差异均无统计学意义(均P>0.05),见表1。纳入标准:(1)符合神经重症的诊断标准:意识不清,中重度昏迷>12 h,意识障碍逐渐加重或反复出现昏迷;(2)出现明显的体温、呼吸、血压、脉搏等基本生命体征改变;(3)起病至入科时间在1 d内;(4)格拉斯哥昏迷评分(Glasgow coma score,GCS)3~8 分。排除标准:(1)合并其他部位严重伤;(2)患有其他脏器严重基础疾病;(3)患有内分泌系统疾病等。本研究经本院医学伦理委员会审查通过,所有患者家属签署知情同意书。

表1 两组患者一般资料比较
1.2 治疗方法
1.2.1 原发病治疗 所有患者入NICU后立即控制原发病,包括降颅内压、止血、制酸、营养、保护神经、预防癫痫、对症支持等。同时迅速气管插管实施机械通气和相应的镇痛、镇静治疗,严密监测患者生命体征,控制出入量,保持内环境稳定,加强翻身护理,积极预防下肢深静脉血栓,适当抬高床头,降低患者颅内压,每日尝试机械通气脱机试验,条件成熟者停用机械通气。
1.2.2 营养支持治疗 两组患者均给予积极的EN支持治疗,置管方式不同(经鼻留置胃管或空肠营养管),其余步骤相同。患者入科48 h内,计算每日所需能量,转算成相应数量的营养混悬液;将不同的留置营养管连接EN泵,24 h内缓慢、持续、匀速地泵入每日营养混悬液;并根据环境温度应用输液增温器适当加热营养液,以减少营养液对胃肠道的刺激。初始给予营养液的量不宜过多,根据患者的耐受情况,在没有反流和腹泻的情况下逐渐增加输入速度,48 h后达全量营养;同时每天监测胃内营养液残留量,适当给予胃肠动力药物,以促进胃肠蠕动与营养液吸收。如患者出现反流,给予胃肠减压处理。实际喂养量根据胃内营养液残留量和患者耐受情况作随时调整。如经过上述治疗后患者仍有营养供应不足的表现,同时积极采取肠外营养方式进行营养摄入的必要补充。
1.3 观察指标 观察并比较两组患者治疗前及治疗10 d后实验室指标、意识障碍指标、机械通气时间、住院时间、并发症发生情况等。实验室指标包括血尿素氮(blood urea nitrogen,BUN)、Hb、白蛋白(albumin,ALB)。意识障碍指标包括GCS、急性生理与慢性健康评分(acute physiology and chronic health evaluation,APACHEⅡ)。
1.4 统计学处理 采用SPSS 13.0统计软件。计量资料以表示,组间比较采用两独立样本t检验;计数资料组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者治疗前后实验室指标比较 两组患者治疗前BUN、Hb、ALB比较,差异均无统计学意义(均P>0.05);治疗10 d后,空肠管组患者BUN明显降低(P<0.05),Hb明显升高(P<0.05);胃管组患者 BUN 明显升高(P<0.05),ALB 明显降低(P<0.05);且空肠管组治疗后BUN明显低于胃管组(P<0.05),Hb、ALB均明显高于胃管组(均 P<0.05),见表 2。
2.2 两组患者治疗前后意识障碍指标比较 两组患者治疗前GCS、APACHEⅡ比较,差异均无统计学意义(均P>0.05);治疗10 d后,两组患者GCS均明显升高(均P<0.05),APACHEⅡ均明显降低(均 P<0.05);且空肠管组GCS明显高于胃管组(P<0.05),APACHEⅡ明显低于胃管组(P<0.05),见表 3。
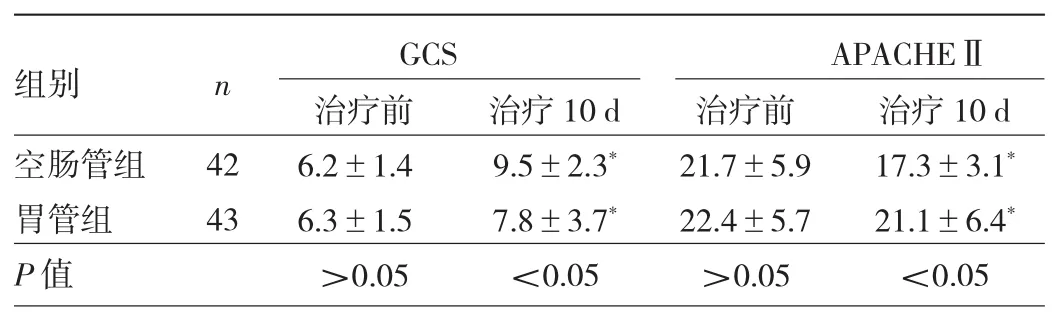
表3 两组患者治疗前后意识障碍指标比较(分)
2.3 两组患者机械通气时间及住院时间比较 空肠管组患者机械通气时间、住院时间分别为(11.7±3.4)、(16.4±4.6)d,短于胃管组的(16.5±2.9)、(20.2±7.6)d,差异均有统计学意义(均P<0.05)。
2.4 两组患者并发症发生率比较 空肠管组患者在治疗过程中发生误吸2例,反流4例,并发症发生率为14.3%(6/42);胃管组发生误吸6例,反流10例,并发症发生率为37.2%(16/43)。空肠管组患者并发症发生率明显低于胃管组,差异有统计学意义(P<0.05)。
3 讨论
研究表明,神经重症患者大多合并意识障碍,自主进食困难,临床疗效较差;但是合理、全面、均衡的营养支持治疗能使患者机体免疫功能得到明显改善,降低治疗过程中发生误吸、反流的风险,缩短机械通气时间及住院时间,降低医疗费用,提高临床疗效[5-6]。目前,国内对神经重症患者的营养支持治疗往往采用全胃肠外营养方法,但该方法使机体正常的营养摄入途径闲置,从而导致正常的消化功能逐步减退;消化系统不工作的同时又增加消化系统炎性介质的释放,炎性介质的刺激又会导致正常肠黏膜细胞的凋亡,肠黏膜活性降低,细胞通透性增加,进而造成原有肠道内淋巴细胞自身免疫屏障功能减弱,加重原发病[7]。然而,早期积极开展EN可以早期激活患者正常的消化功能,保证消化道黏膜的完整性[8-9],抑制炎性介质的异常释放[10]。另有文献报道早期对神经重症患者开始EN治疗,可阻止病情进一步恶化,增加消化道组织局部血液供应,促进肠蠕动的正常进行,同时刺激胆汁和其他消化液的正常分泌,进而减少病原体在肠道上皮的黏附,防止肠道细菌易位和菌群失调的发生,降低消化源性感染的发生风险[11]。研究表明,对于肝移植、胰十二指肠切除等消化道手术患者,围术期给予适当的营养支持则有利于预后[12]。
目前临床上采用的EN途径主要是经鼻留置胃管或空肠营养管两种方式,其中因为前者喂养途径及置管简单方便,在临床中应用更为普遍。但是NICU患者往往伤情较重,多有意识障碍表现,部分患者还需要机械通气治疗,而采用经鼻留置胃管EN治疗方式易导致胃潴留、反流等并发症。相比于经鼻留置胃管EN支持治疗,留置空肠营养管的方式能更好地纠正神经重症患者的代谢及内环境紊乱,同时改善营养不良状况[13]。本研究对神经重症患者采用经留置鼻空肠营养管或胃管管饲进行EN支持治疗10 d,空肠管组Hb、ALB均高于胃管组,BUN低于胃管组,提示经留置鼻空肠营养管EN治疗更有利于改善患者营养状况。本研究还显示,空肠管组在治疗过程中误吸、反流等并发症发生率亦明显低于胃管组。这是由于空肠营养管留置时管道的末端一直需要置于空肠内,机体的营养摄入直接从空肠开始,而神经重症患者由于合并意识障碍,常继发胃排空障碍,但空肠营养并不会因此受到影响,故减少了胃潴留、误吸、反流等并发症的发生,治疗过程中也不会因为并发症而必须中断EN治疗,这样确保了营养治疗过程的连续和营养总量的完全供应。此外,小肠内喂养能有效利用患者存在的部分肠道功能,确保其摄入足量的热能、蛋白质等,促进机体新陈代谢,改善营养状况,在给予患者营养支持的同时刺激机体肠黏膜上皮细胞,有效提升细胞生长速度,这有利于预防肠道病原菌感染。本研究结果显示,空肠管组治疗10 d后GCS明显高于胃管组,APACHEⅡ明显低于胃管组,证明经留置鼻空肠营养管EN治疗方式有助于促进神经重症患者意识恢复,缩短机械通气时间和住院时间。
综上所述,对NICU重症患者采用经留置鼻空肠营养管EN支持治疗,有利于在短时间内改善实验室指标,减少治疗过程中发生反流、误吸等并发症的风险,促进患者意识恢复,缩短病程。

