尾侧中间联合入路腹腔镜下右半结肠癌根治术的临床疗效观察
韩悦,管敏,张巧凤
1山东省立第三医院胃肠外科,济南 250031
2济南二机床集团有限公司职工医院社区科,济南 250117
结肠癌是一种常见的消化系统恶性肿瘤,好发于直肠与乙状结肠的交界位置,以40~50 岁的男性为主要发病群体。与左半结肠癌相比,右半结肠癌的早期误诊率较高,多可触及肿块,溃烂出血风险更高,但患者不易并发肠梗阻。经临床试验证实,全结肠系膜切除(complete mesocolic excision,CME)是治疗结肠癌及提高预后的一种重要方法。手术入路的选择对于更好地贯彻CME 至关重要,传统中间入路为常规手术入路,在处理血管方面具有独特优势,尾侧入路则可减少腹膜后器官损伤与肠系膜完整性破坏的风险。尾侧中间联合入路能够将两种入路的优势结合,进一步减少术中出血量,促进患者术后恢复。本研究探讨了尾侧中间联合入路腹腔镜下右半结肠癌根治术的疗效,现报道如下。
1 对象与方法
1.1 研究对象
选取2017 年1 月至2019 年12 月山东省立第三医院收治的80 例右半结肠癌患者。诊断标准:《息肉切除术后随访指南——美国结直肠癌多中心工作组和美国癌症协会的最新共识(2006)》中右半结肠癌的诊断标准。治疗标准:《腹腔镜结直肠手术手术入路选择专家共识》中的治疗方法。纳入标准:①经医学影像学、病理学检验确诊为结肠癌;②肿瘤位于右半结肠。排除标准:①已发生肠外转移、侵犯其他器官以及合并其他恶性肿瘤;②既往有开腹手术史、恶性肿瘤史;③合并肠道出血、肠梗阻等急诊症状;④处于心脑血管事件急性期;⑤其他感染性疾病急性期、其他手术和(或)创伤后14 天内;⑥处于特殊生理期(如备孕期、妊娠期、哺乳期等)。采用随机数字表法将患者分为中间组和联合组,每组40 例。中间组中男29 例,女11 例;年龄35~60 岁,平均(47.21±7.96)岁;肿瘤直径为1.9~5.5 cm,平均(4.23±1.26)cm;平均体重指数(body mass index,BMI)为(21.56±5.34)kg/m;TNM分期:Ⅰ期1例,Ⅱ期21例,Ⅲ期18例。联合组中男28例,女12例;年龄34~62岁,平均(48.04±8.12)岁;肿瘤直径为1.8~5.6 cm,平均(4.31±1.29)cm;平均BMI 为(21.38±5.47)kg/m;TNM 分期:Ⅰ期1 例,Ⅱ期20 例,Ⅲ期19 例。中间组和联合组患者的性别、年龄、肿瘤直径等基线特征比较,差异均无统计学意义(P
﹥0.05),具有可比性。本研究经医院伦理委员会审批通过,所有患者及家属均对本研究知情同意并签署知情同意书。1.2 治疗方法
两组患者均进行腹腔镜下右半结肠癌根治术治疗。
中间组患者采用腹腔镜下中间入路。全身麻醉下施术,常规建立气腹,置入腹腔镜,在脐部左侧做1个切口作为主操作孔,切口大小为1~2 cm,辅操作孔在右下腹与左右麦氏点,切口大小均为1 cm左右。将网膜、横结肠、小肠及回盲处系膜分别向不同方向牵拉以充分暴露肠系膜上的血管,结扎中结肠血管右支、回结肠血管及右结肠血管,对周围组织淋巴结进行清扫;完成后离断韧带,并向左上腹部方向牵拉网膜、肠组织等,游离并切除右半结肠。
联合组患者采用腹腔镜下尾侧中间联合入路。全身麻醉下施术,常规建立气腹后置入腹腔镜,于右半结肠系膜的根部与后腹膜间做1 个1~2 cm 的切口作为手术入路,进入右结肠后间隙,向上扩展至十二指肠水平上方的胰腺组织,随后转中间入路,打开结肠系膜(回结肠血管与肠系膜上的静脉之间),并汇合尾侧入路,后续操作与上述中间组操作相同。
1.3 观察指标
①手术指标(手术时间、术中出血量和淋巴结清扫数目)和术后恢复指标(术后排气时间、拔管时间、进流食时间、住院时间)。②血清炎性反应指标,包括C 反应蛋白(C-reactive protein,CRP)、白细胞介素-6(interleukin-6,IL-6)水平。分别于术前及术后3 天采集两组患者的空腹肘静脉血3 ml,3000 r/min 离心10 min,取上清液,采用酶联免疫吸附试验检测血清CRP 和IL-6 水平。③术后并发症发生率,包括切口感染、尿路感染、肺部感染、炎性肠梗阻。④血清肿瘤标志物,包括癌胚抗原(carcinoembryonic antigen,CEA)、糖类抗原19-9(carbohydrate antigen 19-9,CA19-9)水平。分别于术前及术后3 个月采集两组患者的空腹肘静脉血3 ml,3000 r/min 离心10 min,采用酶联免疫吸附试验检测血清CEA 和CA19-9 水平。⑤采用简明健康状况调查问卷(the MOS 36-item short form health survey,SF-36)评价患者的生活质量,该量表共包括8 个维度附加一项健康评估,各维度与附加项的满分均为100 分,各维度评分与附加项评分的均分为SF-36 评分,分值越高提示患者的生活质量越好。
1.4 统计学方法

2 结果
2.1 手术指标的比较
联合组患者的手术时间明显短于中间组,术中出血量明显少于中间组,差异均有统计学意义(P
﹤0.01);两组患者的淋巴结清扫数目比较,差异无统计学意义(P
﹥0.05)。(表1)
表1 两组患者手术指标的比较
2.2 术后恢复指标的比较
联合组患者的术后排气时间、拔管时间、进流食时间、住院时间均明显短于中间组,差异均有统计学意义(P
﹤0.01)。(表2)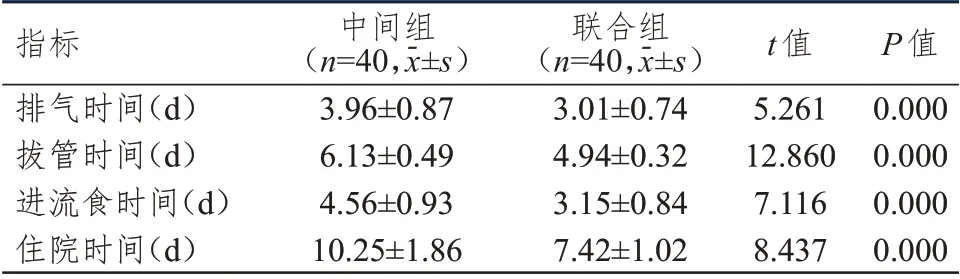
表2 两组患者术后恢复指标的比较
2.3 血清CRP、IL-6 水平的比较
术前和术后3 天,两组患者的血清CRP、IL-6水平比较,差异均无统计学意义(P
﹥0.05)。术后3 天,两组患者的血清CRP、IL-6 水平均高于本组术前,差异均有统计学意义(P
﹤0.05)。(表3)
表3 术前和术后3天两组患者血清CRP、IL-6水平的比较(±s)
2.4 术后并发症发生情况的比较
两组患者术后切口感染、尿路感染、肺部感染、炎性肠梗阻的发生率比较,差异均无统计学意义(P
﹥0.05)。联合组患者的术后并发症总发生率为5.00%(2/40),与中间组患者的10.00%(4/40)比较,差异无统计学意义(P
﹥0.05)。(表4)
表4 两组患者的术后并发症发生情况[n(%)]
2.5 血清CEA、CA19-9 水平和SF-36 评分的比较
术前,两组患者的血清CEA、CA19-9 水平及SF-36 评分比较,差异均无统计学意义(P
﹥0.05);术后3 个月,两组患者的血清CEA、CA19-9 水平均低于本组术前,SF-36 评分高于本组术前,且联合组患者的SF-36 评分高于中间组,差异均有统计学意义(P
﹤0.05)。(表5)
表5 术前和术后3个月两组患者血清CEA、CA19-9水平及SF-36评分的比较(±s)
3 讨论
结肠癌是发生于肠道的一种常见恶性肿瘤。目前结肠癌的主要治疗方式为手术切除,尽早切除肿瘤组织后多数患者可获得理想预后。随着外科手术技术的不断发展,微创、易恢复的手术方案成为手术治疗的追求目标。腹腔镜手术是新型腔镜系统支持下的手术方案,具有术野清晰、亮度良好、可放大显示等优势。腹腔镜下结肠癌根治术能够清晰显示系膜血管、淋巴结情况,使手术切除范围更精准,在有效清除肿瘤的同时能够尽可能地减少对正常组织的损伤,由于其手术创口小、术中出血量少,患者术后恢复更快。中间入路腹腔镜下右半结肠癌根治术是将回结肠静脉与回结肠动脉的解剖投影作为起点,将肠系膜上静脉作为主线解剖管。中间入路优先处理离断血管、血管变异等情况,但有误入层面的风险,操作过程难度较高。尾侧入路有利于正确确定解剖层面,但血管分离与结扎的操作难度较大。采用尾侧中间联合入路可发挥优势互补的作用,降低手术操作的难度,减少术中出血量。
本研究结果表明,与中间组比较,联合组患者的手术时间明显较短,术中出血量明显较少,而两组患者的淋巴结清扫数目比较无明显差异,提示尾侧中间联合入路的手术切除和淋巴结清扫效果能够达到常规中间入路的效果,且前者易于确定解剖层面,可降低术中出血量并缩短手术时间。缩短手术时间有利于减少术中麻醉药物用量,缩短麻醉时间,而减少术中出血量能够增强患者的术后免疫力,辅助提高临床疗效,促进患者术后恢复。与中间组比较,联合组患者的术后排气时间、拔管时间、进流食时间、住院时间均明显更短,提示尾侧中间联合入路手术可缩短患者的术后恢复进程,可能与术中出血量少、手术时间短有关。CRP 与IL-6 均为临床中常见的炎性因子,炎性反应发生后的6 h 内即可见CRP 表达升高。本研究结果显示,术前和术后3 天,两组患者的血清CRP、IL-6 水平无明显差异(P
﹥0.05);联合组患者的术后并发症总发生率为5.00%(2/40),与中间组患者的10.00%(4/40)比较,差异无统计学意义(P
﹥0.05),提示尾侧中间联合入路不会增加术后炎性反应的发生风险,手术入路方案安全可行。术后3个月,联合组患者的SF-36 评分高于中间组,差异有统计学意义(P
﹤0.05)。提示尾侧中间联合入路可提高患者的生活质量,分析原因是尾侧中间联合入路患者的术后恢复更快,术中操作更准确,出血量更少,对患者的损伤更轻。虽然术后3 个月两组患者的血清肿瘤标志物CEA、CA19-9 水平无明显差异(P
﹥0.05),但这与患者术后化疗等其他综合治疗有关。综上所述,与常规中间入路相比,尾侧中间联合入路腹腔镜下右半结肠癌根治术能够缩短手术时间,降低术中出血量,提高患者生活质量,且不会增加术后并发症发生风险。

