分化型甲状腺癌的超声表现及与颈部淋巴结转移的关系研究
石伟波,闫媛媛,姚俊芳,韩东笼
郑州大学附属郑州中心医院超声医学科,郑州 450000
甲状腺癌是临床常见的内分泌系统恶性肿瘤,女性及儿童为多发群体,根据组织学可分为分化型和未分化型,其中分化型甲状腺癌占甲状腺癌的80%以上。分化型甲状腺癌发病机制尚未完全明确,可能与放射线、碘摄入量异常等因素有关。分化型甲状腺癌虽然恶性程度较低,预后较好,但有50%~80%会经淋巴结转移,因此术前准确判断分化型甲状腺癌是否伴有颈部淋巴结转移有助于手术方式、术中淋巴结清扫范围的选择及术后生活质量的改善。目前术前诊断手段主要为颈部超声检查,相对于CT、针吸等术前检查,具有方便、直观、可重复性强、无放射性、患者耐受性佳等优点。本研究旨在分析分化型甲状腺癌患者临床特征、术前超声图像特征与颈部淋巴结转移的关系,为术前诊断颈部淋巴结转移提供参考依据,现报道如下。
1 资料与方法
1.1 一般资料
收集2019 年1 月至2020 年1 月郑州大学附属郑州中心医院收治的分化型甲状腺癌患者的病历资料。纳入标准:①均经术后病理学检查证实为分化型甲状腺癌;②术前均接受超声检查;③均接受甲状腺切除术联合淋巴结清扫术,淋巴结清扫范围为颈前区淋巴结区、颈内静脉淋巴结中下区;④初诊患者;⑤年龄≥18 岁。排除标准:①合并分化型甲状腺癌以外的恶性肿瘤;②术前接受放化疗;③凝血功能异常;④病历资料不全。根据纳入、排除标准,共纳入108 例分化型甲状腺癌患者,其中男性33 例,女性75 例;年龄18~62 岁,平均(44.73±9.32)岁;结节单发73 例,多发35 例;乳头状癌101 例,滤泡癌7 例;颈部淋巴结转移58 例,颈部淋巴结未转移50 例。
1.2 仪器与方法
采用GE Logiq9 超声仪、飞利浦iU22 超声仪,线阵宽频探头,探头频率为6~15 MHz。术前采用灰阶超声观察结节数目、结节最大径、边界是否清晰、边缘是否规则、甲状腺被膜是否被侵犯、内部回声、有无微钙化等特征。术前采用彩色多普勒超声观察病灶血流分布情况及丰富程度。由两名高年资主治医师对超声图像进行分析,前提是均对病理结果不知情,当两名医师意见不一致时,共同商讨得出最终结论。比较颈部淋巴结转移(转移组)与未转移(未转移组)分化型甲状腺癌患者的临床特征、超声特征、彩超特征。
1.3 统计学分析
采用SPSS 20.0 软件进行统计学分析,计数资料以例数及率(%)表示,组间比较采用χ
检验;影响因素分析采用Logistic 多元回归模型;以P
﹤0.05为差异有统计学意义。2 结果
2.1 性别、年龄的比较
转移组与未转移组分化型甲状腺癌患者性别比较,差异无统计学意义(P
﹥0.05);年龄﹤45 岁的转移组分化型甲状腺癌患者比例明显高于未转移组,差异有统计学意义(P
﹤0.01)。(表1)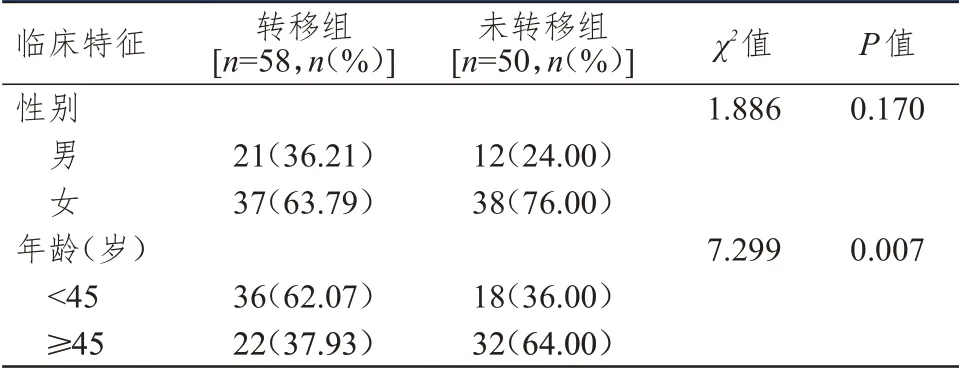
表1 转移组与未转移组分化型甲状腺癌患者性别、年龄的比较
2.2 超声特征的比较
转移组与未转移组分化型甲状腺癌患者结节数目、边界情况、内部回声、微钙化情况比较,差异均无统计学意义(P
﹥0.05);结节最大径﹥1 cm、边缘不规则、侵犯甲状腺被膜的转移组分化型甲状腺癌患者比例分别高于未转移组,差异均有统计学意义(P
﹤0.05)。(表2)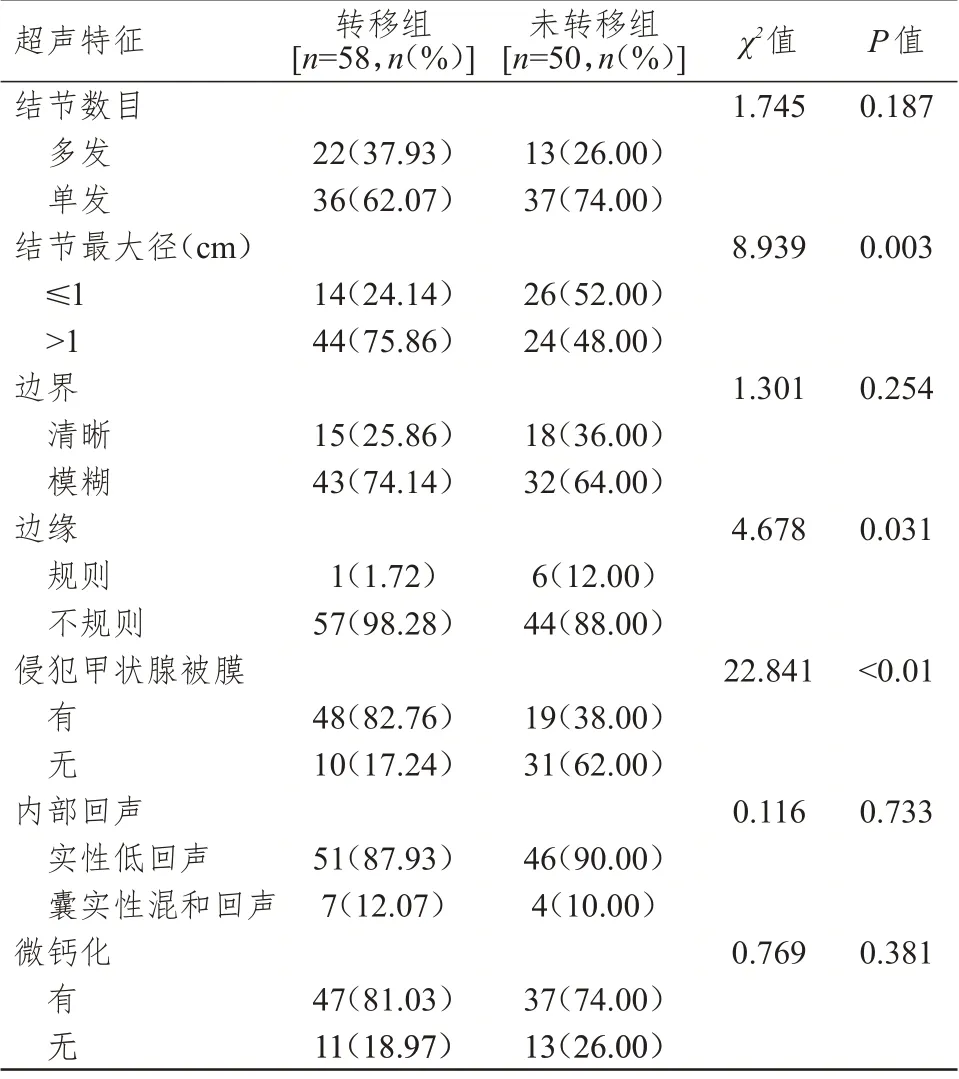
表2 转移组与未转移组分化型甲状腺癌患者超声特征的比较
2.3 彩超特征的比较
转移组与未转移组分化型甲状腺癌患者血流分布情况比较,差异无统计学意义(P
﹥0.05);转移组与未转移组分化型甲状腺癌患者血流丰富程度比较,差异有统计学意义(P
﹤0.05)。(表3)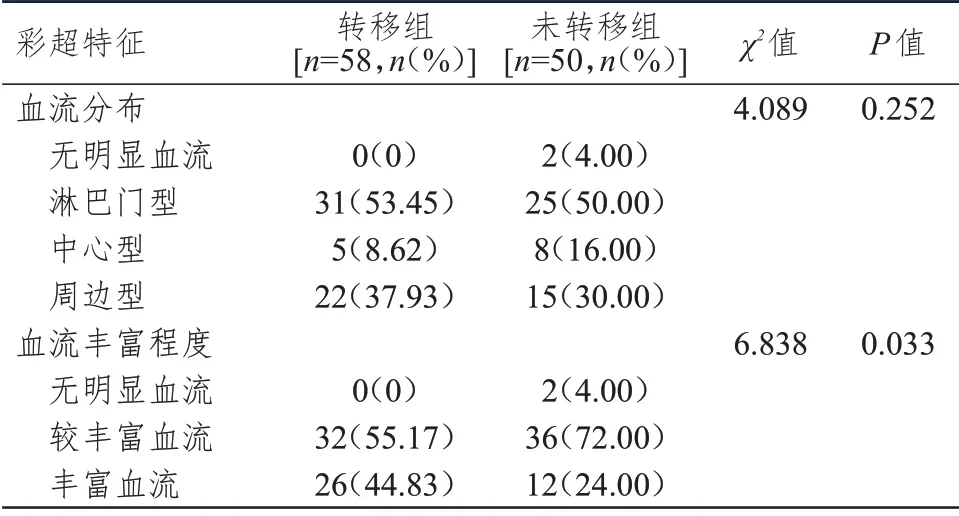
表3 转移组与未转移组分化型甲状腺癌患者彩超特征的比较
2.4 分化型甲状腺癌颈部淋巴结转移影响因素的多因素分析
多因素分析结果显示,年龄﹤45 岁、侵犯甲状腺被膜、丰富血流均是分化型甲状腺癌患者颈部淋巴结转移的独立危险因素(P
﹤0.01)。(表4)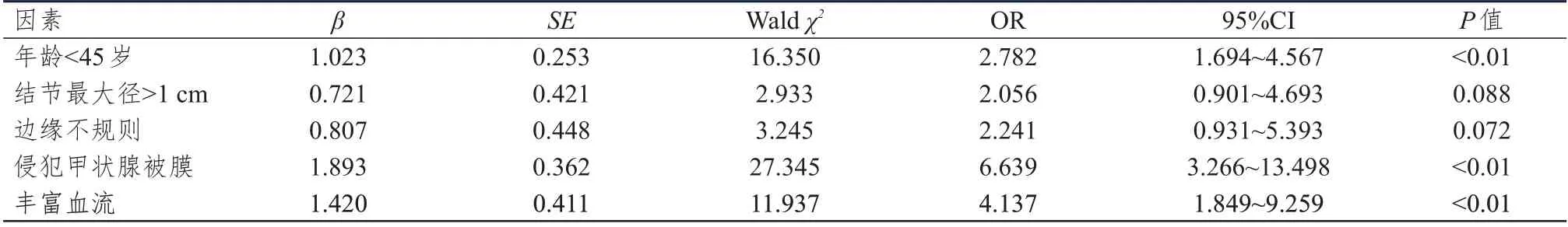
表4 分化型甲状腺癌患者颈部淋巴结转移影响因素的多因素分析
3 讨论
甲状腺癌是源于甲状腺上皮的恶性肿瘤,近年来,其发病率呈逐年上升趋势,对患者身体及生活质量造成严重影响。甲状腺淋巴结网丰富,所以甲状腺癌侵袭机体的最主要方式是淋巴结转移,分化型甲状腺癌虽然恶性程度较低,预后较好,但有50%~80%会经淋巴途径转移。美国甲状腺学会于2009 年建议先采用活检针吸对甲状腺患者良恶性情况进行判断,判断为恶性甲状腺癌患者再行颈部超声检查。而中国《甲状腺结节和分化型甲状腺癌诊治指南》建议所有甲状腺结节患者均应接受颈部超声检查。
赵博等研究认为术前超声检查能较为准确地判断甲状腺癌淋巴结转移情况,诊断灵敏度、特异度、准确度分别为85.4%、91.4%和88.0%,对手术方案选择具有指导意义。但孙荣昊等研究认为分化型甲状腺癌患者颈部淋巴结转移具有跳跃性、隐匿性,尤其对于中央区,术前颈部超声检查难以评估淋巴结状态,诊断灵敏度欠佳。不同研究结果不一致,可能与超声医师临床经验及超声设备等原因有关。孙彤等研究发现,术前超声检查图像特征(形态不规则、边缘不规则、极低回声、结节单发等)在甲状腺癌诊断中具有很高诊断价值。分化型甲状腺癌临床特征相对明确,所以分析分化型甲状腺癌超声特征与颈部淋巴结转移的关系,有助于评估淋巴结状态。
本研究分析术前患者临床特征、超声特征、彩超特征与分化型甲状腺癌患者颈部淋巴结转移的关系,结果显示,颈部淋巴结转移与分化型甲状腺癌患者年龄、结节最大径、边缘情况、侵犯甲状腺被膜情况、血流丰富程度有关。进一步经多因素分析显示,年龄﹤45 岁、侵犯甲状腺被膜、丰富血流均是分化型甲状腺癌患者颈部淋巴结转移的独立危险因素(P
﹤0.05)。郑雅娟等纳入616 例分化型甲状腺癌患者,对影响颈部淋巴结转移的危险因素进行分析发现,年龄与颈部淋巴结转移无关,但甲状腺被膜受侵与颈部淋巴结转移有关。隋鑫等的研究回顾性分析196 例甲状腺癌患者颈部淋巴结转移的危险因素,结果显示结节最大径、微钙化、甲状腺被膜受侵情况、血流分级均是甲状腺癌患者颈部淋巴结转移的关键因素,在预测颈部淋巴结转移方面具有较高临床价值,但患者年龄与颈部淋巴结转移无明显相关性。本研究与上述研究部分结果一致,认为侵犯甲状腺被膜、丰富血流均是影响患者颈部淋巴结转移的重要影响因素。分析原因,甲状腺癌细胞是通过淋巴系统转移而进一步恶化,甲状腺被膜受侵提示肿瘤细胞的侵袭,所以甲状腺被膜受侵是颈部淋巴结转移的独立危险因素。血管再生是肿瘤细胞生长、增殖的本质,而超声显示丰富血流一般提示结节较大,恶性程度较高,肿瘤细胞增殖速度较快,淋巴结转移发生风险更高。本研究经彩超检查发现,转移组均有明显血流,无转移组有2 例无明显血流,且转移组44.83%可见3 条及以上彩色血流,呈分支状或网状,无转移组则72.00%可见2~4 个短棒状、星点状血流,由此可见,转移组彩超检查血流丰富程度优于无转移组。本研究与上述研究不一致的是,本研究发现年龄与颈部淋巴结转移的发生有关,年龄<45 岁是颈部淋巴结转移的独立危险因素,这可能与上述研究纳入病例的病理类型不同或病理类型比例不同有关。隋鑫等研究病例包括甲状腺乳头状癌、滤泡状癌等分化型甲状腺癌以及髓样癌等低分化型甲状腺癌,而本研究纳入病例只包括甲状腺乳头状癌、滤泡状癌。郑雅娟等研究纳入甲状腺乳头状癌与滤泡状癌患者比例为11.32∶1,而本研究甲状腺乳头状癌与滤泡状癌患者比例为14.43∶1,而﹤45 岁甲状腺乳头状癌患者的颈部淋巴结转移率可能远远高于滤泡状癌患者。综上所述,分化型甲状腺癌患者年龄,术前超声表现为侵犯甲状腺被膜、丰富血流均是影响患者颈部淋巴结转移的独立影响因素,临床针对具有颈部淋巴结转移高危因素的患者,应仔细检查,为临床治疗提供更可靠的参考依据。

