舒肤液对淤积性皮炎临床疗效影响的研究
武警河北省总队医院中医科
黄晋红 王 珏 张 羡 张 炜 齐鹏涛 郝 丽 王恩江(石家庄 050081)
提要 目的:研究舒肤液联合患肢加压足背静脉快速滴注尿激酶对淤积性皮炎(SD)临床疗效的影响。方法:将SD患者92例以随机数字表法随机分为治疗组(46例)和对照组(46例)。对照组采用患肢加压足背静脉快速滴注尿激酶治疗,治疗组在此基础上加用舒肤液外涂。观察2组治疗前后的瘙痒、斑疹、渗液和患肢肿胀等变化。结果:治疗组有效率95.7%,对照组有效率84.8%。治疗组在减少斑疹、瘙痒、脱屑等主要症状体征评分值和皮损面积消退率、总有效率上均明显优于对照组(均P<0.05)。结论:舒肤液联合患肢加压足背静脉快速滴注尿激酶治疗SD疗效更佳,优于单用患肢加压足背静脉快速滴注尿激酶治疗。
淤积性皮炎(SD)是下肢慢性静脉功能不全(CVI)常见的并发症,属于中医“湿毒疮”“臁疮”的范畴,患病率随着年龄的增长而升高,好发于小腿下1/3 处,其表现为下肢肿胀、足靴区斑丘疹、瘙痒、脱屑,久则常出现皮肤色素沉着、渗液、糜烂,甚至皮革样变和溃疡。临床多以中西医结合治疗,但虽方法多样,却仍存在湿疹样炎性症状长期反复和逐年加重的病理状态,严重影响了患者的身心健康及生活质量[1-2]。为寻求更佳疗法,针对其湿热瘀互结阻遏脉络的中医病机[3-4],和下肢静脉高压等血液动力学变化致微循环障碍、微血栓形成的西医发病机制[5],笔者以标本兼治、内外结合的治疗原则,采用具有清热燥湿、活血止痒的自制外用中药涂剂舒肤液联合患肢加压足背静脉快速滴注尿激酶治疗SD,取得满意疗效。
1 资料与方法
1.1 一般资料 92例均为武警河北省总队医院2015年7月至2019年6月期间就诊的SD患者,以随机数字表法分为治疗组(46例)和对照组(46例)。(1)治疗组46例中,男性27例,女性19例;年龄23~70岁,平均(48.04±5.13)岁;病程1~25年,平均(9.80±5.65)年;单纯静脉曲张18例,深静脉瓣膜功能不全12例,深静脉血栓形成后遗症16例;左下肢24例,右下肢14例,双下肢8例;皮肤色素沉着45例,皮革样变18例,皮下结节12例,瘙痒46例,皮肤糜烂伴渗液27例,斑丘疹43例,肿胀40例;湿热下注型26例,瘀滞型12例,肝肾阴虚型4例,脾肾虚寒型4例。(2)对照组46例中,男性25例,女性21例;年龄21~70岁,平均(47.05±5.94)岁;病程0.5~26年,平均(8.90±6.75)年;单纯静脉曲张19例,深静脉瓣膜功能不全13例,深静脉血栓形成后遗症14例;左下肢24例,右下肢16例,双下肢6例;皮肤色素沉着43例,皮革样变18例,皮下结节11例,瘙痒46例,皮肤糜烂伴渗液26例,斑丘疹41例,肿胀41例;湿热下注型26例,瘀滞型13例,肝肾阴虚型4例,脾肾虚寒型3例。2组一般资料比较差异无显著性(P>0.05),具有可比性。
1.2 诊断标准 (1)标准评定:参照《中国临床皮肤病学》[6]确立。①有下肢深静脉血栓形成后综合征、或下肢静脉曲张、或深静脉功能不全。②患肢不同程度肿胀、足靴区皮肤瘙痒、红斑,或有渗液、糜烂,或呈褐色沉着,或有皮肤纤维化、皮下结节。③彩色多普勒超声符合相关影像诊断。(2)中医辨证分型:按照《中医病证诊断疗效标准》[7]分为湿热下注型、瘀滞型、肝肾阴虚型、脾肾阳虚型。
1.3 纳入标准 (1)符合诊断标准的18~70岁患者;(2)无近期外用药、出血性疾病史及抗凝禁忌证;(3)签写知情同意书并获得医院医学伦理委员会批准。
1.4 排除标准 (1)单纯性湿疹、反复性丹毒、淋巴水肿患者;(2)皮损处溃疡较重、感染者;(3)合并重度脏器功能障碍及恶液质者;(4)近期应用免疫抑制剂者;(5)妊娠及哺乳期妇女;(6)不按规定完成治疗者。
1.5 治疗方法
1.5.1 对照组:(1)一般治疗(护理与基础治疗),视感染情况酌用抗菌素。忌辛辣饮食,戒烟酒;保持大便通畅;适当休息,抬高患肢。(2)患肢加压足背静脉快速滴注尿激酶,尿激酶(丽珠集团丽珠制药厂,国药准字 H44020645)10 wu +0.9%氯化钠注射液100 mL,患肢皮损近心端止血带捆扎(松紧度与常规静脉穿刺时相同),足背静脉穿刺10 min 内加压快速静脉滴注完毕,1次/d。滴注期间,止血带每捆扎3 min松解1 min后继续加压。
1.5.2 治疗组:在对照组治疗基础上加用舒肤液(自拟方:苦参、黄柏、蛇床子、羌活、牡丹皮各15 g,甘草20 g,加500 mL水煎药取汁300 mL),适量,患处外涂,6次/d。
1.5.3 疗程:14 d为1疗程,共2个疗程,其疗程间隔为3 d。
1.6 观察项目 观察2组治疗前后主要症状体征(患肢肿胀、皮损面积、斑疹、皮屑、糜烂、渗液、瘙痒、色素沉着、皮肤纤维化程度)的变化,并设立3项临床表现判定指标[8]。
1.6.1 主要症状体征及症征秩和量、疗效指数:对2组治疗前后主要症状体征评分。参照Berth-Jones的严重程度界定方法,采用EASI评分法评价患者皮损各类症状严重程度[9],其中无症状记作0分,轻、中、重度症状分别记作1、2、3分,各单项评分累积为症征秩和量。疗效指数以 (治疗前症征秩和量-治疗后症征秩和量) /治疗前症征秩和量×100%记录。
1.6.2 皮损面积及皮损消退率:观察2组患者治疗前后皮损面积。皮损以自身单只手掌面积记作1%皮损面积,以占患肢小腿总面积比值多少计分[10]。无皮损记作0分,不足小腿面积25%的记1分,占小腿面积25%~50%的记2分;超过小腿面积50%的记3分。(治疗前患肢皮损面积-治疗后患肢皮损面积)/治疗前患肢皮损面积×100%为皮损消退率。
1.6.3 患肢周径与肿胀消退率:患肢周径以患肢踝上10 cm处的周径记录肿胀程度。(治疗前患肢与健肢周径差-治疗后患肢与健肢周径差)/治疗前患肢与健肢周径差×100%为肿胀消退率。
1.7 疗效标准[7]治愈:瘙痒、疼痛、斑疹、渗液消失,糜烂、溃疡面完全愈合,肿胀消退率和疗效指数为95%以上;显效:瘙痒、疼痛、斑疹、渗液基本消失,糜烂、溃疡、肿胀消退率和疗效指数为60%~95%;有效:瘙痒、疼痛、斑疹、渗液有所减轻,糜烂、溃疡、肿胀消退率和疗效指数为20%~<60%;无效:症状改善不明显,糜烂、溃疡、肿胀消退率和疗效指数不足20%。总有效率= ( 痊愈+显效+有效) 例数/总病例×100%。

2 结果
2.1 2组患者临床疗效情况 治疗后,治疗组46例中总有效率为 95.7% ,对照组46例中总有效率为84.8%,治疗组疗效明显优于对照组(P<0.05)。详见表 1。

表1 2组患者临床疗效比较 [例(%)]
2.2 2组患者治疗前后症征秩和量、皮损面积和患肢周径的数值情况比较 2组治疗后较治疗前均有明显改善(P<0.05),治疗组减少症征秩和量和缩小皮损面积的作用明显优于对照组(P<0.05),在使患肢周径缩小上2组无明显差异(P>0.05)。详见表2。

表2 2组患者主要疗效指标情况比较
2.3 2组患者治疗前后皮损局部各类湿疹样症状评分情况比较 2组均能不同程度地改善各种湿疹样症状,治疗组在缓解瘙痒、减轻皮肤斑丘疹、脱屑、渗液、糜烂、皮损处皮肤水肿等方面作用明显优于对照组(P<0.05),在减轻皮肤色素沉着和硬结上2组无明显差异(P>0.05)。详见表3。
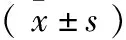
表3 2组患者治疗前后皮损局部症状评分情况比较
3 讨论
SD是深静脉功能不全常见的一种皮肤炎性反应性病理变化,属于特殊类型的湿疹。导致深静脉功能不全的原因包括深静脉血栓形成后综合症、静脉瓣膜功能不全、静脉血管先天发育异常、遗传等,易发因素有高龄、肥胖、怀孕、久站久立等。静脉功能不全可造成静脉血回流障碍,静脉内异常高压,由此导致的毛细血管损伤、通透性增加继发的慢性炎症反应、静脉微循环受损,是其并发SD的重要发病机制[2]。静脉高压、血液瘀滞、血液高凝等血流动力学改变,易引发微血栓形成及血流阻塞,其反复和持续发展,不断加重皮肤营养障碍,从而进一步加重皮肤湿疹样炎性变,甚至糜烂、溃疡[5]。中医学认为,SD属于“湿毒疮”“臁疮”的范畴,五脏皆可致病,但与脾脏关系最为密切,常虚实夹杂,湿瘀热互结为病。其发病多因先天不足,或年老体衰、或劳倦损伤,致气虚血行不畅而瘀滞,津液失运而生湿,湿聚生热,湿瘀热胶着于下,壅滞脉络,阻遏气机,则筋脉肌肤失养,遂生诸症。湿瘀互结是贯穿疾病始终的重要病机,湿性重着缠绵,故病情反复迁延[11]。
SD的治疗分为单纯局部用药、应用血管活性药、手术、光学等物理治疗、中医中药治疗等方法。近年来,局部外用治疗湿疹的药物研究颇多,但目前仍多需联合激素应用,而激素有较明显的药物不良反应和用药限制,长期使用容易继发感染,造成病情反复或加重[8]。手术治疗理论上是治本的方法,更有学者认为,临床上,除腔内激光闭合术、泡沫硬化疗法、大隐静脉高位结扎剥脱术等外科手术可以缓解静脉高压外,别无其他疗法[12]。但病情发展时机和年龄在手术适应症中的限制、术中风险和术后并发症的限制,影响了手术的选择和实际效果。光波、激光等物理治疗的应用为临床提供了更多的选择[13]。地奥司明等血管活性药能够缓解静脉高压,对减轻肢体水肿疗效明确,但对SD的湿疹样症状无明确疗效[14]。中医内治法,或辨证施治,如庞鹤[3]辨证分4型,以养血祛风止痒汤加减治疗,或以清热利湿、活血化瘀之法,如张怀亮的中药协定处方[4];中医外治法有熏洗、涂擦等,王雁南等[15]研究发现解毒洗药溻渍疗法,可提高下肢静脉性溃疡患处血流灌注量和氧分压,显著改善皮损周围的微循环;付赢等[16]采用生大黄、苦参、全蝎等涂擦治疗下肢SD,可以减轻肿胀及瘙痒等不适。
本研究观察组的治疗方法,是针对SD的中西医发病机理确立的标本兼治、内外结合疗法。一方面针对SD湿热下注,壅滞脉络,湿热瘀互结,瘀久生风,致湿疹样皮肤改变的中医病理变化,发挥外用中药直接作用于病变皮肤及皮下组织,对抗致病物质,改善局部血液运行及营养状态的优势[12],自制中药涂剂舒肤液清热燥湿、活血止痒。方中苦参、黄柏清热解毒、燥湿止痒为君药;蛇床子、羌活散风止痒,牡丹皮凉血活血止痛,共为臣药;甘草调和诸药为使药。现代药理研究发现苦参具有抗病毒、抗菌、抗过敏、调节免疫、减轻炎性细胞浸润与皮肤水肿等功效[17];黄柏外用能消炎抗菌,改善局部组织微循环,加快感染创面的皮肤修复[18];蛇床子素具有抗炎、抗氧化、舒张血管、抗血栓,以及类激素样作用[19];牡丹皮具有抗炎、镇静、镇痛、抗过敏作用[20]。一方面为解决微循环障碍、微血栓形成这一使SD湿疹样皮肤改变不断加重的病理状态,依据尿激酶对其有很好的改善作用的研究结果[5],采取尿激酶患肢加压足背静脉快速滴注的方法,使其在15 min半衰期内直接作用于局部微小血管,达到新鲜微血栓部位,溶解血栓,通过改善病损部位微循环,缓解静脉高压,达到恢复血管壁通透功能,提高组织有氧代谢,修复损伤皮肤的作用,进而保护了远端静脉和瓣膜功能,有益于阻止病变发展。
研究结果显示,舒肤液联合患肢加压足背静脉快速滴注尿激酶治疗SD的治疗组,治疗有效率95.7%,采用单纯患肢加压足背静脉快速滴注尿激酶治疗的对照组有效率84.8%,2组在改善皮肤湿疹样炎症反应的诸多症征和总体症征秩和量、减轻肢体肿胀、缩小皮损面积上均有明显效果(P<0.05),且治疗组疗效优于对照组,特别是在缓解瘙痒、减轻皮肤斑丘疹、脱屑、渗液、糜烂、皮损处皮肤水肿等方面作用更加突出(P<0.05)。舒肤液联合患肢加压足背静脉快速滴注尿激酶治疗SD,可能通过清热燥湿、活血止痒,改善湿热瘀的致病病理环境;以及溶解微血栓、改善微循环、缓解静脉高压、抗炎抗免疫等综合作用,协同发挥较好疗效。
综上所述,舒肤液联合患肢加压足背静脉快速滴注尿激酶的治疗方法,可以作为深静脉功能不全合并SD保守治疗的一种较佳选择。

