早期改良预警评分对不同年龄的急性冠状动脉综合征患者发生心搏骤停的预测价值研究
吴婷婷 黄碧珊 李红
(1.福建医科大学护理学院,福建 福州 350101;2.福建卫生职业技术学院护理学院,福建 福州 350101;3.福建医科大学省立临床医学院,福建 福州 350013)
急性冠状动脉综合征(Acute Coronary Syndromes,ACS)患者在住院期间常突发病情恶化,严重者可能发生心搏骤停甚至导致死亡,不仅对患者造成难以挽回的伤害,也给医护人员带来繁重的压力。大多数患者在病情恶化前数小时会出现生命体征异常的警告[1-4],因此,医护人员借助科学的风险评估工具,早期识别出高危患者,提前做好充足的抢救准备,这对提高抢救成功率至关重要。早期改良预警评分(Modified Early Warning Score,MEWS)是由呼吸、心率、收缩压和体温4项生命体征及意识状态构成的一项简单且易于医护人员掌握,并使用最为广泛的风险评估工具。英国重症监护协会和伦敦皇家医科大学已推荐将MEWS作为识别急诊或普通病房患者病情变化的风险评估工具[5],美国心肺复苏指南推荐MEWS作为心搏骤停早期预警的评估工具[6]。Churpek等[7]研究结果显示,MEWS能预测心搏骤停的发生,受试者工作特征曲线(the receiver operating characteristic curve,ROC)下的面积为0.76。但Kim等[8]研究结果显示,MEWS在心搏骤停发生前8 h 仍有45.3%的患者评分仅为1~2分,且无上升的趋势。随着年龄的增加,机体会发生生理或病理改变,生命体征的取值范围会发生相关性的变化[9],而基于生命体征构建的MEWS对不同年龄的患者的预测敏感性也可能存在差异。因此,本研究旨在探究MEWS对不同年龄ACS患者发生心搏骤停的预测能力,以期为早期识别高危患者提供理论参考。现报告如下。
1 资料与方法
1.1一般资料 采用方便抽样法,选取2012年1月1日—2016年12月30日于福建省3所三级甲等医院出院的ACS患者为研究对象,所有患者均符合我国ACS患者的诊断标准[10-11]。观察组纳入标准:(1)年龄≥18 岁。(2)住院期间发生心搏骤停。(3)住院时间≥24 h。排除标准:(1)发生心搏骤停前,家属已签署放弃胸外按压与除颤等抢救措施。(2)发生院前心搏骤停。(3)在经皮冠状动脉介入治疗手术过程中发生心搏骤停。(4)疾病晚期或合并多器官功能衰竭。(5)植入心脏起搏器的患者由于仪器故障而发生心脏停搏。(6)资料不完整。对照组纳入标准:住院期间未发生心搏骤停的ACS患者。排除标准:资料不完整;出院方式为非医嘱离院的ACS患者。研究者从医院的病历系统查阅资料,对出院主要诊断为“冠状动脉粥样硬化性心脏病、ST段抬高型心肌梗死、非ST段抬高型心肌梗死、不稳定性心绞痛及急性冠状动脉综合征”或ICD-10编码为国际疾病分类为“I21或I25”等患者的病历资料进行严格筛查。发生院内心搏骤停患者的病历至少要有“患者发生心搏骤停/室颤,立即进行心肺复苏术/除颤等处理”等的记录,如果患者在住院期间多次发生心搏骤停,只收集第1次发生心搏骤停的资料。对照组采用Excel中RAND( )函数生成随机数字,将20 925例未发生心搏骤停的ACS患者按照住院号排序,根据住院年份、ACS患者的疾病类型及心搏骤停发生科室(普通病房和ICU)以频数1∶3的比例随机选取住院期间未发生心搏骤停的ACS患者。共有412例的ACS患者在住院期间发生心搏骤停,严格按照纳入和排除标准纳入病例,排除院前发生心搏骤停48例、术中发生心搏骤停33例、入院24 h内发生心搏骤停97例、资料不全10例、在心搏骤停发生前患者及其家属签署放弃抢救的44例、患者处于疾病晚期或多器官功能障碍的16例,最终观察组纳入发生心搏骤停者164例,对照组纳入未发生心搏骤停的患者521例。两组患者一般资料比较差异无统计学意义(P>0.05),其他具体的数值参照前期研究结果[2]。其中观察组平均年龄(71.31±11.51)岁,对照组平均年龄(65.78±12.84)岁,差异有统计学意义(P<0.05),与以往研究结果中年龄是心搏骤停的影响因素的结果一致[12-14]。
1.2方法
1.2.1成立研究小组 本研究在心血管病护理专家和医疗专家的指导下,由1名心内科护士、1名心内科医生及2名护理本科实习生组成研究小组。由心血管病护理与医疗专家对小组成员进行统一培训,使得研究人员对本研究各项指标的定义和意义均有一致的认识。
1.2.2收集资料 两组均采用研究小组自行设计的资料调查表,包括患者的一般资料和生命体征,一般资料主要有患者年龄、性别、ACS类型、高血压及高血脂等合并症;生命体征即体温、脉搏、呼吸、收缩压、舒张压及意识状态(AVPU)等。观察组收集心搏骤停发生前24 h、16 h、8 h、1 h和0.5 h的生命体征及意识状态,若收集的时间点资料缺失,用最近1次时间点的资料代替,但时间前后不超过1 h,若就近也无资料记录则视为数据缺失,缺失值采用均值插补的方法进行处理。对照组选取住院期间资料较为完整的24 h作为资料收集的时间点,其他资料收集的方法同观察组。
1.3评价标准 采用MEWS评价患者预后情况。MEWS[5]包括呼吸、心率、收缩压、体温(腋温)及AVPU。AVPU表示:alert=清醒、voice=对声音有反应、pain=对疼痛有反应、unresponsible=无反应,在本研究中分别指清醒、嗜睡、昏睡或浅昏迷、深昏迷,MEWS评分标准计算得分,见表1。MEWS得分越高,预后越差。
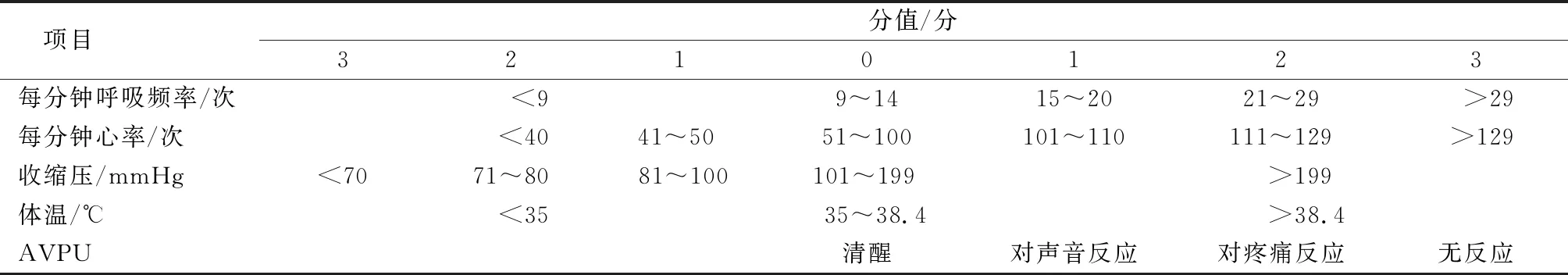
表1 MEWS评分标准计算得分
2 结果
2.1两组患者心搏骤停发生前24 h各时间点MEWS得分情况 见表2。
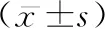
表2 两组患者心搏骤停发生前24 h各时间点MEWS得分情况 分
2.2MEWS对ACS患者发生心搏骤停的预测能力分析 从心搏骤停发生前24~0.5 h,MEWS评分ROC曲线下的面积AUC从0.66(0.60~0.72)上升至0.82(0.78~0.87),预测效能中等。将研究对象分为高龄(≥70岁)及非高龄(<70岁),结果显示:MEWS对心搏骤停的预测能力依次为:<70岁患者、所有患者、≥70岁患者,见表3和图1。
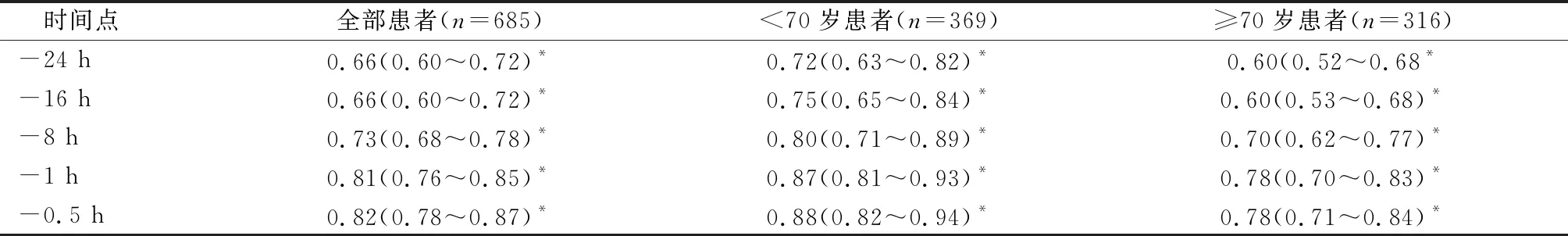
表3 MEWS评分对不同年龄段的ACS患者发生心搏骤停预测能力的AUC值
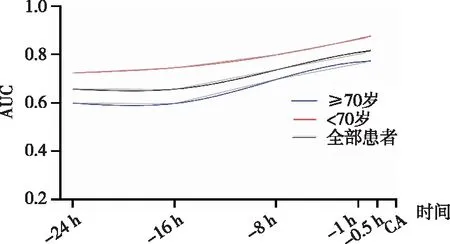
图1 MEWS对不同年龄段的ACS患者发生心搏骤停预测能力AUC图
2.3≥70岁与<70岁患者发生心搏骤停前生命体征的变化情况 参照MEWS及临床常用生命体征的临界值,将164例发生心搏骤停患者的各项生命体征分为正常值和异常值(取心搏骤停发生前8 h的生命体征进行分析),与<70岁患者相比,≥70岁的患者在心搏骤停发生前8 h脉搏和收缩压为异常值所占的比例较小,差异有统计学意义(P<0.05),其他生命体征比较,差异无统计学意义(P>0.05)。见表4。
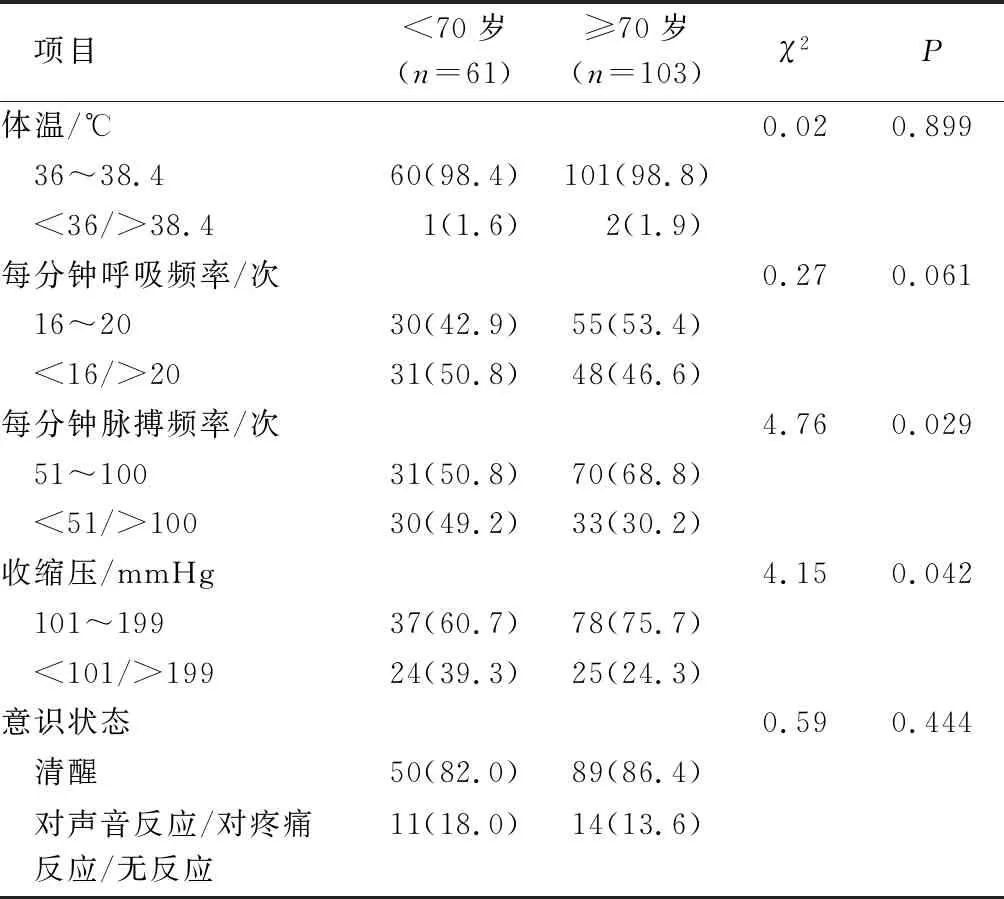
表4 ≥70岁与<70岁ACS患者发生心搏骤停前8 h生命体征变化情况(n=164) 例
3 讨论
3.1MEWS对ACS患者发生心搏骤停预测能力分析 MEWS是一项操作简单、临床观察方便,能快速识别患者急性病情恶化并提醒医护人员进行及时干预的病情预警评估工具。本研究结果显示,从心搏骤停发生前24 h至0.5 h,观察组MEWS分值从(2.13±1.37)分上升至(3.08±1.72)分,且呈持续上升趋势,而对照组MEWS分值则稳定在1分左右,两组间各时间点的差异均有统计学意义(P<0.001),ROC曲线下的面积AUC从0.66(0.60~0.72)上升至0.82(0.78~0.87),差异有统计学意义(P<0.001),表明MEWS对ACS患者发生心搏骤停具有一定的预测价值,但预测效能中等。Kim等[8]的研究结果显示,从心搏骤停发生前24~0.5 h,MEWS的分值从2(1~3)增加到3(2~5),但仍然有46.8%的患者未见有明显的升高趋势;Churpek等[15]研究结果也显示,观察组与对照组相比,MEWS分值的差异有统计学意义,但在心搏骤停发生前的48 h内 ROC曲线下的面积AUC最高仅为0.77(0.71~0.82),当AUC>0.8时才考虑应用于临床,本研究在心搏骤停发生前8 hMEWS评分的AUC值仍然为0.73,当心搏骤停发生前1 h和0.5 h时AUC值才>0.8,而且很接近心搏骤停发生的时间。因此,提示MEWS可能需要到临近事件发生时才具有灵敏性,难以进行早期预测。
3.2年龄对MEWS预测ACS患者发生心搏骤停的影响 本研究结果发现,MEWS对年龄<70岁ACS患者的预测效能显著高于年龄≥70岁者,从心搏骤停发生前24~0.5 h,MEWS评分ROC曲线下面积AUC值从0.72(0.63~0.82)升高至0.88(0.82~0.94),而年龄≥70岁患者的AUC值始终<0.8,表明MEWS对年龄≥70岁患者预测效能较差。Edelson等[16]研究结果显示,随着年龄增加,MEWS对心搏骤停的预测能力逐渐下降,高龄患者(≥75岁)与非高龄患者(<75岁)AUC值分别为0.71(0.68~0.75) vs 0.85(0.82~0.88 ),差异有统计学意义(P<0.001),≥75岁患者的MEWS得分也较低,分别为2 (1~3) vs 3 (2~5),差异有统计学意义(P<0.001)。但Shamout等[17]研究却认为,MEWS对年龄>45岁患者发生心搏骤停、非计划转入ICU及死亡的预测能力高于16~45岁的患者,认为MEWS不适用于年轻患者,这一年龄分界值与本研究有较大的不同,可能与本研究中年龄<45岁的患者仅占5%,使得未对更年轻的患者进行分层分析,从某种角度上解释,本研究的结果与Shamout等[17]并无矛盾。此外,Shamout等[17]用年龄进行校正后发现MEWS对心搏骤停、非计划转入ICU及死亡这一合并指标的预测准确性得到明显提高。因此,MEWS对不同年龄患者的预测敏感性不同,在使用MEWS评分预测患者病情变化时必须要考虑年龄这一影响因素。
3.3年龄对ACS患者发生心搏骤停前生命体征变化的影响 不同年龄的患者其生命体征的正常值范围也会有所不同,影响最大的是脉搏和血压。本研究参照MEWS中各项生命体征的正常值(即得分为0的范围)及临床常用的成年人正常值,将各项生命体征分为正常值和异常值,在心搏骤停发生前,年龄≥70岁患者中,脉搏和收缩压仍为正常值的比例明显高于年龄<70岁的患者,差异有统计学意义(P<0.05)。说明在心搏骤停前年龄≥70岁的患者中,有更多患者的生命体征仍然为正常值,使得医护人员误把其当成“正常人”而疏于防范,导致心搏骤停猝不及防的发生,而医护人员疲于应对,最终影响患者的预后。与Edelson等[16]研究结果相似。年龄对MEWS造成影响的原因可能与MEWS中各项生命体征的正常值范围不再适应高龄患者。当年龄逐渐增加时,脉搏的正常值范围逐渐缩小,收缩压的正常取值范围逐渐增大,呼吸和体温的变化较小[17]。Bleyer等[18]认为,当生命体征的取值范围固定不变时,随着年龄的增加,死亡率也逐渐增加。此外,由于人体的心血管输出量、肺活量和肌酐清除率等随着年龄的增加逐渐下降,且患者年龄越大合并症可能越多,需要服用药物(如β阻滞剂)的可能性也较大,这些药物会削弱患者在应激状态下的生理反应[19],导致脉搏和收缩压等生命体征的改变程度受到抑制。
综上所述,随着年龄的增加,心搏骤停的发生率也逐步上升,而高龄患者在发生心搏骤停前生命体征的变化敏感性反而下降,这不利于医护人员通过观察生命体征的变化来早期识别出高危的患者,建议今后可在MEWS评分中增加年龄这一指标,有助于提高其对心搏骤停预测的准确性。同时,由于MEWS中生命体征的取值范围不再适用于所有年龄的患者,目前已有根据新生儿及儿童的生理特点,划分出适合个体的生命体征临界值,从而构建了新生儿MEWS[20]及儿童MEWS[21],今后的研究需对高龄患者生命体征的临界值重新划分,分别构建适合不同年龄阶段的MEWS评分,尤其是老年患者,以提高风险预测模型的准确性。除此之外,对于高龄患者今后还可探索加入其他敏感指标来提高MEWS的预测能力,如合并症、生化指标和服药情况(如β受体阻滞剂等)等。

