二甲双胍联合胰岛素治疗对2 型糖尿病患者血糖控制水平及并发症发生率的影响
蒋东晓
德惠福阳医院内科,吉林德惠 130302
随着人们生活习惯以及饮食结构的变化, 超重以及肥胖人群越来越多,糖尿病患病率也越来越高,且呈年轻化趋势发展。 临床将该疾病分为1 型和2 型糖尿病两种,其中2 型糖尿病多发于成年人群[1]。2 型糖尿病主要由胰岛素利用障碍或者胰岛素分泌不足导致的,主要特征即血糖持续升高,多尿、消瘦等,随着病情进展,会引起神经、大血管以及微血管病变,引起相应并发症,危及生命安全,因此需及时治疗[2-3]。 常见治疗方法有胰岛素注射,但单一治疗疗效有限。 二甲双胍是有效的降糖药物,明显提高胰岛素敏感性,在改善胰岛素抵抗方面有显著作用,可与胰岛素联用,提高糖尿病的临床疗效[4]。 为彰显二甲双胍、胰岛素联合治疗的优越性, 现选择2019 年5 月—2020 年8 月收治的78 例2型糖尿病患者进行以下研究。 现报道如下。
1 资料与方法
1.1 一般资料
以简单随机抽样法纳入78 例2 型糖尿病患者作为研究对象,以抽签方式将其分为参照组和治疗组(每组39 例)。参照组27 例男性,12 例女性;年龄35~77 岁,平均(55.16±4.56)岁;病程3~27 年,平均(15.16±4.80)年;身体质量指数23~29 kg/m2,平均(25.98±2.88)kg/m2。 治疗组29 例男性,10 例女性; 年龄33~71 岁, 平均(55.28±4.49)岁;病程4~27 年,平均(15.08±4.74)年;身体质量指数22~30 kg/m2,平均(26.01±2.79)kg/m2。 对比两组研究对象年龄、性别、病程等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:患者年龄均在18 岁以上;患者意识清醒且无沟通障碍;依从性好;患者临床资料完整;患者和家属对该次项目知情且签署意愿书。
排除标准:合并肝病、肺结核、肾衰竭、恶性肿瘤以及精神分裂等严重疾病患者;合并糖尿病并发症患者;全身感染性疾病患者;患者糖尿病急性并发症患者;1型糖尿病及特殊类型糖尿病患者;怀孕或者哺乳期女性。
1.2 方法
参照组行胰岛素治疗。 皮下注射甘精胰岛素注射液(国药准字J20140052,规格3 mL:300 单位),初始剂量为0.2 U/(kg·d),1 次/d,根据血糖水平变化调整注射剂量。 治疗周期为12 周。
治疗组行二甲双胍、胰岛素联合治疗。胰岛素使用方式与参照组一致。口服二甲双胍(国药准字H44024853,规格:0.25 g×48 片),0.5 g/次,3 次/d。 治疗周期同上。
1.3 观察指标
①血糖代谢指标。 选择北京百龙腾科技发展有限公司提供的罗氏生化分析仪, 型号为Modular P800,分别于治疗前后采集4 mL 静脉血,测定空腹血糖、餐后2 h血糖,分别采用放射免疫法和葡萄糖氧化酶法测定,采用离子层析法测定糖化血红蛋白含量[5-6]。
②血脂代谢指标。 仪器选择全自动生化分析仪(型号AU5800),分别于治疗前后采集患者静脉血4 mL,离心处理后待测,低密度脂蛋白胆固醇、高密度脂蛋白胆固醇、三酰甘油均采用酶法测定[7]。
③胰岛β 细胞功能。 胰岛素抵抗指数=空腹胰岛素×空腹血糖/22.5[8]。 胰岛素分泌指数=20×空腹胰岛素/(空腹血糖-3.5)[9]。
④并发症情况。 对患者随访8 个月,统计两组出现糖尿病足、糖尿病视网膜病变、糖尿病肾病等糖尿病并发症情况。
1.4 统计方法
采用SPSS 20.0 统计学软件分析数据,计量资料用均数±标准差(±s)表示,组间比较采用t 检验;计数资料采用率(%)表示,组间比较采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组血糖代谢指标对比
治疗前, 两组患者血糖代谢指标差异无统计学意义(P>0.05)。 治疗后,治疗组患者空腹血糖、餐后2 h 血糖、糖化血红蛋白含量等指标优于参照组,差异有统计学意义(P<0.05)。 见表1。
表1 两组血糖代谢指标对比(±s)
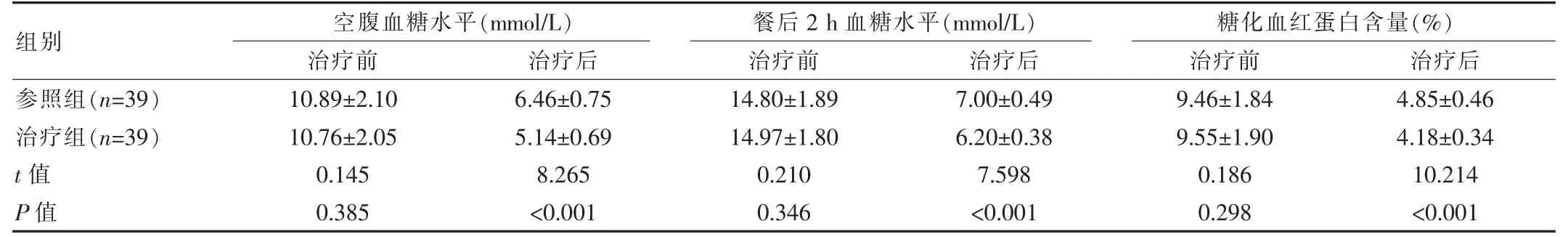
表1 两组血糖代谢指标对比(±s)
组别参照组(n=39)治疗组(n=39)t 值P 值空腹血糖水平(mmol/L)治疗前治疗后餐后2 h 血糖水平(mmol/L)治疗前治疗后10.89±2.10 10.76±2.05 0.145 0.385 6.46±0.75 5.14±0.69 8.265<0.001 14.80±1.89 14.97±1.80 0.210 0.346 7.00±0.49 6.20±0.38 7.598<0.001糖化血红蛋白含量(%)治疗前治疗后9.46±1.84 9.55±1.90 0.186 0.298 4.85±0.46 4.18±0.34 10.214<0.001
2.2 两组血脂代谢指标对比
治疗前,两组血脂代谢指标差异无统计学意义(P>0.05)。 治疗后,治疗组低密度脂蛋白胆固醇、高密度脂蛋白胆固醇、三酰甘油等指标优于参照组,差异有统计学意义(P<0.05)。 见表2。
表2 两组血脂代谢指标对比[(±s),mmol/L]
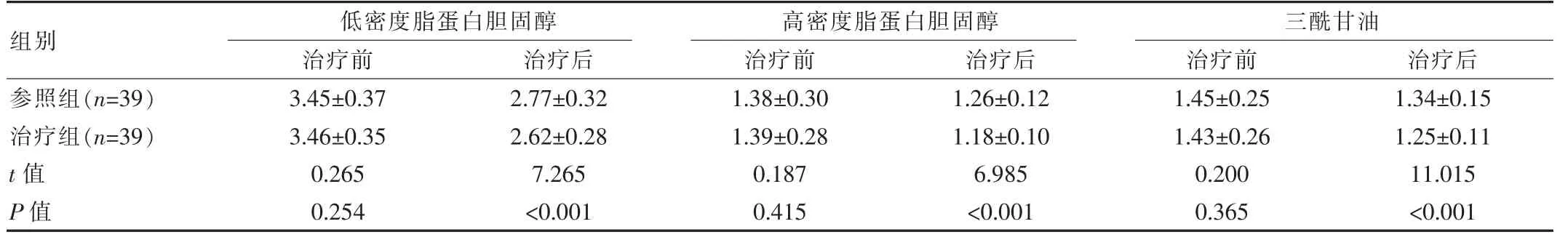
表2 两组血脂代谢指标对比[(±s),mmol/L]
组别参照组(n=39)治疗组(n=39)t 值P 值低密度脂蛋白胆固醇治疗前治疗后高密度脂蛋白胆固醇治疗前治疗后3.45±0.37 3.46±0.35 0.265 0.254 2.77±0.32 2.62±0.28 7.265<0.001 1.38±0.30 1.39±0.28 0.187 0.415 1.26±0.12 1.18±0.10 6.985<0.001三酰甘油治疗前治疗后1.45±0.25 1.43±0.26 0.200 0.365 1.34±0.15 1.25±0.11 11.015<0.001
2.3 两组患者胰岛β 细胞功能对比
治疗前,两组患者胰岛β 细胞功能指标,差异无统计学意义(P>0.05)。治疗后,治疗组胰岛素抵抗指数、胰岛素分泌指数等指标优于参照组, 差异有统计学意义(P<0.05)。 见表3。
表3 两组患者胰岛β 细胞功能对比(±s)
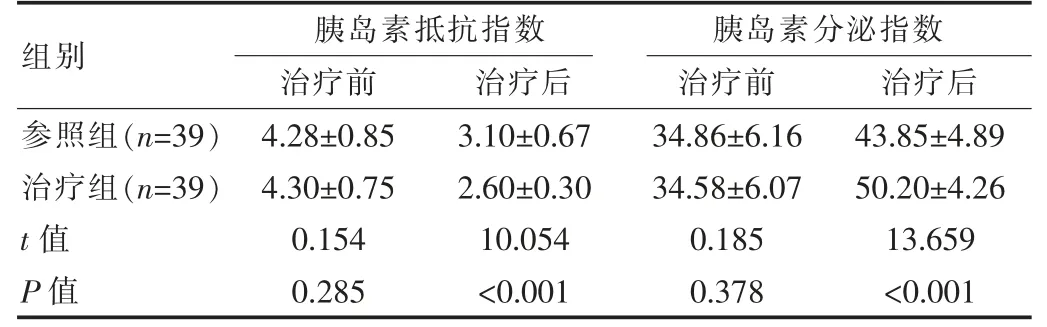
表3 两组患者胰岛β 细胞功能对比(±s)
组别胰岛素抵抗指数治疗前治疗后胰岛素分泌指数治疗前治疗后参照组(n=39)治疗组(n=39)t 值P 值4.28±0.85 4.30±0.75 0.154 0.285 3.10±0.67 2.60±0.30 10.054<0.001 34.86±6.16 34.58±6.07 0.185 0.378 43.85±4.89 50.20±4.26 13.659<0.001
2.4 两组患者并发症发生率对比
治疗组患者并发症发生率优于参照组, 差异有统计学意义(P<0.05)。 见表4。
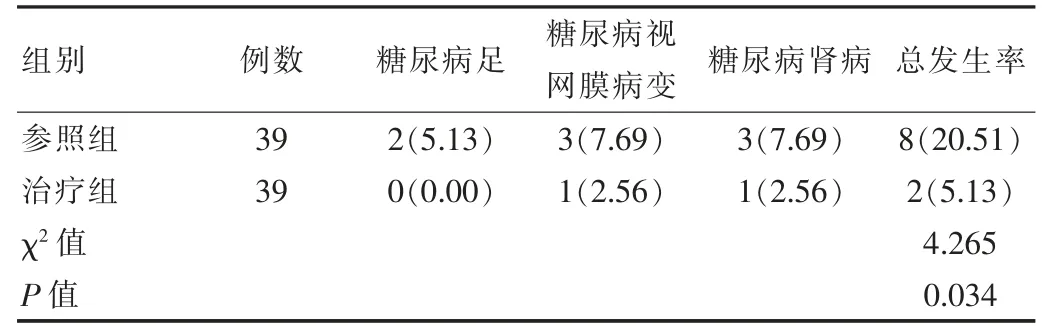
表4 两组患者并发症发生率对比[n(%)]
3 讨论
随着人们生活方式、饮食结构的改变,糖尿病患病率越来越高,其中2 型糖尿病的发病率已经超过10%[10]。2 型糖尿病典型症状即多饮多食、多尿、体重减轻等,但大多数患者患病初期并无明显症状, 直至出现慢性并发症才发现该疾病。 2 型糖尿病发病机制复杂,但与胰岛β 细胞功能异常以及胰岛素抵抗有密切相关性[11]。胰岛β 细胞功能异常时可能出现胰岛素分泌不足, 导致血糖上升。 胰岛素抵抗会导致机体吸收葡萄糖能力下降,导致血糖上升,胰岛素分泌代偿性提高。 由此可见,改善胰岛β 细胞功能、 胰岛素抵抗是治疗2 型糖尿病的关键[12-13]。
皮下注射胰岛素是2 型糖尿病的常用治疗方式,甘精胰岛素是一种常用抗糖尿病药, 可发挥其调节糖代谢作用,此药物进行皮下注射后,可有效促进脂肪、骨骼肌等周围末梢组织抑制肝葡萄糖产生以及摄取葡萄糖,进而控制血糖[14]。 虽然皮下注射胰岛素有一定控糖效果,但持续效果较短,疗效有限,因此往往需要联合其他降糖药物联合使用[15]。二甲双胍是临床应用率较高的双胍类降糖药物,可抑制肝糖原输出,同时增加外周组织对葡萄糖的利用,从而达到控制血糖的目的,尤其适用于体重肥胖的2 型糖尿病[16]。当用于2 型糖尿病时与胰岛素联合应用,可减轻血糖的波动[17]。 结果显示治疗组血糖代谢指标、 血脂代谢指标以及胰岛β 细胞功能明显优于参照组(P<0.05)。说明二甲双胍联合胰岛素能控制血糖并改善胰岛β 细胞功能。周莉桢等[18]研究中对130 例糖尿病患者进行对比研究,结果显示,较B组55.38%,A 组血糖控制率89.23%更高(P<0.05),A 组胰岛素抵抗指数明显低于B 组, 胰岛素分泌指数明显高于B 组(P<0.05)。 这一研究结果与该次研究相似,再次证实了二甲双胍联合胰岛素治疗2 型糖尿病的效果较好。 该次研究结果显示,较参照组20.51%,治疗组糖尿病足、糖尿病视网膜病变、糖尿病肾病等糖尿病并发症发生率5.13%更低(P<0.05)。 说明联合治疗方案能明显降低糖尿病并发症。 主要是因为联合应用后血糖控制效果更好,能减轻对神经、血管等组织的负面影响,进而降低并发症发生率。
综上所述, 二甲双胍联合胰岛素治疗2 型糖尿病能有效控制血糖水平,改善胰岛素抵抗,建议优先选择。

