智能手机言语训练结合头针治疗脑卒中后非流畅性失语症临床观察
熊明月,唐妍妍,曹黎花,黄 典,李晓丹,谭 洁
1湖南中医药大学针灸推拿学院,湖南 长沙410208;
2永州市中心医院,湖南 永州425000;
3海南医学院第二附属医院,海南 海口460106
脑卒中常伴意识障碍、认知障碍、肢体运动障碍、言语障碍、情绪障碍等问题,是人类致残的首要病因[1]。急性卒中患者中失语症发生率约为16.6%[2],卒中后失语症(post-stroke aphasia,PSA)是指卒中导致语言中枢受损而出现的患者自发讲话、听理解、复述、命名、阅读和书写等6个部分语言能力的受损或者丧失,进而导致日常沟通及活动受阻[3]。根据流畅度表现可分为流畅性失语及非流畅性失语,目前,临床上针对非流畅性失语症常见干预措施包括言语-语言训练、中西药物、高压氧、非侵入性脑部刺激、针灸等综合手段,但仍存在治疗延续性欠佳,依从性不足,整体康复效果欠佳[4]。近年来,头针结合中医理论与大脑皮层功能定位头皮投影理论,取得较好的临床疗效,涌现诸多学派如焦氏、方氏头针。近几年欧美研究人员亦开始将移动设备如平板电脑引入失语症康复领域,通过开发相关软件进行失语症远程管理及家庭延续性治疗,是未来失语症治疗的发展趋势之一[5]。本研究利用智能手机这一移动设备导入训练素材及下载相关应用程序,为失语症患者设计相关言语训练项目,并结合头针进行临床干预,以期探索一种适宜基层开展的新型失语症综合疗法,现报道如下。
1 临床资料
1.1 病例选择标准
1.1.1 诊断标准 ①脑卒中诊断标准:符合2015年中国脑血管疾病分类之脑卒中诊断标准[6],并经头部影像学结果确诊。②非流畅性失语症诊断标准:符合脑卒中西医诊断标准,并参照西方失语症成套测验(the western aphasia battery,WAB)各项评分确定为失语症,且分型属于非流畅性失语,即言语流畅度评分为0~4分。
1.1.2 纳入标准 ①18~70岁,呼吸、脉搏及血压等基本情况稳定,意识清醒且能配合言语评估及治疗,卒中发生1周以上、6个月以内;②经WAB评估确定为非流畅性失语症;③初次发病或多次发病不伴言语障碍;④不伴帕金森、血管性痴呆等疾病;⑤发病前有使用智能手机的经验,且能完成模拟训练。
1.1.3 排除标准 ①病前从未接触普通话的少数民族或山区人群;②多次发病且遗留语言功能障碍;③合并严重认知障碍或焦虑抑郁等情绪;④合并明显视听觉问题;⑤不能配合语言功能检查者;⑥存在严重器质性疾病。
1.1.4 剔除标准 ①出现并发症、不良事件或特殊反应,不宜继续实验;②中途停止治疗。
1.2 一般资料
选取永州市中心医院2020年2—12月门诊及住院治疗的脑卒中后非流畅性失语症患者46例。根据随机数字表法分成对照组和观察组各23例,观察组1例因跌倒骨折退出治疗,2例转上级医院治疗,对照组2例因个人原因中途停止治疗,1例转县级医院治疗,最终分别纳入20例。2组一般情况包括年龄、病程、性别、职业、临床诊断及受教育程度等比较,差异无统计学意义(P>0.05),见表1。本研究经永州市中心医院伦理委员会批准,所有患者及家属均签署知情同意书。
2 方 法
2.1 治疗方法
2.1.1 对照组 2组根据障碍情况给予PT、OT及物理治疗等综合康复,促进患者整体功能恢复。针对语言障碍,对照组依次进行常规言语训练及头针治疗。
2.1.1.1 常规言语训练:包括利用教具、图卡等在治疗室内进行的一对一口颜面动作、听理解、复述、命名、日常沟通、阅读及书写训练。每次30 min,1次/d,5次/周,共治疗4周。
2.1.1.2 头针治疗:参照焦氏头针功能分区理论体系及《针灸技术操作规范第二部分:头针》进行规范定位治疗。分别针刺言语一、二、三区,由前后正中线中点向后移0.5 cm,随后连接至眉枕线与鬓角发际前缘相交处,此区下2/5部分即为言语一区;顶骨结节下2 cm处引3 cm长直线,使其平行于前后正中线,此即为言语二区;由耳尖直上1.5 cm,向前后各引2 cm水平线为晕听区,晕听区中点向后引4 cm长水平线为言语三区。具体操作流程如下:患者取适宜体位,暴露相应头皮,常规消毒,然后采用华佗牌0.3 mm×40 mm规格不锈钢针,针体与头皮呈30度角快速进入,当针尖到达帽状腱膜下层时行捻转手法2 min(200 r/min),后使针与头皮平行深入3~5 cm,再行提插手法2 min,最后留针30 min,1次/d,5次/周,共治疗4周。
2.1.2 观察组 观察组在对照组基础上增加智能手机言语训练,每日1次,共50 min。在第1次失语症评估结束后,言语治疗师对家属进行智能手机言语训练督导培训,并完成1次治疗室内模拟训练,确保家属及患者掌握训练形式。发放训练考勤卡,用于家属对照完成训练内容,记录每日训练时长及训练次数,治疗师于次日对照考勤卡确认前1 d训练完成情况。具体训练项目包括口颜面动作训练、表达训练及交流训练,家属在适宜时间提供手机,提示患者开始训练,并确保训练不受外界干扰,同时在患者停顿时给予适当提示。为避免训练内容与评估项目吻合而干扰评估结果造成偏倚,所有视频录制的训练项目均制成对应图片,在2组的常规训练中同步进行。
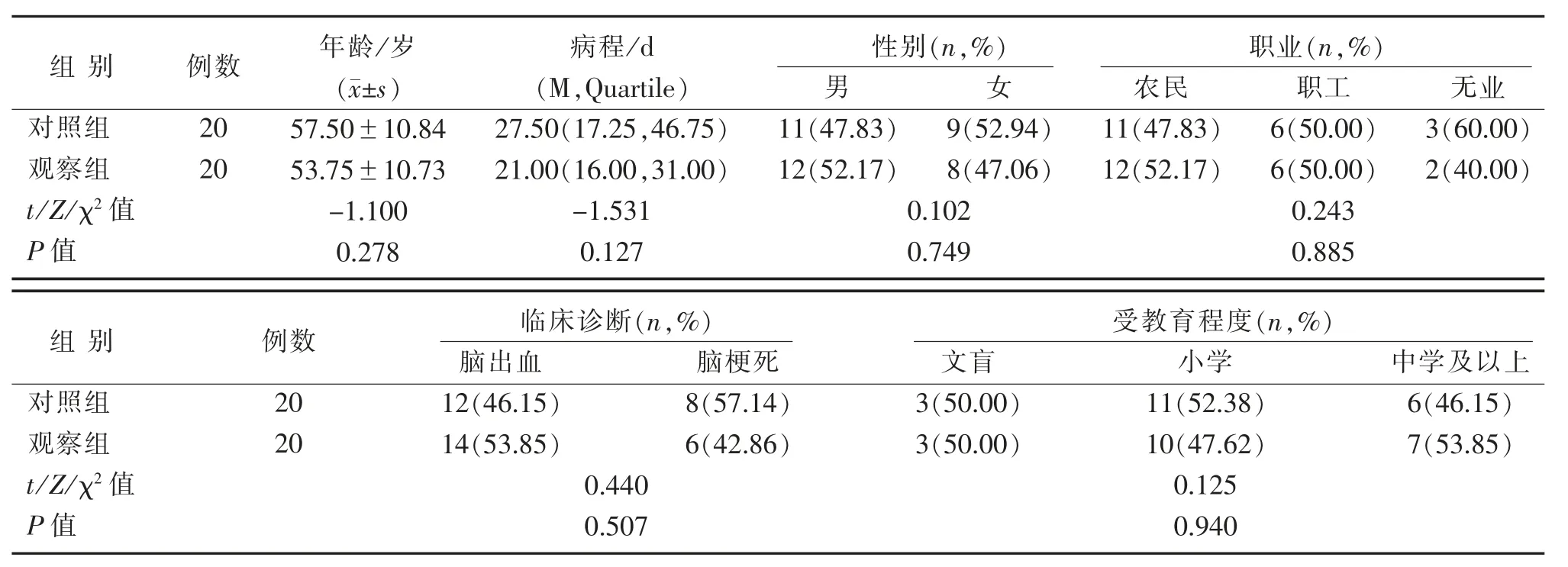
表1 2组一般资料比较Table 1 Comparison of general data between two groups
2.1.2.1 口颜面动作训练 针对存在口颜面失用及言语失用的患者,言语治疗师分别录制口颜面动作视频如张嘴、咂唇、伸舌、鼓腮等,言语轮替动作如“a、i、u”“ba-da-la”“哥哥-弟弟”等,患者对照视频进行模仿练习,每次10 min,1次/d,共训练2周(第1~2周)。
2.1.2.2 表达训练 将日常生活涉及的用品及活动(包括一日三餐、水果、衣物、电器、日常用品、交通工具、洗漱、休闲娱乐)分别以情景视频形式提前录制,共120条,分成4组,并分次导入家属手机内,在家属引导下进行训练。患者跟随每个视频语音复述5次,每日完成30个视频练习,1次/d,每次20 min,每周更换1次训练内容,共训练4周。
2.1.2.3 交流板训练 通过智能手机图片存储系统为患者提供电子沟通交流板,包括生活场景(进食、穿衣、洗澡、修饰、如厕、转移、行走及娱乐)、训练场景(运动治疗、作业治疗、语言治疗、输液、高压氧、针灸及理疗)、相关家庭人物及医务人员,家属根据言语治疗师设计的主题出示交流板供患者进行辅助表达,20 min/d,共训练4周。
2.2 观察指标
2.2.1 WAB语言功能评估 选取WAB言语项目中的听理解、命名、复述、自发言语及失语商(Aphasia Quotient,AQ)作为观察指标,失语商=(听理解/20+自发言语+命名/10+复述/10)×2,反映失语患者整体语言能力,正常AQ为98.4~99.6分,AQ<93.8分为失语症。通过以上指标评估失语症患者各项语言功能的改善情况,得分越高,代表语言能力越好。
2.2.2 BDAE失语严重程度分级 言语治疗师根据患者整体语言表现采用波士顿诊断性失语症检查(Boston diagnostic aphasia examination,BDAE)严重程度分级进行失语程度评定,通过分级变化来判断语言功能改善情况。具体分为0~5级:①表达、理解均存在明显障碍为0级,语言障碍最为严重;②可说出或理解少量词汇为1级;③能理解或表达简单短语,但有明显语法错误为2级;④日常用语的理解和表达无明显错误为3级;⑤对复杂谈话理解困难,可以较好表达自己意愿,但言语不流畅为4级;⑥有极轻微理解或表达障碍,仅自己能察觉为5级。
2.2.3 CADL-T 通过实用性语言交流能力检查(communication activities of daily living test,CADLT)评估患者治疗前后的实用性日常沟通能力,共34个分测项目,每个项目均为0~4分,总分为136分,得分越高,代表实用性交流能力越好。
2.3 统计学方法
使用SPSS 26.0进行数据分析。计量资料符合正态分布采用(±s)表示,独立样本t检验法进行差异性分析;非正态分布数据使用(M,Quartile)描述,使用非参数检验(2组别使用u检验,治疗前后使用Wilcoxon符号秩检验)进行差异性分析。对于计数资料,使用频数的形式进行描述,使用χ2分析法(包括连续性校正法)。等级资料使用非参数检验进行差异性分析。以P<0.05差异具有统计学意义,本次检验均为双侧检验。
3 结 果
3.1 2组治疗前后WAB各项评分比较
治疗前,2组自发言语、听理解、复述、命名、AQ各项评分比较,差异无统计学意义(P>0.05)。观察组治疗前后组内比较,自发言语、听理解、复述、命名、AQ等各项得分明显高于治疗前,差异均具有统计学意义(P<0.05);对照组治疗前后组内复述、命名及AQ得分比较,差异具有统计学意义(P<0.05),但自发言语及听理解得分比较,差异无统计学意义(P>0.05)。治疗后2组间各项得分比较,观察组均明显优于对照组,差异具有统计学意义(P<0.05)。见表2。
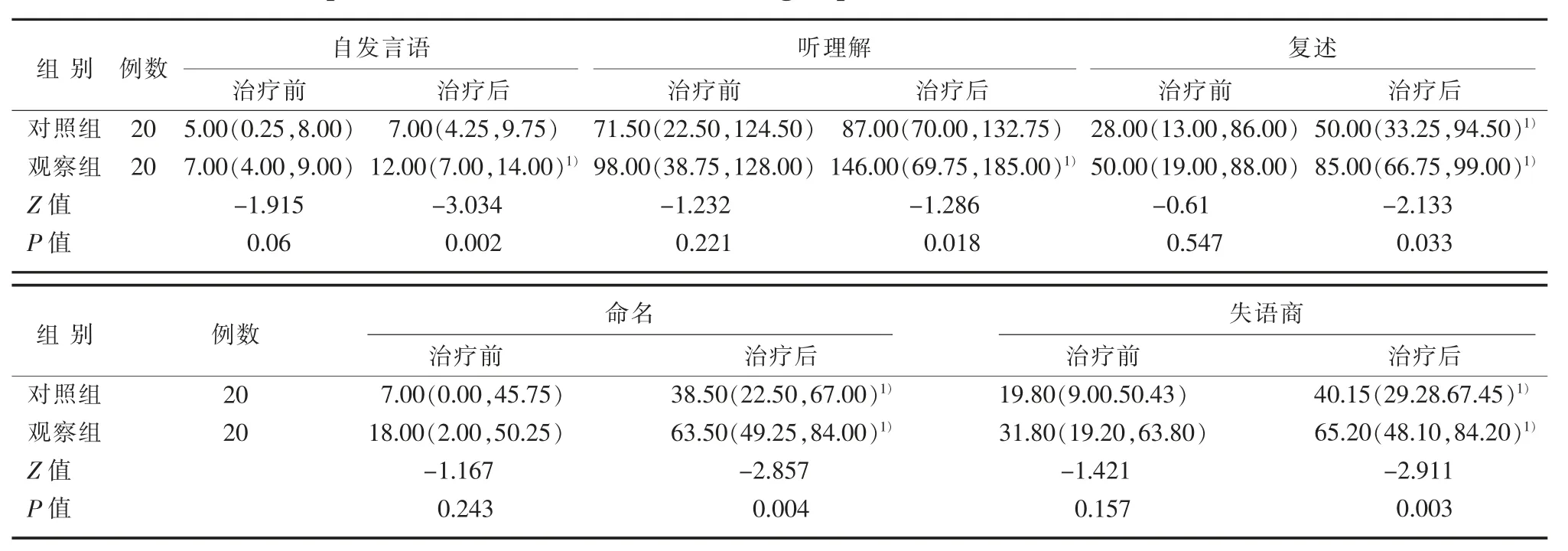
表2 2组治疗前后WAB各项评分及AQ值比较(M,Quartile) 分Table 2 Comparison of WAB scores between two groups before and after treatment(M,Quartile)S cores
3.2 2组治疗前后BDAE严重程度分级比较
治疗前,2组BDAE分级分布,观察组中有4例为0级,10例为1级,6例为2级;对照组中有6例为0级,9例为1级,4例为2级,1例为3级,2组分布情况经差异检验得出Z=-0.554,P=0.620,差异无统计学意义,具有可比性。观察组治疗后共有1例为0级,1例为1级,8例为2级,5例为3级,5例为4级;对照组共有3例为0级,4例1级,8例为2级,3例为3级,2例为4级,2组分布情况经差异检验得出Z=-2.030,P=0.042,差异具有统计学意义,治疗后观察组失语严重程度分级明显优于对照组。
3.3 2组治疗前后CADL-T评分比较
观察组治疗前后CADL-T得分进步明显,对比分析Z=-3.922,P=0.001,差异有统计学意义;对照组治疗前后CADL-T得分稍有改善,对比分析Z=-1.403,P=0.161,差异无统计学意义。治疗前,2组CADL-T得分进行差异组间比较,Z=-0.291,P=0.301,差异无统计学意义,具有可比性;治疗后组间比较,Z=-4.099,P=0.001,观察组评分明显高于对照组,差异有统计学意义。
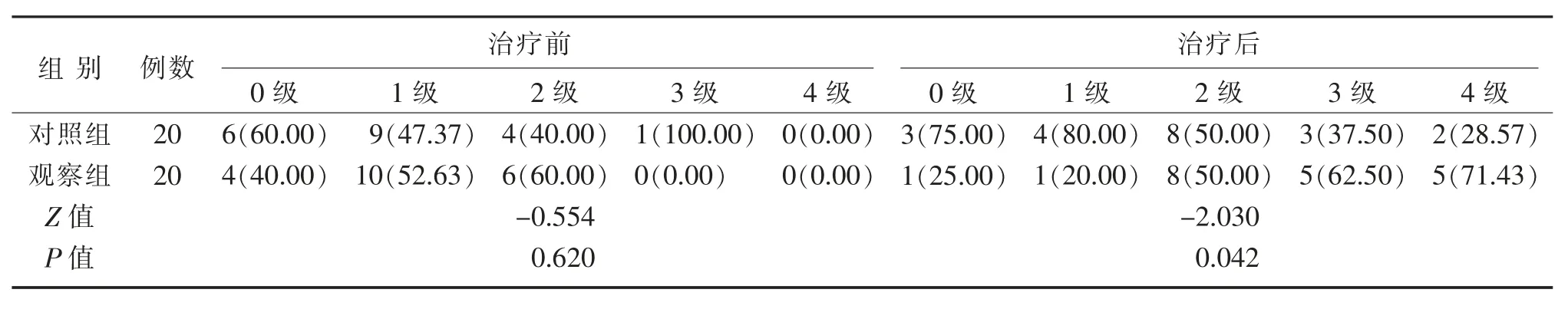
表3 2组治疗前后BDAE严重程度分级比较(n,%)Table 3 Comparison of BDAE severity grade between two groups before and after treatment(n,%)
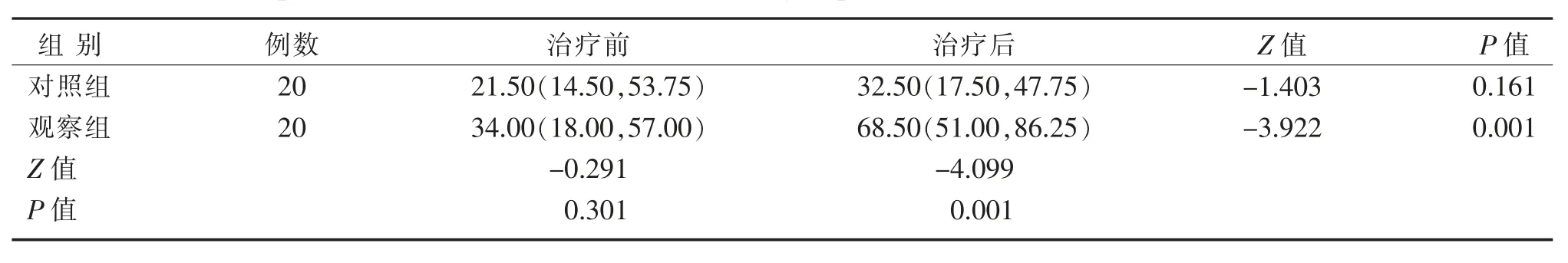
表4 2组治疗前后CADL-T评分比较(M,Quartile) 分Table 4 Comparison of CADL-T scores between two groups before and after treatment(M,Quartile)S cores
4 讨 论
失语症作为脑血管病后常见并发症,多因大脑语言功能区和相关语言网络受到损害所致[7],因此治疗关键应在脑部。中医认为头为精明之府、诸阳之会,“灵机记性在脑者”,头部腧穴与言语功能密切相关。现代研究表明,针刺语言中枢和病灶部位的头皮投影区,可改善病灶部位及语言区域血液供应,促进侧支循环建立,激活语言中枢,最终恢复其神经传导通路[8]。焦氏头针根据脑功能解剖将头部刺激区分为13区,本研究在常规治疗基础上采用焦氏头针定位理论对非流畅性失语症患者进行头针治疗,因此2组治疗后复述、命名及AQ值均有不同程度提升,与刘薇等[9-10]研究结果一致。
失语症现代康复新技术层出不穷,但言语训练仍是治疗失语症最基础且有效的方式之一。研究已证明失语症训练效果在一定程度上与训练强度呈正相关,但在目前我国失语症治疗维持每天1次,30 min/次,且大部分地区医保政策不涵盖语言训练的情况下,如何有效提高失语症训练强度及深度是亟须解决的问题。
4.1 智能手机言语训练结合头针可改善失语症患者自发言语、听理解、复述、命名及AQ得分
受年龄及文化水平等影响,目前我国经济欠发达地区的失语症患者极少部分能在医院和家中使用计算机、平板电脑和智能手机进行言语训练[11]。GUO等[12]利用iPad的Access2Aphasia软件进行的失语症远程评估与面对面评估结果进行比较,具有高度一致性,提示未来失语症评估与治疗的模式将逐步实现远程化。KURLAND等[13-14]对慢性失语症患者进行了基于iPad的家庭训练,通过在iBooks作者中创建文本,在图片、文字和视频中添加语义、音位和正字法线索为患者提供训练,结果报告不同程度失语患者均得到提高,提示iPad在个性化的家庭实践中有很大的潜力来维持和加强传统失语症的康复效果。同时已有学者利用Neolexon®软件对早期失语症进行多中心对照研究干预,探索移动设备在早期失语症训练中的价值[15]。国内暂无关于移动设备技术运用于失语症康复领域的临床研究。考虑到本地失语症患者年龄跨度大、受教育程度低以及家属参与训练的质量控制问题,本研究根据当地居民生活习惯设计基础口颜面动作、日常图片及动作视频训练内容,通过智能手机这一移动设备为40例亚急性期非流畅性失语症患者进行强化训练4周,每周更新训练内容,通过考勤卡确保所有患者均完成20次训练。在本次研究中对照组自发言语及听理解改善不明显,符合以往临床研究,提示传统治疗手段对于失语症患者的自发言语及听理解改善有限。相比之下,观察组的自发言语、听理解改善明显,同时治疗后观察组的复述、命名及AQ得分明显高于对照组,其机制可能为:①该方式大大增加了语言训练强度及维度,不造成额外经济负担,患者及家属依从性强;②人类核心镜像神经元系统(mirror neuron system,MNS)与大脑核心语言功能区重叠,当观看具有现实意义且能被理解的动作时可激活镜像神经元系统,激活语义理解、词汇提取及输出通路[16-18]。本研究中智能手机言语训练中的日常常见动作视频的观看、复述及命名有效地激活了各语言通路,因而有效提升了患者自发言语、听理解、复述、命名以及AQ值,一定程度上改善了BDAE分级。
4.2 智能手机言语训练结合头针可改善失语症患者语言严重程度及实用性交流能力
本次研究通过指导及协助患者使用照相机图片存储系统进行辅助交流,不仅从视听途径反复输入刺激,强化语音输入及输出,对患者交流自信的建立亦有帮助。针对失语症的辅助与替代沟通系统多以纸质版的图册或字卡为主,因携带及保存不便,实际运用率低。本研究尝试通过照相机图片系统将其电子化,便于制作及使用,提高实践频率,一定程度改变了失语症患者的生活模式,提高了其日常沟通能力和生活质量。因此与对照组的传统治疗相比,观察组实用交流能力得到有效提升,与美国阿德勒失语症中心相关研究结果一致,该中心在失语症训练中引入iPad内置软件和应用商城常见APP包括日常沟通辅助程序(如照相机)、娱乐程序(如会说话的汤姆猫)以及认知言语辅助程序(如日历)帮助患者进行日常交流[19]。此外,SITREN等[20]发现基于移动设备的失语症训练会受到患者执行能力及视空间注意能力的影响。因此,评估及提高患者设备操作能力及认知功能是基于移动设备进行言语训练的重要方面。本研究排除具有明显认知障碍、视听觉功能问题的患者,选取具备智能手机操作经验且保留文字阅读能力的患者,确保患者能从此项治疗中获益。
5 小 结
综上所述,智能手机言语训练结合头针治疗对脑卒中后非流畅性失语患者的自发自语、复述、听理解、命名、AQ、BDAE失语症严重程度分级及实用交流能力有明显改善作用。随着移动技术在失语症评估治疗领域的快速发展,根据患者失语症类型、年龄、兴趣及意愿选择合适的应用程序尤为关键,核心原则在于根据治疗方案来选择应用程序,而不是让应用程序左右治疗方案。此疗法可行性高、效果明显,值得临床及家庭应用,同时为未来开展失语症远程治疗、管理以及失语症移动管理平台开发等提供临床支持,但本研究样本量不足,未进行失语症亚型讨论及远期语言功能评估,未对无效病例深入探究。未来需要多中心、大样本量、失语症各亚型的研究,为智能手机介导下的言语训练程序的科学设计和临床观察提供可靠依据。

