颞侧球结膜眼红指数、眼部症状评分、视觉模拟量表评分在翼状胬肉切除联合自体结膜移植术后眼表炎症状态评价中的应用研究
薛 涛,郑雪丽
(1.咸阳市第一人民医院眼科,陕西 咸阳 712000;2.咸阳市第一人民医院白内障中心,陕西 咸阳 712000)
翼状胬肉为眼科常见病,在影响美观的同时,可因纤维血管组织侵入角膜面引起角膜散光或使瞳孔区受到遮挡而导致视力损伤[1]。目前,针对此病通常采用手术切除联合自体结膜移植的方法治疗。相关研究[2]表明,此手术后患者眼表炎症程度过高,极易导致疾病再次复发。故应于翼状胬肉手术治疗后有效控制患者眼表炎症,以使其获得理想的远期预后。既往多通过观察患者结膜充血状态来评判眼表炎症程度,但此方法易出现主观误差且无法量化,不利于医师为患者制定合理的术后抗炎治疗方案[3-4]。近年来,眼表综合分析仪应用于临床,能够对结膜充血状态及颞侧球结膜眼红指数(Temporal Conjunctival Hyperemia Index,TCHI)进行分析,从而对眼表炎症做出客观评估[5]。本研究尝试应用TCHI、眼部症状评分(Ocular Symptom Score,OSS)及视觉模拟量表(Visual Analogue Scale,VAS)对翼状胬肉术后患者眼表炎症状态开展动态评估,以期指导临床更好地开展抗炎治疗。
1 资料与方法
1.1 一般资料 研究对象为咸阳市第一人民医院眼科2017年7月至2019年7月接受翼状胬肉切除联合自体结膜移植术治疗的100例患者,其中男性42例,女性58例;年龄41~67岁,平均(54.37±6.80)岁;病灶平均面积(6.49±2.76)mm2。病例纳入标准:①眼部检查可见睑裂区纤维血管膜增生,翼状侵入角膜缘2~5 mm;②年龄>18岁,均为初发;③意识清晰,不存在认知障碍。排除标准:①既往有眼部手术史;②存在慢性泪囊炎、角膜炎等其他眼表疾病;③存在类风湿关节炎、糖尿病等免疫代谢性疾病;④近期应用过影响角膜上皮生长代谢的药物。本研究经本院医学伦理委员会批准,患者均于知情同意书上签字。
1.2 研究方法
1.2.1 手术方法:术前3 d用妥布霉素地塞米松滴眼液(国药准字H20073655)对患者结膜囊进行清洁。让患者保持仰卧位,常规消毒患眼,以0.5%盐酸丙美卡因滴眼液(国药准字H20103352)行表面麻醉后用开睑器开睑,再于患眼结膜下注射2%利多卡因(国药准字H20023777)1.0 ml浸润麻醉。用显微剪自胬肉颈将球结膜剪开,对角膜面胬肉组织做逆行分离处理后暴露出巩膜,暴露面积为4 mm×4 mm,剪除残留于角膜及巩膜面的胬肉组织。将少许2%利多卡因注射于上方球结膜下,使结膜上皮隆起。根据巩膜暴露面积大小取一块球结膜瓣,展平后置于暴露的巩膜上,使上皮面朝上且其角膜缘对准暴露区,最后用10-0显微缝线对位缝合。
1.2.2 术后眼表抗炎治疗:术后患眼滴妥布霉素地塞米松滴眼液,4次/d。同时,典必殊每晚涂抹1次。术后2周改为氯替泼诺妥布霉素滴眼液(国药准字J20170015),4次/d。术后1个月改为氟米龙滴眼液(国药准字J20180068)及普拉洛芬滴眼液(国药准字H20093827),4次/d。患者均于7~12 d拆除结膜缝线。
1.3 观察指标 ①分别采用OSS、VAS对患者术前,术后1、3、7、10 d,术后1、2个月眼部症状及疼痛度进行评价。OSS为翼状胬肉活动性评分中的一部分,评价项目包括眼疲劳、异物感、干涩感、烧灼感、眼痛等,每项均以0~3分的4级评分法评分,总分值越高,患者眼部症状程度越重[6]。VAS以0~10分进行评分,分数越高表示疼痛越重[7]。②使用Keratograph 5M眼表综合分析仪(德国Oculus公司)检测患者术前,术后1、3、7、10 d,术后1、2个月TCHI。检测方法:取患者正前方注视位,调节焦距直到物像清晰为止,拍摄后利用软件进行分析。TCHI值越高,患者炎症状况越重。③应用Log MAR视力表对患者术前、术后2个月最佳矫正视力(BCVA)进行检查。④术后用浸湿的荧光染色条轻触患者结膜囊,要求患者瞬目3~4次后目视前方,用裂隙灯显微镜钴蓝光对患眼进行照射,然后对角膜荧光素染色情况进行观察,以此了解其愈合情况(无荧光素染色为上皮缺损区完全愈合)[8]。

2 结 果
2.1 术前及术后各时间点OSS评分比较 见表1。患者术前及术后各时间点OSS评分比较差异有统计学意义(P<0.05)。术后1 d OSS评分最高,与术前比较有统计学差异(t=26.896,P=0.000)。患者OSS评分随着时间推移逐渐降低,术后7、10 d恢复到术前水平(t=1.196、1.068,P=0.233、0.287),术后1、2个月OSS评分低于术前(t=16.337、25.077,均P<0.05)。
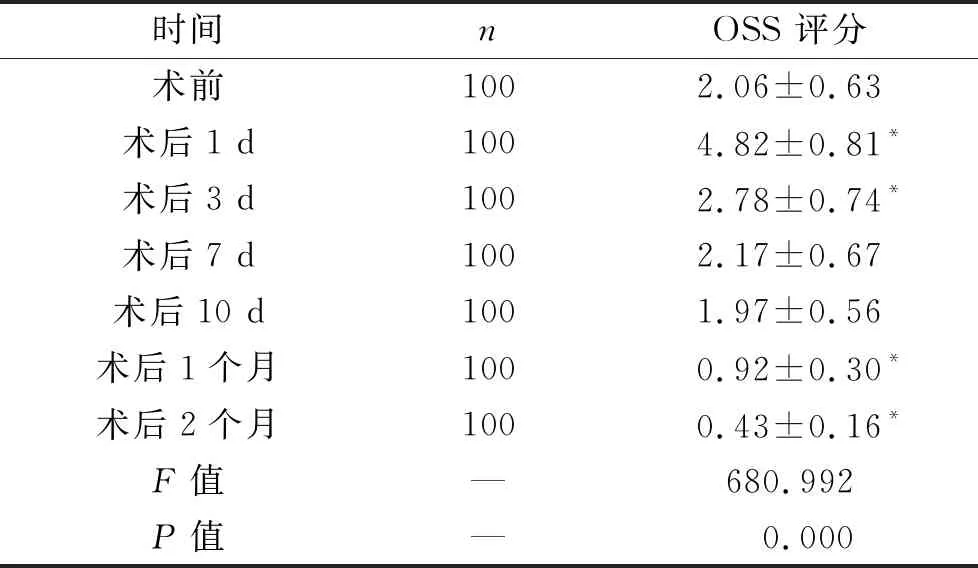
表1 术前及术后各时间点OSS评分比较(分)
2.2 术前及术后各时间点VAS评分比较 见表2。患者术前及术后各时间点VAS评分比较差异有统计学意义(P<0.05)。术前少部分患者存在轻微刺痛感,术后1 d患者疼痛度最重,主要表现为烧灼痛,与术前比较有统计学差异(t=29.513,P=0.000)。患者VAS评分随着时间推移逐渐降低,但术后3、7、10 d仍高于术前(t=26.905、23.807、12.492,均P<0.05)。术后1个月VAS评分降至术前水平(t=1.000,P=0.319)。术后2个月VAS评分低于术前(t=16.887,P=0.000)。

表2 术前及术后各时间点VAS评分比较(分)
2.3 术前及术后各时间点TCHI比较 见表3。患者术前及术后各时间点TCHI比较差异有统计学意义(P<0.05)。术后1 d TCHI最高,与术前相比有统计学差异(t=13.729,P=0.000)。患者TCHI随着时间推移不断降低,术后7、10 d恢复到术前水平(t=0.846、1.555,P=0.399、0.121)。术后1、2个月TCHI低于术前(t=4.985、10.173,均P<0.05)。

表3 术前及术后各时间点TCHI比较
2.4 手术前后BCVA及角膜上皮愈合情况比较 患者术前BCVA为0.37±0.15,术后2个月为0.11±0.04,术后2个月BCVA明显低于术前(t=16.748,P=0.000)。术后角膜荧光素钠染色面积逐渐缩小,至术后10 d角膜荧光素钠染色完全消失。
3 讨 论
翼状胬肉的发生、进展及手术预后和眼表炎症关系密切[9]。Siak等[10]研究发现,与正常结膜组织相比,翼状胬肉组织中核因子-κB(NF-κB)通路激活,肿瘤坏死因子-α表达上调,且在肿瘤坏死因子-α刺激下,翼状胬肉成纤维细胞NF-κB典型或非典型信号通路活化,基质金属蛋白酶-1、2、3表达水平增高。杨欣等[11]利用活体共焦显微镜对人眼翼状胬肉进行检查发现,病变组织头部角膜上皮及邻近细胞间散在炎性细胞、树突状细胞浸润。因此,翼状胬肉手术后进行有效的眼表抗炎治疗对于患者病情控制及预后具有重要意义。
眼红是眼表炎症最为直接的表现,其由炎性因子刺激引起结膜扩张、充血所致[12]。眼表综合分析仪可通过自动化分析结膜血管在巩膜中的占比来推算出TCHI,进而对眼表炎症做出反映[13]。Downie等[14]研究证实,采用眼表综合分析仪分析眼红的准确性高于临床医师应用相关量表做出的评价。对翼状胬肉患者术后炎症的动态变化进行追踪,有助于正确选择抗炎治疗药物及把握停药时机,亦有助于对抗炎效果做出有效评价[15-16]。因此,本研究应用TCHI这一眼表炎症指数及其他主观症状评分对翼状胬肉患者术后眼表炎症状态进行了评估并开展相关研究。翼状胬肉患者TCHI>1.2提示眼表存在炎症[17]。本研究结果显示,术前患者TCHI为1.84±0.57,术后1 d上升至3.09±0.71,分析其原因可能是手术过程中一系列侵入性操作导致机体组织受损并引起手术应激,使大量炎性因子释放,从而出现眼表炎症[18]。术后抗炎治疗后,患者TCHI于术后7 d降至术前水平,提示抗炎治疗介入的最佳时期为3~7 d,运用有效药物进行抗炎治疗对于患者眼表炎症的控制具有积极意义。之后随着抗炎治疗的开展及角膜上皮逐渐愈合,患者术后1个月TCHI降至术前水平以下,提示炎症基本受到控制。从此时开始减少抗炎药物的用量可保证患者用药安全性。
OSS为翼状胬肉活动性评分中的一部分。相关研究[19-20]表明,翼状胬肉活动性评分与翼状胬肉组织附近炎性细胞、微血管密度具有一定相关性。陈实玉等[21]研究显示,OSS可对准分子激光角膜上皮瓣下磨镶术患者术后耐受度做出有效评价。VAS则是评价患者主观疼痛度的可靠指标。本研究结果显示,术后反映患者主观躯体情况的OSS、VAS评分逐渐下降,术后1~2个月趋于稳定。上述评分变化和患者眼表炎症变化基本趋向一致,可见OSS、VAS评分能作为评估翼状胬肉手术患者术后主观炎症状态的指标。
综上所述,翼状胬肉切除联合自体结膜移植术后采取阶梯式抗炎治疗方法可有效控制患者眼表炎症,降低TCHI及OSS、VAS评分,故采用上述主客观指标可对抗炎治疗方案的制定起到指导作用。而如何利用TCHI及OSS、VAS评分变化为患者开展更精准规范的抗炎治疗,仍然是眼科疾病抗炎治疗领域研究的方向。

