Bobath模式护理干预对脑瘫患儿进食功能、运动功能及 日常生活活动能力的影响
李丽 苏珍辉 胡杨 刘志雄 刘洪文
湖南省儿童医院,长沙 410007
脑瘫的发生主要由受孕至婴儿期婴儿脑部发生非进行性损伤及发育缺陷导致,患儿症状以运动障碍,姿势、行为异常为主要表现〔1〕,同时,由于脑瘫患儿常伴有肌张力动摇及头部控制力低等症状,导致其在进食时常伴有流涎、先科及吞咽困难等情况,进而影响其日常生活活动能力。临床常规对脑瘫患儿实施皮肤护理、喂养护理等措施,但由于患儿年龄较低,加上疾病的干扰,导致护理措施难以达到预计效果〔2〕,陈雨等〔3〕研究指出,可采用Bobath模式护理对脑瘫患儿进行干预,即通过在对脑瘫患儿进行护理时,将神经发育学理论融入其中,进而以神经、运动、姿势3个维度的发育作为基础,对患儿进行干预,纠正其异常姿势,促进其肌张力恢复正常水平,进而改善其日常生活活动能力。本文拟探讨Bobath模式护理干预对脑瘫患儿进食功能、运动功能及日常生活能力的影响。
1 资料与方法
1.1 一般资料
选取2016年6月至2019年1月在湖南省儿童医院进行脑瘫治疗的70例患儿。纳入标准:①患儿经检查,符合《小儿脑性瘫痪诊疗指南探讨》〔4〕中相关诊断标准;②患儿在治疗期间,由1名及以上家长陪同;③患儿对治疗方案耐受;④患儿家长对本次研究知情,并自愿参与。排除标准:①患儿伴有皮肤组织损伤、感染性疾病等对本次研究存在影响的疾病,②患儿伴有心、肝、肾等内脏先天性疾病或功能严重障碍,③患儿无法按时进行复诊或配合随访工作。其中男39例,女31例;年龄3~7岁,平均(4.68±1.84)岁;粗大运动分级:Ⅱ级41例、Ⅲ级29例。将患儿随机分为常规组及研究组,每组患儿35例,两组患儿一般情况及粗大运动分级经比较差异无统计学意义(P>0.05),具有可比性。见表1。

表1 两组患儿一般情况及粗大运动分级
1.2 护理方法
对常规组患儿行常规护理:①进食干预,包括餐具的选择、食物种类干预,保证患儿所食食物营养水平较高,且易消化等;②皮肤护理,包括肢体及口周皮肤护理;③环境及日常生活护理;包括保证病房整洁、按时通风,同时对伴有便秘及腹泻等症状的患儿采取对症处理;④运动干预,指导并帮助患儿进行适量运动,并在日常生活中指导患儿家长对患儿肢体进行被动运动训练,以提高其运动功能;⑤心理干预及健康教育,告知患儿家长小儿脑瘫发生、发展的影响因素及治疗过程中的注意事项,了解其心理状态,并采取有效措施对患儿家长进行针对性心理干预,另外,鼓励其说出内心想法,并针对患儿家长存在的疑虑进行耐心回答。对研究组患儿在常规护理基础上实施Bobath模式护理干预,即由从事该科室护理工作时间≥2年的护理人员对患儿及患儿家长进行指导干预,包括体位干预、进食动作分解训练、肢体功能训练等,其具体方法包括以下内容。
1.2.1进食体位干预 在患儿进食时将其放置于坐姿校正椅上,根据患儿身高、臂长等参数对椅背、坐高等进行调整,是 患儿头部处于正中位置,避免其后仰,同时保证左右肢体对称、全脚掌着地、调整餐桌至患儿剑突水平,如患儿难以自我控制肢体运动,可适当使用矫正带进行约束,对起病较重,难以保持独立坐位的患儿,可指导患儿家长将患儿抱坐于其腿上,并使用左手固定患儿肩胛带,右手协助患儿进行进食锻炼。
1.2.2进食主动运动干预 由护理人员对进食动作进行分解,并在患儿面前演练,指导患儿进行模仿,即使患儿保持良好进食体位后,左手抓住扶手,使身体保持稳定,右手联系使用勺子的方法,包括抓握、翻转、至口、放下等,在患儿进行训练时,护理人员应通过语言指令调整患儿联系速度、改变方面及运动范围,锻炼频率为10组/次,2次/d。
1.2.3手口眼协调训练 通过语言指导患儿进行头部控制,肢体对称及分离运动,并由护理人员从患儿前、后、左、右四个方面对患儿进行轻推,鼓励患儿保持平衡,若患儿能够保持平衡,适当加大力度,若患儿无法保持平衡,则在保护患儿对侧的基础上,在其轻推患儿,锻炼时间为5 min/次,2次/d。
1.2.4上肢功能锻炼 护理人员使用玩具或食物对患儿进行引诱,使其将上肢伸展至指定位置,之后指导患儿进行肢体伸展,手部抓取、释放及双上肢对称运动,在开展训练时,应有至少1名患儿家长陪同,并协助护理人员完成此项训练,对于无法自行完成该训练的患儿,可由护理人员使用较小力量对患儿进行引导,锻炼频率为10组/次,2次/d。
1.2.5肢体运动训练 包括:①抬头训练,协助患儿根据指令,进行头后仰、下垂或偏向一侧训练:②运动训练,指导并协助患儿开展行走训练,初期可帮助患儿保持平衡,待其能够掌握平衡方法后,使其进行独立行走;③关节活动训练,由患儿肩、胯等近端大关节开始,至手指及脚趾等关节进行被动运动,以保证其关节活动能力。
1.2.6日常生活能力训练 指导患儿在进食后开展自我清洁动作,即由患儿自行拿起餐巾纸,擦拭其口周皮肤,并将餐具摆放整齐,对桌面进行适当清洁,在开展该项训练前,由护理人员进行相应操作,并使患儿观看,以提高其对各项动作的理解程度,另外,在开展该项训练的过程中,护理人员通过语言提醒等措施对患儿运动速度进行干预。
1.3 观察指标
比较两组患儿干预前及干预3个月后进食功能、运动功能及日常生活活动能力,具体包括以下方面。1.3.1进食功能 记录患儿1日内3次进食时间,并计算其平均值,采用进食时间反应患儿进食功能改善情况,进食时间越短,表明患儿进食功能越好。
1.3.2运动功能 采用粗大运动功能评价量表(GMFM)88项〔5〕的站立维度(D区)及步行、跑、跳维度(E区)对两组患儿进行运动功能评价,其评分越高,表明患儿运动功能越高。
1.3.3日常生活活动能力 采用日常生活活动能力量表(ADL)〔6〕对两组患儿进行日常生活活动能力评价,该来表包括包括个人卫生活动、进食动作等9个维度,共计50项条目,各条目评分为0~2分,满分为100分,分数越高表明患儿日常生活活动能力越强。
1.4 统计学方法
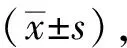
2 结果
2.1 两组患儿干预前后进餐时间比较
两组患儿干预前,其进餐时间差异无统计学意义(P>0.05),干预后,研究组患儿进餐时间为(25.13±5.45)min,显著优于常规组及干预前(P<0.05),见表2。
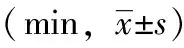
表2 两组患儿干预前后进餐时间比较
2.2 两组患儿干预前后运动功能比较
两组患儿干预前,其GMFM-D区及E区评分比较差异均无统计学意义(均P>0.05),干预后,研究组患儿GMFM-D区及E区评分显著优于常规组及干预前,差异有统计学意义(P<0.05),见表3。
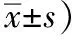
表3 两组患儿干预前后运动功能比较(分,
2.3 两组患儿干预前后日常生活活动能力比较
两组患儿干预前,其ADL评分比较差异无统计学意义(P>0.05),干预后,研究组患儿ADL评分为(57.96±9.82)分,显著优于常规组及干预前(P<0.05),见表4。

表4 两组患儿干预前后日常生活活动能力(分,
3 讨论
脑瘫患儿发生进食及运动功能障碍的主要原因为,肌肉张力异常引起的躯体不自主移动,该情况严重影响患儿日常生活活动能力及生活质量,因此需采取有效护理措施进行干预,但常规护理主要为对患儿畸形辅助特殊器具进食及对患儿家长进行培训等工作,该措施忽略了导致患儿出现进食功能障碍的根本原因,未能有效对患儿肌张力异常情况进行干预,进而难以达到有效干预效果。而Bobath模式护理干预,以神经发育学为基础对患儿采取护理干预〔7〕,通过纠正患儿异常姿势、肢体运动功能等关键问题,对患儿进食、体位、运动等方面开展全面干预,以达到提高患儿相应功能〔8〕,促进其家庭及社会功能改善的目的。
3.1 Bobath模式护理干预能够有效提高患儿进食及运动功能
本次中通过进食时间反应患儿进食功能,即进食时间越短,表明患儿进食功能越高,本次研究结果显示,干预后,研究组患儿进餐时间、GMFM-D区及E区评分显著优于常规组及干预前,导致以上情况的主要原因包括:①常规护理过程中患儿家长对以喂食代替患儿的自主禁食〔9〕,进而导致患儿在进食时多依赖其家长,导致进食的自主性显著降低,同时,家长在对患儿进行喂食时,常忽略患儿呼吸不畅、咀嚼不充分等问题〔10〕,也影响了患儿的进食功能;②通过开展Bobath模式护理干预,使患儿在进食时保持正确的坐姿,并通过开展上肢功能训练,为患儿能够自主进食提供了生理基础〔11〕;③通过事前由护理人员进行演练,提高患儿对运动训练的好奇心及积极性,并使患儿能够更加直观的了解各类动作的细节〔12〕,进而有助于提高干预效果。
3.2 Bobath模式护理干预能够有效提高患儿日常生活活动能力
本次研究结果显示,干预后,研究组患儿ADL评分为显著优于常规组及干预前,表明其日常生活活动能力显著提高,其主要原因包括:①传统护理模式更多的由患儿家长代替患儿进行日常生活活动,进而导致患儿难以直接参与到日常活动中〔13〕,因此常规组评分较低;②通过对患儿进行饮食及运动干预,能够有效促进其相应神经的发育,进而为该组患儿生活能力的提高奠定了基础;③通过循序渐进地对患儿进行引导,并通过语言方式在护理过程中对其进行指导,能够有效提高脑瘫患儿对护理措施的理解程度,进而提高对护理干预措施的依从性〔14〕,也在一定程度上有助于其日常生活能力的提高。
3.3 注意事项
本次研究还发现,开展Bobath模式护理干预应注意以下方面:①在开始研究前,应对相应护理人员进行全面培训,使其了解神经发育学理论知识,以保证该护理模式的顺利实施;②在对患儿进行干预时,应保证至少1名患儿家长在场,一方面避免不良情况的发生,另一方面有助于提高患儿家长护理能力,以便在患儿出院后能够继续开展相应护理措施〔15〕。
综上所述,对脑瘫患儿进行Bobath模式护理干预,能够有效提高其进食功能、运动功能及日常生活活动能力,对改善脑瘫患儿症状及生活质量具有重要意义。
利益冲突所有作者均声明不存在利益冲突

