UE技术+2DUS检查提高诊断乳腺癌腋窝淋巴结转移的效能
鲁晓丹
(平顶山市中医医院超声科,河南 平顶山 467000)
乳腺癌是女性常见的恶性肿瘤,近年来发病率呈逐渐上升趋势,随着病情发展,肿瘤细胞会发生腋窝淋巴结转移,这个阶段的诊断、治疗对挽救患者生命,改善预后有重要意义[1]。超声检查是临床常用的诊断手段,具有简单、快捷、无辐射等优势,二维超声(two-dimensional ultrasound,2DUS)具有高分辨率,对淋巴结形态显示清晰[2];超声弹性成像(utrasound elastography,UE)技术能根据组织软硬程度对疾病进程进行评估[3]。笔者探讨UE技术+2DUS检查诊断乳腺癌腋窝淋巴结转移的效能。
1 资料和方法
1.1 一般资料
选取2019年2月至2020年2月平顶山市中医医院接诊的女性乳腺癌患者89例,年龄36~75岁,平均(56.4±9.2)岁;经手术病理学检查,确诊为乳腺浸润性小叶癌4例,浸润性导管癌77例,髓样癌5例,导管乳头状癌3例;检查前未进行化疗、放疗、内分泌辅助治疗;患者均知情,签署知情同意书。排除其他部位恶性肿瘤、精神或意识障碍及其他重要系统功能障碍患者。
1.2 方法
1.2.1 2DUS与UE检查 采用美国GE公司生产的彩色超声诊断仪(型号为GE LOGIQE9),设置探头频率为9~15 MHz;患者取仰卧位,呼吸稳定后,将乳腺腋窝部位充分暴露。采用2DUS检查乳腺肿瘤同侧腋窝淋巴结大小、形态、淋巴门、钙化情况、皮髓质结构,并测量皮髓质厚度、淋巴结大小,计算淋巴结纵横比。然后开启弹性成像模式,进行UE检查,放置探头于乳腺肿瘤同侧腋窝处,并进行适当加压,获得稳定弹性成像。由两名超声诊断经验丰富的医师分析图像,意见分歧时,商讨后确定。
1.2.2 评估标准 ①2DUS检查:根据淋巴结形态分类,淋巴结皮质形态规则、长径≤0.5 cm为Ⅰ型(正常型),记1分;淋巴结皮质均匀增厚,长径>0.5 cm为Ⅱ型(增厚型),记2分;淋巴门消失为Ⅲ型(低回声型),记3分。其中1分为淋巴结未转移,2、3分为淋巴结转移。②UE检查:淋巴结内成像颜色为绿色或极少部分蓝色为1分;淋巴结蓝色区域<45%为2分;淋巴结蓝色区域≥45%为3分;淋巴结均为蓝色或极少部分绿色为4分。其中1分为淋巴结未转移,2、3、4分为淋巴结转移。③联合诊断:若总评分为≤2分为淋巴结未转移;>2分为淋巴结转移。
1.3 观察指标
皮髓质厚度,淋巴结纵横比,超声评分;乳腺癌腋窝淋巴结转移数,诊断效能(灵敏度、特异度、准确度)。
1.4 统计学方法
数据用SPSS 17.0统计软件分析,P<0.05表示差异具有统计学意义。
2 结果
2.1 皮髓质厚度、淋巴结纵横比、超声评分
经病理学检查,89例乳腺癌患者,腋窝淋巴结转移53例,未转移36例;淋巴结转移患者皮髓质厚度、淋巴结纵横比大于淋巴结未转移患者,超声评分高于淋巴结未转移患者,差异有统计学意义(P<0.05)。详见表1。
表1 两组皮髓质厚度、纵横比、超声评分比较()
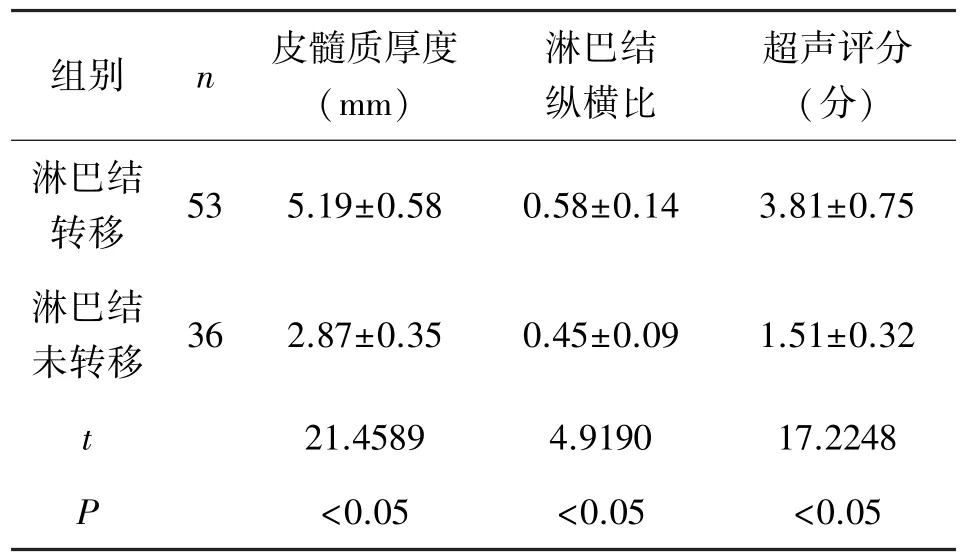
表1 两组皮髓质厚度、纵横比、超声评分比较()
组别 n 皮髓质厚度(mm)淋巴结纵横比超声评分(分)淋巴结转移 53 5.19±0.58 0.58±0.14 3.81±0.75淋巴结未转移 36 2.87±0.35 0.45±0.09 1.51±0.32 t 21.4589 4.9190 17.2248 P<0.05 <0.05 <0.05
2.2 腋窝淋巴结转移
2DUS检查乳腺癌患者,腋窝淋巴结转移45例,未转移44例;UE检查,淋巴结转移45例,未转移44例;联合检查,淋巴结转移56例,未转移33例。详见表2。
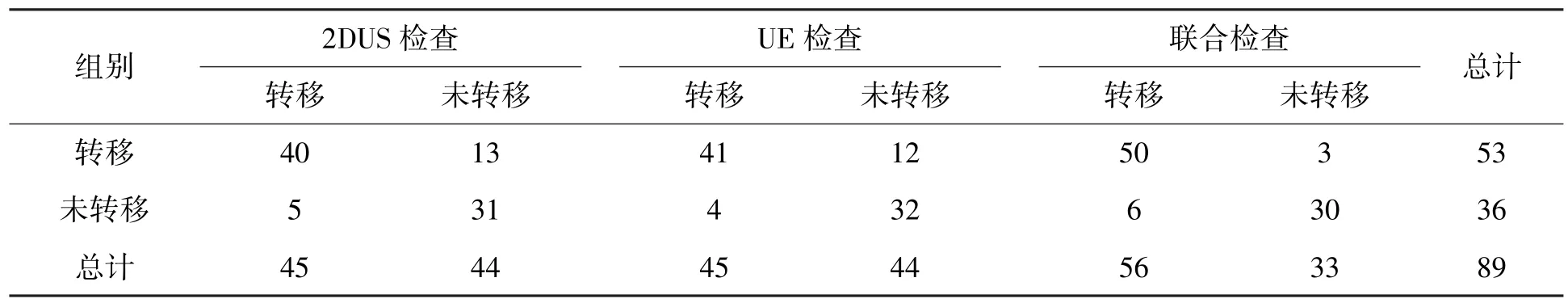
表2 不同方法检查癌腋窝淋巴结转移分析(n)
2.3 诊断效能
联合检查乳腺癌患者腋窝淋巴结转移的灵敏度94.3%,高于2DUS检查75.5%、UE检查77.4%,差异有统计学意义(P<0.05);联合检查的特异度为83.3%、准确度为89.9%,2DUS检查特异度为86.1%、准确度为79.8%,UE检查特异为88.9%、准确度为82.0%,差异无统计学意义(P>0.05)。详见表3。
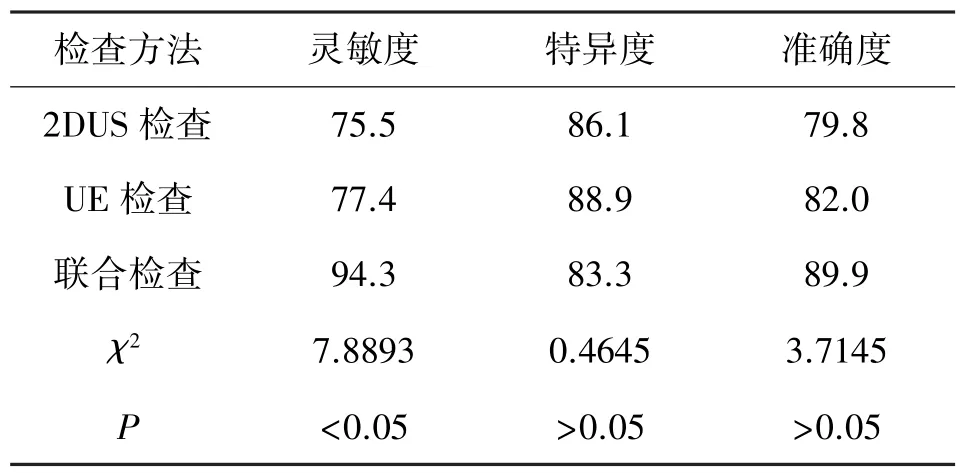
表3 诊断效能(n,%)
3 讨论
腋窝淋巴结是乳腺癌转移的常见部位,评估乳腺癌腋窝淋巴结转移情况对清扫淋巴结方案的制定、改善预后、提高生存率均有重要意义[4-5]。
超声检查是临床常用的影像学检查方法,广泛应用于肿瘤的早期筛查,具有操作简便、无辐射、无创伤等优势,患者接受度较高[6]。刘玉霞等[7]研究表明,2DUS联合UE技术对乳腺癌腋窝淋巴结转移的诊断准确率高达89.9%,有助于病情的准确判断。笔者采用UE技术+2DUS检查显示,89例乳腺癌患者中腋窝淋巴结转移56例,未转移33例;且淋巴结转移患者皮髓质厚度、淋巴结纵横比大于淋巴结未转移患者,超声评分高于淋巴结未转移患者。淋巴结转移患者皮髓质明显增厚,且淋巴结增大,2DUS检查能根据淋巴结形态、大小、皮质厚度、淋巴门状态、血流等特征对转移情况进行评估[8]。UE检查是根据不同组织间弹性系数不同,在组织受到外力压迫时变性程度有所差异,将回声信号移动幅度转化为彩色图像,根据不同弹性系数呈现不同颜色,通过对颜色的观察,判断腋窝淋巴结病灶情况[9-10]。本研究结果显示,联合检查乳腺癌患者腋窝淋巴结转移灵敏度94.3%,高于2DUS检查75.5%、UE检查77.4%。腋窝淋巴结声像图特征极易发生重叠,导致小淋巴结图像难以辨别,而炎性肿大淋巴结等也会出现边界不清晰、回声不均匀而发生误诊、漏诊情况[11];若淋巴结结节出现纤维化,弹性会降低,也会降低准确性。本研究将二者联合应用,取长补短,对淋巴结形态及弹性进行同时检查,从而提高诊断灵敏度,有助于临床治疗方案的制定。
综上所述,UE技术和2DUS检查联合应用,有助于判断乳腺癌腋窝淋巴结转移病情,提高诊断灵敏度,为治疗方案的制定提供可靠依据。

