克罗恩病合并多发性大动脉炎1 例报告并文献复习
孟颖颖 王玉环 唐子斐 吴 婕 唐文娟 黄 瑛
复旦大学附属儿科医院消化科(上海 201102)
克罗恩病(Crohn’s disease,CD)和多发性大动脉炎(Takayasu arteritis,TA)均为慢性炎症性肉芽肿性疾病,发病机制尚不明确。文献报道,CD 和TA 可出现在同一患者中,但CD 合并TA(简称CD-TA)仍极为罕见。CD和TA均可累及多个系统,临床表现多样,TA 起病隐匿,儿童临床表现更不典型,易漏诊误诊。现报告1例儿童CD-TA的临床表现及治疗经过,并进行文献复习,总结CD-TA 的临床表现、诊断、治疗和预后,以提高对疾病的认识。
1 临床资料
女性患儿,10 岁,发热伴腹痛起病,期间出现腹胀、口腔溃疡及四肢皮肤结节,发热时结节更显著,不伴呕吐、腹泻、便血,无关节肿痛和肛周病变,大便1、2 次/d,成形软便,无黏液血丝,体质量稍减轻。发病 1 个月后至复旦大学附属儿科医院就诊。患儿既往史、个人史及家族史无异常。体格检查:身高138.2 cm(P25~P50),体质量25.3 kg(P3~P10),血压90/56 mmHg;神志清,精神可,皮肤无皮疹及出血点,全身浅表淋巴结未及肿大;口唇红润,口腔黏膜可见溃疡,咽稍充血。心、肺、腹无异常;肛周可见皮赘,无肛周脓肿;四肢肌力和肌张力无异常,病理反射未引出。实验室检查:C反应蛋白34 mg/L,血沉44 mm/h,血红蛋白105 g/L,白蛋白33.5 g/L;肝肾功能、电解质无异常;多次自身抗体、T-SPOT、EBV-DNA阴性。胸部CT、心脏超声、心电图及眼底检查无异常。小肠增强磁共振(MRI)示回肠末端、结肠肝曲肠壁增厚。胃镜见胃窦黏膜陈旧性出血点。外院肠镜见直肠、乙状结肠、横结肠、升结肠及回盲部多发溃疡。胶囊镜示小肠、结肠多发溃疡。肠黏膜病理检查示多处肠黏膜活动性炎症,隐窝结构保存,局部见炎性坏死物渗出,皮肤结节活检考虑炎性肉芽肿。结合患儿病史及检查诊断为CD。
患儿诊断CD 后予口服美沙拉嗪、部分肠内营养以及英夫利昔单抗(infliximab,IFX)治疗,IFX 初始剂量为150 mg(5.9 mg/kg)。诱导治疗阶段,患儿腹痛、口腔溃疡、皮肤结节好转,但仍有低热,偶伴稀便,检测IFX 药物浓度低(0.1 μg/mL),增加IFX 剂量至200 mg(7.9 mg/kg),临床症状控制,复测IFX药物浓度2.52 μg/mL。用药期间患儿一度因艰难梭菌感染停用IFX,感染控制后恢复用药。后监测示药物浓度低(0.2 μg/mL),用药间隔缩短为6周,每6~ 8周至医院用药。随着患儿体质量增长,IFX剂量增至250 mg(5.2 mg/kg)。治疗39个月复查药物浓度9 μg/mL。至2019 年6 月IFX 治疗共26 次。患儿无发热、腹痛、腹泻,体质量增至48.2 kg(P50)。每半年左右复查内镜示肠道溃疡愈合,假性息肉样增生和疤痕样改变,部分肠段偶见浅表小溃疡(图1)。患儿CD 达到临床缓解,但病程中血沉轻度升高,自病程34个月起血沉明显升高(52~96 mm/h)。同时出现入睡困难、头晕,半年后进展为睡眠多,易疲劳,体位变动时头晕易摔倒。24 小时动态心电图发现室性早搏3 次,动态监测平均血压84/54 mmHg,最低57/36 mmHg(发生于8:57 pm,患者平静坐位时)。头颅CT 示左颞局部脑外间隙稍宽。脑电图无异常。直立倾斜试验阳性。考虑迷走神经性晕厥,予美托洛尔治疗。此后4 个月患儿晕厥7 次,其中3 次伴短暂意识丧失,1 次伴抽搐,体位改变、直视强光、行走及封闭环境中均可诱发晕厥,发作时可伴黑矇、眩晕、胸闷及下肢无力。病程38个月起出现间歇性跛行,4 个月后出现左上肢活动后无力。之后2 个月住院体检发现双上肢血压低,脉搏微弱,双侧颈部及腹股沟区闻及血管杂音;血管超声提示多处动脉(头臂干、双侧颈总、锁骨下及上肢动脉,右侧颈内动脉,左侧股总、股浅、髂外及腘动脉)管壁不均匀增厚,部分伴狭窄;头颈CT血管造影(CT angiography,CTA)提示头颈部多发动脉管壁增厚,多发管腔闭塞伴侧枝循环形成(图2),诊断为TA。遂停用IFX,口服泼尼松50 mg/d、吗替麦考酚酯1.25 g/d及阿司匹林治疗,继续口服美沙拉嗪。激素治疗9 个月后随访,泼尼松缓慢减量至25 mg/d,CD及TA持续临床缓解。
2 讨论
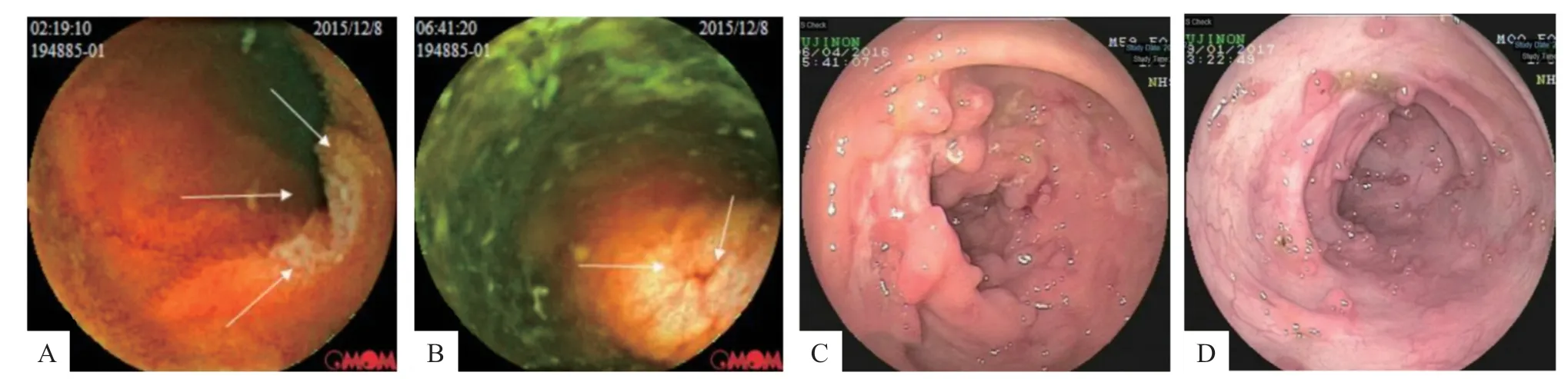
图1 患儿内镜表现

图2 患儿头颈CTA 表现
以“crohn disease OR inflammatory bowel disease AND Takayasu arteritis”、“克罗恩病或炎症性肠病和多发性大动脉炎”为检索词分别检索PubMed数据库、万方数据库和中国生物医学文献数据库,建库到2020年6 月共报道CD-TA 81 例[1-36],含中国1 例。欧洲和北美报道的病例数较多,分别占48.1%(39 例)和28.4%(23例)。CD-TA好发于年轻女性,男女发病比例为1:3.7。在提及发病顺序的病例中CD 首发多见(69.3%,52/75),TA 首发较少(13.3%,10/75),部分为同时发现(17.3%,13/75)。患者首发病平均年龄(19.5±7.7)岁,最小发病年龄6 岁,两病确诊平均间隔为4.4年(范围0~30年)。文献复习共获得44例CD-TA 患者的临床信息。TA 大多起病隐匿,表现多样,以发热、疲劳、体质量减轻、盗汗等全身非特异症状最为常见,占54.5%(24例)。由于合并CD或病变累及腹部动脉,消化道症状也较为多见,占31.8%(14例)。此外常见的表现还有肢体疼痛、无力,严重者可有跛行,占29.5%(13例)。其他临床表现包括头晕头痛(20.5%,9例)、关节痛(18.2%,8例)、胸痛(13.6%,6例)、脑卒中及短暂性脑缺血发作(13.6%,6例)、颈痛(11.4%,5例)、皮肤症状(9.1%,4例)、腰背痛(6.8%,3 例)和呼吸困难(2.3%,1 例)。57.5%(23 例)的患者可触及浅表动脉搏动减弱,57.5%(23例)的患者可闻及血管杂音,42.4%(17例)的患者存在四肢血压差异,17.5%(7 例)患者存在高血压。最常累及的血管依次为锁骨下动脉(64.3%,27例)、颈总动脉(40.5%,17例)、腹主动脉(40.5%,17例)、主动脉弓(23.8%,10例)、胸主动脉(21.4%,9例)、肠系膜动脉(19.0%,8例)和肾动脉(19.0%,8例)。23例CD-TA患者接受抗-TNF 药物治疗(表1),其中15 例IFX,2 例阿达木单抗(adalimumab,ADA),5 例IFX/ADA,1 例ADA/依那西普(etanercept,ETA)。60.9%患者(14/23)在使用抗-TNF 药物治疗期间出现TA,2 例因感染或药物过敏反应停用生物制剂后出现TA。43.5%患者(10/23)对抗-TNF药物有良好的临床反应,大部分需联合使用糖皮质激素和/或免疫抑制剂,生物制剂的使用能够逐渐减少甚至减停糖皮质激素。超过1/3患者接受了手术治疗,CD及TA手术数量分别为14例、9例(14/64,21.9%;9/64,14.1%)。
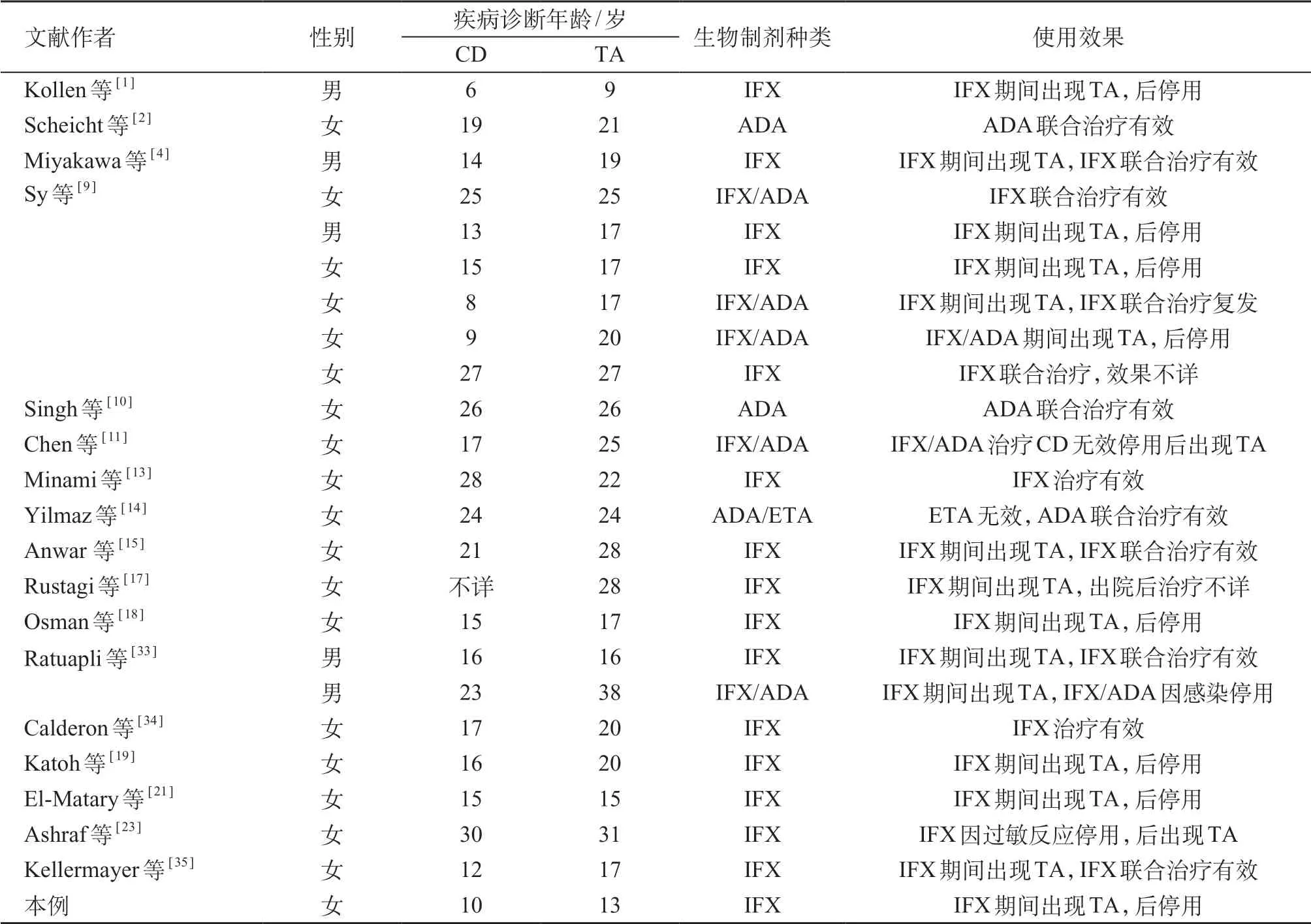
表1 CD-TA患者抗-TNF药物使用情况
CD 是一种慢性肉芽肿性炎性疾病,以跨壁炎症为特征,可累及胃肠道的任何部位,部分有严重并发症如脓肿、瘘管和狭窄。CD 可合并肠外表现,累及皮肤、眼、关节和心血管等多个系统。TA 是一种慢性肉芽肿性血管炎,主要累及主动脉及其分支,炎症导致血管壁增厚、纤维化、狭窄、血栓和动脉瘤形成,随疾病发展逐渐出现受累器官缺血表现。CD-TA 极为罕见,1976 年首次报道[36]。根据文献资料统计,CD 在TA 中的患病率为3.8%~9.1%[7],远高于一般人群的0.2%[37],且两者病理都有肉芽肿炎性改变,提示二者可能具有共同的遗传背景和分子途径。对部分合并炎症性肠病(inflammatory bowel disease,IBD)的TA 患者行人类淋巴细胞抗原(human lymphocyte antigen,HLA)基因检测,结果显示HLA I 类分子HLA-B*52:01、HLA-C*12:02 以及HLA II 类分子
HLA-DRB-1*15:02、HLA-DQA-1*01:03、HLA
DQB-1*06:01、HLA-DPB-1*09:01与IBD-TA显著相关,且IBD-TA患者具有上述相同HLA单倍型比例远高于不合并IBD 的TA 患者[3]。此外,TA 的全基因组关联研究(genome-wide association studies,GWAS)显示IL-12B是TA的易感基因[38],而对CD的GWAS结果表明,IL-12/23通路同样参与了CD的发生[39]。由此推测CD-TA的发生可能由HLA和IL-12/23通路共同参与,且两者存在一定的协同作用。
CD-TA好发于青少年女性,TA多数为后发疾病。与单独TA相比,IBD患者TA发病年龄更早,IBD-TA患者诊断TA 的年龄比单独TA 患者平均年轻8~12 岁[7,9]。IBD-TA患者比单独TA患者更易有全身症状、胃肠道症状和头痛[9],这些表现多为非典型症状且与合并疾病表现相似,很容易归因于原发疾病而忽略了其他的可能。儿童TA 起病更隐匿,临床表现更不典型,容易导致诊断的延迟和误诊。青少年TA患者中有26.8%被误诊为其他疾病,其中比例最高的误诊是主动脉缩窄,其次为风湿热,其他误诊疾病包括幼年型特发性关节炎、结节性多动脉炎、脊柱动静脉畸形、脊柱关节病变、肺结核、烟雾病、CD 等[40],平均诊断延误时间长达40 个月[5]。本例CD 患儿在TA 起病初期仅表现为入睡困难、疲劳及头晕,均为非特异症状,排除CD复发、颅内占位或出血等原因,结合患儿平素喜卧少运动、处于青春期、身患慢性疾病,不排除身心疾病可能,给予相应心理疏导症状未好转,逐步完善动态血压、直立倾斜试验、脑电图等检查后诊断为迷走神经性晕厥,但仍不能解释患儿持续增快的血沉。因此当CD 患者炎症指标与临床治疗效果存在差异时,需要考虑是否合并其他疾病。文献汇总显示,CD 患者发生TA时最常见的体征为浅表动脉搏动减弱甚至消失、血管杂音及肢体血压差异,当病变累及肾动脉时可有高血压。本患儿动态血压监测显示平均血压稍低,应进行更仔细的体格检查,包括四肢血压、脉搏以及血管杂音,当体格检查发现上述1项或多项体征时,应高度怀疑TA。
本例患儿最终经影像学检查诊断为TA。在TA的诊断中,影像学检查具有重要地位。血管超声是确定动脉壁增厚的敏感工具,适用于浅表动脉的探测。文献汇总显示,CD-TA患者最常累及的血管为锁骨下动脉(64.3%)、颈总动脉(40.5%)和腹主动脉(40.5%),因此血管超声可以检测出多数患者的病变血管。但若病变累及深部血管,单独血管超声检查则会造成病情评估不完全甚至漏诊。CTA 或磁共振血管成像(magnetic resonance angiography,MRA)是目前最常用的检查方法,可显示狭窄、闭塞的血管和动脉瘤,用于TA 的诊断和随访。氟脱氧葡萄糖正电子发射断层扫描(fludeoxyglucose positron emission tomographycomputerized tomography,FDG-PET/CT)可发现TA早期的炎性病变,对IBD 亦有较好的敏感性,为IBD合并TA(简称IBD-TA)的早期诊断提供依据,但该检查尚未广泛应用于儿童TA 患者。此外,FDG 的摄取在临床无症状患者中持续存在[41],因此不推荐FDGPET/CT用于疾病随访或预测复发。Akiyama等[3]发现,早期IBD-TA 患者消化道内镜下表现多不典型,为不连续的阿弗他溃疡或糜烂及局部黏膜炎症,随着疾病发展,逐渐表现出典型UC/CD 镜下表现。因此,在临床工作中需提高对CD-TA的警惕,采取适当的检查方法避免漏诊或误诊。对CD-TA 的诊断需依据两病各自的诊断标准。两者均为慢性疾病,需要定期随访消化道内镜及CTA/MRA评估疾病情况。
IBD-TA的治疗及预后与单独TA无明显差异,两者的总体缓解率相仿[9]。许多药物可同时用于CD 和TA的治疗,多数患者接受美沙拉嗪、糖皮质激素和免疫抑制剂的联合治疗。除了传统治疗,生物制剂在两病中亦取得较好的治疗效果,且IBD-TA 患者更倾向生物制剂的使用[41]。尽管抗-TNF药物对两种疾病治疗均有效果,但是包括本例在内仍有62.5%患者在使用抗-TNF 药物治疗CD 期间发现TA,推测有以下可能的原因。一种可能是CD和TA都是自发发展的,疾病早期TA 临床表现隐匿,随着时间推移,患者出现明显症状后被诊断。另一种可能是抗-TNF 药物参与诱导血管炎的产生。有学者认为应用抗-TNF 药物治疗可诱导或加重局部或全身的血管病变[17],这提示抗-TNF 药物不仅具有抗炎效应,还存某种不良自身免疫效应,当两种效应失衡后可导致某些自身免疫反应发生。文献汇总显示,在23例应用生物制剂治疗的CD-TA 患者中,10 例在出现TA 后停用生物制剂,采用糖皮质激素或联合免疫抑制剂治疗,另有10例在使用生物制剂的基础上,联合糖皮质激素和/或免疫抑制剂治疗(简称生物制剂联合治疗),其中8例获得疾病缓解,1例复发,1例效果不详。本例CD患儿在确诊TA 后停用了生物制剂,采用糖皮质激素联合免疫抑制剂维持疾病缓解,激素缓慢减量,目前为中等剂量水平,后期需要评估长期使用激素的多种不良反应。既往文献已证实生物制剂联合治疗的有效性,考虑到长期大剂量激素产生的不良反应甚至激素依赖、复发等情况,生物制剂联合治疗亦可作为较好的选择之一。IL-12/23通路参与CD和TA的发生,其中IL-12B编码IL-12 和IL-23 蛋白的一个共同亚基,称为p 40,而乌司奴单抗是抗p40的单克隆抗体,已有试验证实乌司奴单抗对CD的治疗效果[42],而在3例难治性TA中应用乌司奴单抗治疗有效[43],虽然目前尚无乌司奴单抗用于CD-TA 患者的报道,但为难治性CD-TA 患者提供了一个新的治疗药物。
综上,CD-TA 非常罕见,好发于年轻女性。通常CD 为首发疾病,TA 起病隐匿,表现多样,当合并CD时更容易漏诊及误诊。当CD 患者炎症指标与临床治疗效果存在差异时,需要考虑是否合并其他疾病。体格检查发现浅表动脉搏动减弱或消失、四肢血压差异或血管杂音时,应高度怀疑TA,应尽早完善血管超声、CTA/MRA明确诊断。糖皮质激素和/或联合免疫抑制剂治疗、生物制剂联合治疗均可作为CD-TA的治疗选择,定期随访消化道内镜及CTA/MRA 评估疾病,长期使用激素者还需监测激素的多种不良反应。CD-TA的预后与两种疾病本身发展相关,早期发现及合理治疗可减少手术干预或延后手术干预的时间。

