完全性肺静脉异位引流产前系统超声漏诊1例
邓彦明 幸文琼 邢晋放 万建芳
孕妇,28 岁,孕2 产1,平素月经规律。于我院产科行中孕期系统超声检查提示未见明显异常。孕35 周时行常规超声检查:胎儿头位,胎心搏动可见,胎心率114次/min,可见阵发性心率减慢,双顶径90 mm,股骨长60 mm,腹围296 mm,前壁胎盘,厚度30 mm,羊水指数251 mm,胎儿颈部见U 形脐带压迹,脐动脉舒张期与收缩期峰值流速比值2.8。胎儿室间隔膜部见直径约2.5 mm连续性中断,内见双向过隔血流信号。左房后方显示光滑,未见明显肺静脉角,似见4 条肺静脉汇合成肺总静脉,未见回流至左房,并向下走行,于左房后方见一异常红色血流信号(图1)。超声提示:宫内单胎晚孕,胎儿羊水偏多,股骨长偏短,室间隔膜部缺损,完全性肺静脉异位引流(TAPVC)可能,建议进一步检查。孕37周时出现胎儿严重宫内窘迫,行急诊剖宫产,产后血氧饱和度明显偏低。超声心动图检查:完全性肺静脉异位引流伴室间隔缺损;肺部超声检查:明显肺水肿伴肺实变(图2),后因症状严重而死亡。
讨论:TAPVC 为正常肺静脉血未回流至左房,而是分别或汇合成肺总静脉进入右房或体循环的一种先天性畸形。本病占所有活产儿先天性心脏病的2%[1],在新生儿期间易出现严重的肺动脉高压、右心衰竭等症状。尤其当同时合并肺静脉梗阻时,患儿可迅速出现严重的肺水肿及心力衰竭。产前常规超声对TAPVC 的诊断困难,临床极易漏诊。分析其漏诊原因可能有:①胎儿期因特殊的血流动力学影响,左、右心房及心室基本对称,未出现明显的右房扩大、左房缩小等间接心脏改变;②左房后方肺静脉与左房存在空间重叠,易被认为肺静脉角存在,从而误以为肺静脉血流引流至左房;③彩色多普勒超声技术应用不规范,通常情况下,将彩色血流速度标尺下降至20 cm/s 左右能更好地观察肺静脉血流,但标尺过高则易屏蔽低速肺静脉血流,从而导致漏诊;④超声筛查时操作不规范、切面不标准,发现左房后方明显光滑却未仔细寻找明确其原因,导致漏诊。本例胎儿漏诊原因为其心脏图像较小,未进行充分放大,彩色标尺过高,未显示明显肺静脉血流,也未见明显的肺静脉角。综上所述,TAPVC 早期产前超声准确诊断尤为重要,胎儿超声心动图四腔心切面检查时,通过二维灰阶超声发现明显的肺静脉角,结合CDFI 可筛查明显的TAPVC。
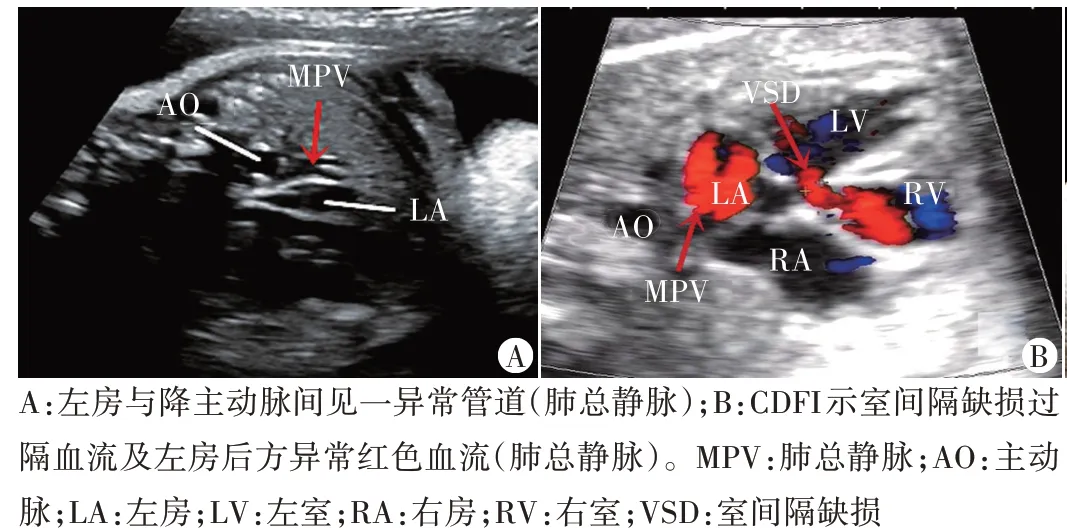
图1 孕35周时心脏四腔心切面常规超声图像
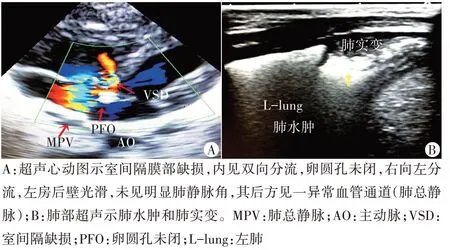
图2 出生后心脏超声和肺部超声图像

