单中心球囊冷冻消融术后房性快速性心律失常的电生理标测和再消融治疗
唐 恺, 肖 彬, 黄小红, 赵冬冬, 郭 荣, 李海玲, 徐亚伟
(1. 同济大学附属第十人民医院心内科,上海 200072; 2. 建德市中西医结合医院,浙江 建德 311612; 3. 同济大学附属第十人民医院骨科,上海 200072)
心房颤动(简称房颤)是最常见的快速性心律失常,易发心力衰竭及卒中,致死率及致残率高,给社会带来沉重的负担[1-2]。目前导管消融是治疗房颤,尤其是阵发性房颤的有效手段[2]。传统的消融技术主要是三维标测指导下的环肺静脉射频导管消融。2013年,球囊冷冻消融技术开始在我国进行临床应用。近年来,多项临床研究显示球囊冷冻消融对阵发性房颤的疗效显著优于抗心律失常药物治疗[3-8]。
与射频导管消融类似,接受球囊冷冻消融的阵发性房颤患者,也会有一定的复发率[9]。本研究拟对阵发性房颤行球囊冷冻消融后复发房性快速性心律失常的电生理机制进行初步的探讨。
1 资料与方法
1.1 病例入选
选取原为阵发性房颤,在同济大学附属第十人民医院心内科行肺静脉球囊冷冻消融后复发、并接受再次消融的病例为研究对象。复发的定义为初次(球囊冷冻)消融3个月(空白期)后,出现持续时间超过30 s的房颤、心房扑动(简称房扑)或房性心动过速(简称房速)[8]。
1.2 术前准备
术前常规完成血常规、电解质、肝肾功能、心肌标志物、心电图、动态心电图、心脏超声、经食管超声心动图等检查。常规行肺静脉多排CT检查,并作三维重建,以明确有无肺静脉狭窄,及了解各肺静脉分支的详细情况。患者签署知情同意书。术前停用所有抗心律失常药5个半衰期。术前4 h禁食、水。
1.3 血管径路及导管放置
常规消毒、铺巾。局部麻醉,穿刺左股静脉,置入十极电极导管(微创公司,上海)于冠状静脉窦,六极电极导管(Biosense Webster,美国)于右心室心尖部。再穿刺右股静脉,并经2次穿刺房间隔,置入2根SL-1长鞘(雅培公司,美国)。
房间隔穿刺完成后,立即予静脉注射肝素100 IU/kg。之后依据激活的凝血时间(activated clotting time, ACT)调整肝素用量,维持ACT在250~350 s。
经SL-1长鞘行选择性肺静脉造影,循SL-1长鞘分别置入PentaRay导管(Biosense Webster,美国)及ST-SF盐水灌注标测/消融导管(Biosense Webster,美国)。
1.4 标测及消融
术中使用的是Carto 3三维电解剖标测系统(版本号6.0.70.100,Biosense Webster,美国)。先对左心房(简称左房)进行标测。以PentaRay导管构建左房/肺静脉的三维电解剖模型。所获电压图中,对电压振幅定义如下: ≥0.5 mV定义为正常电压,颜色编码为紫色;<0.1 mV认为是零电位区,颜色编码为红色;0.1~0.5 mV定义为低电压。
首先以电压图,并通过分析PentaRay导管所记录的实时肺静脉电位,判断是否仍有左房-肺静脉的电传导。若仍有左房-肺静脉的电传导,则通过寻找肺静脉前庭上的电传导间隙,并予射频导管消融,重新实现肺静脉的电隔离。
若各支肺静脉内仍处于电隔离状态,则注意观察双侧肺静脉的前庭区,是否均为零电位区(尤其重点关注双侧肺静脉的前联合及后联合处)。对双侧肺静脉前庭上的低电位及正常电位区进行消融。消融终点为消融线内的肺静脉及前庭区均转变为零电位区。之后,依据患者的心律状态,选择标测及消融策略如下,见图1。
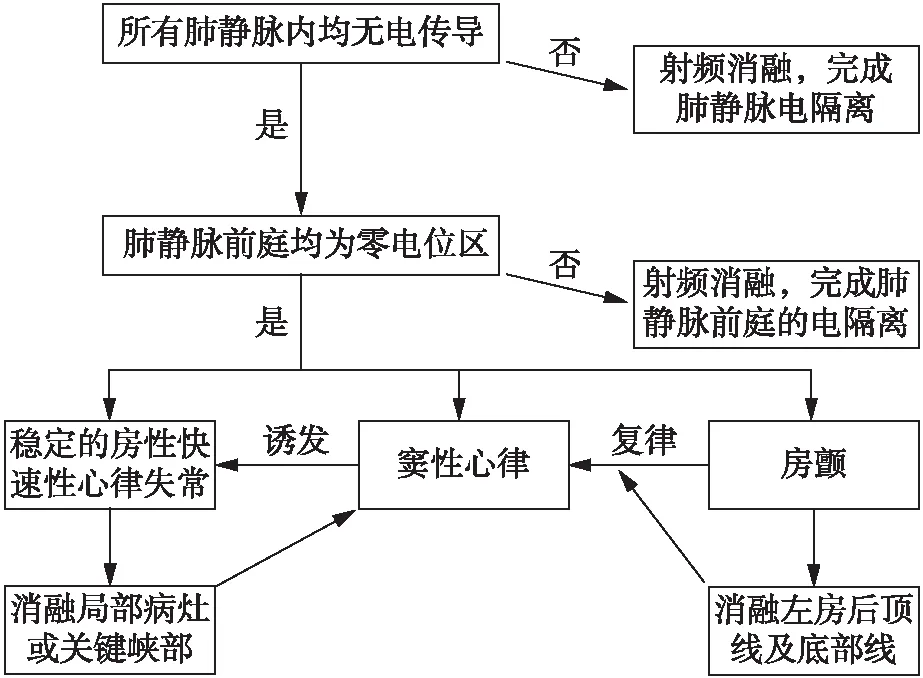
图1 行再次消融术时,术中的标测流程及消融策略Fig.1 Electrophysiological mapping protocols and ablation strategies in atrial fibrillation redo procedure
1.4.1 稳定性房性快速性心律失常 若为稳定性房性快速性心律失常,则以PentaRay导管行电激动标测,并结合拖带标测,以明确为局部病灶机制还是折返机制。若为局部病灶,则行点消融;若为折返机制,则线性消融其关键峡部,实现峡部的双向阻滞。
1.4.2 窦性心律 若为窦性心律,则持续静滴异丙肾上腺素(3~6 μg/min)[10],以200~300 ms为周期,起搏心房(通常为起搏冠状静脉窦),以诱发房性快速性心律失常,寻找双心房内的非肺静脉病灶。之后消融其触发灶(局灶机制)或关键峡部(折返机制)。最后行常规的电生理检查,以排外有无合并其他心动过速。
1.4.3 房颤 若为房颤,则先行电复律,之后流程同1.4.2。若电复律不能转复窦性心律,则线性消融双侧肺静脉之间的左房后顶部及后底部,见图2A,尽可能实现双向阻滞,完成后壁“BOX”,见图2B(若患者疼痛明显,或局部肌束过厚,为避免损伤食道,则以每个消融点均达到预设的消融指数为终点,不过度追求底部线的阻滞)。之后再行电复律,以寻找肺静脉以外的病灶。
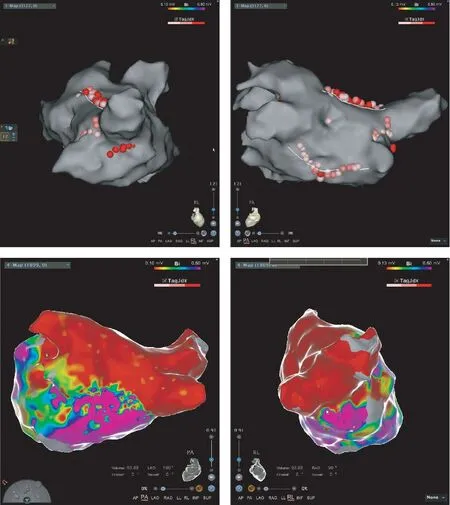
图2 左心房后顶部及底部的消融线径Fig.2 The roof line and the bottom line in the posterior left atriumA: 显示左心房线性消融的后顶部线及后底部线。图中显示,同时消融了(以实心圆点表示)右侧肺静脉的前联合、后联合,及左肺静脉的后联合(1个点);B: 显示在双侧肺静脉完成电隔离后,后顶部线及后底部线也实现阻滞,此时整个左心房后壁连同肺静脉区域合并成为1个连续的红色零电位区
1.5 术后管理及随访
术后不用抗心律失常药。术后2个月内,予华法林或新型口服抗凝药作抗凝治疗。2个月后,CHA2DS2-VASc评分≥3分(女性)或2分(男性)者,继续进行规范的抗凝。每3个月作临床随访1次,完成心电图、24 h、72 h、7 d动态心电图检查。仍以空白期后,是否出现持续时间超过30 s的房颤、房扑或房速作为再次消融术后是否有复发的标准。
1.6 统计学处理
2 结 果
2.1 入选病例基线资料
自2016年6月—2021年8月,同济大学附属第十人民医院心脏中心共完成房颤的二代球囊(美敦力公司,美国)冷冻消融术1 589例。其中阵发性房颤1 034例,均仅以冷冻球囊行单纯的双侧肺静脉隔离术,共有811例完成了12个月以上的随访,平均随访期为(33.7±12.6)个月。其中有80.1%(650例)的患者维持窦性心律(其中也有部分患者仍在服Ⅰc类或Ⅲ类抗心律失常药),而19.9%(161例)的患者复发房性快速性心律失常。
161例复发病例中,有43例(26.7%)接受了再次电生理检查及射频导管消融术。其中男性28例(65.1%),女性15例(34.9%),年龄40~78岁,平均(65.9±11.8)岁。3个月空白期后的首次复发距球囊冷冻消融手术的时间平均为(9.3±6.5)个月。入选病例的基线资料详见表1。

表1 入选病例的基线资料
2.2 肺静脉三维CT及术中肺静脉造影
43例患者,其中2例患者存在“右中肺静脉”,见图3,1例患者存在“左中肺静脉”,故共有175支肺静脉。所有肺静脉均未出现狭窄。提示球囊冷冻消融,导致肺静脉狭窄的风险较低。
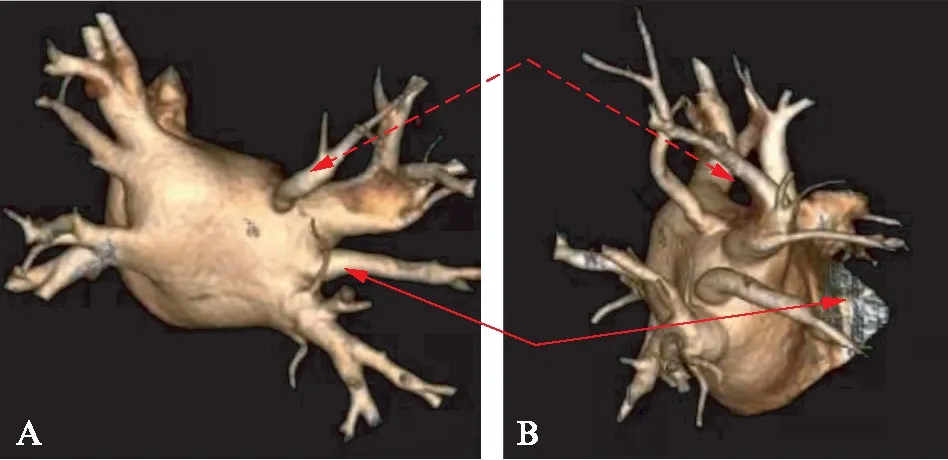
图3 肺静脉三维CT图,见右侧肺静脉存在解剖变异Fig.3 Anatomic variation of the right pulmonary veins showed in CT imagesA: 后前位;B: 右侧位;图中清晰显示有右中肺静脉(红色实线箭头所示),独立于右上肺静脉与右下肺静脉之间。此外,右上肺静脉后方也有一独立的小分支(红色虚线箭头所示)
2.3 术前及术中表现的心律失常
入选患者术前的心律失常表现为阵发性房颤31例(72.1%),持续房颤5例(11.6%),持续房扑2例(4.7%),既有阵发性房颤、又有阵发性房扑者5例(11.6%)。
术中消融前心律状态为,窦性心律22例(51.2%),房颤19例(44.2%),房扑2例(4.7%)。22例窦性心律的患者,于术中诱发三尖瓣环依赖的房扑2例,左房房扑4例。19例房颤患者,电复律后,再诱发三尖瓣环依赖的房扑1例,左房房扑1例。还有1例诱发了慢-快型房室结折返性心动过速。2例消融前即为房扑心律的患者,1例为三尖瓣环依赖的折返,1例折返环位于左房。
2.4 术中肺静脉及肺静脉前庭电标测情况
43例患者,有33例(76.8%)患者肺静脉内或肺静脉前庭仍存在电传导(图4)。其中单纯肺静脉内存在电传导的有6例(14.0%),见图4A。具体表现为175支肺静脉中,12支(6.9%)肺静脉恢复电传导,其中左上肺静脉2支,左下肺静脉2支,右上肺静脉5支,右中肺静脉1支,右下肺静脉2支。
还有27例(62.8%)患者肺静脉内已实现电隔离,但肺静脉前庭的前后交界部位(称前联合或后联合处)仍有电传导,见图4B。具体表现为: 左侧前联合21例,左侧后联合18例,右侧前联合25例,右侧后联合17例。

图4 CARTO三维电解剖标测电压图显示肺静脉及肺静脉前庭的电传导情况Fig.4 Electrical connections between the left atrium and pulmonary veins showed in CARTO imagesA: 后前位观,显示左上肺静脉、左下肺静脉及右上肺静脉内均仍有电传导;B: 另1例患者,后前位观,显示左侧后联合及右侧后联合尚存在电传导
2.5 非肺静脉触发灶和合并的房性心动过速情况
有10例(23.3%)患者于自发或起搏诱发的心律失常条件下,标测到了肺静脉以外的病灶。其中5例分布在右心房,5例分布在左心房。具体表现为: 上腔静脉触发灶1例,三尖瓣环峡部依赖的折返有4例,绕左侧肺静脉折返的有2例,绕右侧肺静脉折返的有1例,二尖瓣环峡部依赖的1例,绕左房前壁瘢痕顺时针及绕左心耳逆时针“8”字折返1例。
2.6 消融
对于肺静脉内,或肺静脉前庭仍有电传导的病例,均行双侧肺静脉前庭电传导区的射频导管消融,以再次完成双侧肺静脉前庭及肺静脉内的电隔离。
1例上腔静脉的触发灶,行了上腔静脉口部的间断消融,完成了上腔静脉的隔离;4例三尖瓣环峡部依赖的房扑,均完成了三尖瓣环峡部的线性消融,实现双向阻滞;2例绕左侧肺静脉的折返,1例行后顶部线及二尖瓣环峡部线消融后终止,1例未完成二尖瓣环峡部线的阻滞;1例绕右侧肺静脉的折返,行后顶部线及底部线的消融,双线均完成了双向阻滞。1例二尖瓣峡部依赖的折返,经心内膜侧消融,完成了二尖瓣峡部线的双向阻滞。1例左房前壁疤痕顺时针及绕左心耳逆时针的“8”字折返,原拟先行左心耳电隔离(拟之后同时行左心耳封堵),再线性消融前壁疤痕与左心耳基底部之间的区域,但电隔离左心耳未成功。
19例术中为房颤的患者,有9例初次电复律不成功,直接行了左房后顶部线及底部线的消融,1例顶部线未阻滞,4例底部线未阻滞。
2.7 合并的其它心律失常
1例患者在完成心房病灶消融后,常规电生理检查诱发出了慢-快型房室结折返性心动过速,并成功消融。
2.8 随访
再次消融后,平均随访(11.4±6.7)个月,43例患者中有37例(86.0%)维持窦性心律。未发生卒中或死亡。有1例患者术中出现心包填塞,经心包穿刺等内科保守治疗后好转。
3 讨 论
3.1 本研究的主要发现
本次单中心的回顾性研究发现,使用二代球囊对肺静脉进行消融,可以有效治疗阵发性房颤,在平均随访33.7个月后,仍有80.1%的患者维持窦性心律(其中包括部分仍在服Ⅰc类或Ⅲ类抗心律失常药的患者)。
43例接受了再次手术的复发房性快速性心律失常患者,其心律失常类型,仍以房颤为主要表现。其中阵发性房颤31例,持续房颤5例,合计36例,占入选病例的83.7%。多数患者的肺静脉或肺静脉前庭区域仍有电传导。其中单纯肺静脉电传导恢复的有6例(14.0%);而肺静脉内已电隔离,但肺静脉前庭仍有残存电位的,也有27例(62.8%)。两者合计占76.8%,超过入选病例的四分之三。显示,肺静脉或肺静脉前庭区域仍有电传导,是初次消融术后复发患者的常见电生理现象。
仅有10例(23.2%)患者表现有肺静脉以外的触发灶及房性心动过速,其中右房及左房各5例。除1例起源于上腔静脉的触发灶为局灶外,其余9例均表现为大折返,包括三尖瓣环峡部依赖的折返,和左房顶部相关的大折返。
3.2 肺静脉/肺静脉前庭在球囊冷冻消融术后复发机制中的地位及产生原因
起源于肺静脉肌袖的异位电活动致房颤的现象及机制,于1998年由Haïssaguerre等[11]首先报道。之后,肺静脉在房颤发生中的重要地位,为电生理学家所公认[2]。研究报道,射频消融术后,房颤复发的主要机制也是肺静脉电传导的恢复[12-14]。国内马坚等[15]亦报道了类似的结果。
本组43例复发患者中,有33例患者仍有肺静脉/肺静脉前庭电传导,占比高达76.8%,显示肺静脉/肺静脉前庭的残存电传导是初次消融术后复发患者的常见电生理现象。43例患者共175支肺静脉中,有12支(6.9%)肺静脉恢复电传导,其中左上肺静脉2例,左下肺静脉2例,右上肺静脉5例,右中肺静脉1例,右下肺静脉2例。右上肺静脉恢复电传导的比例最高,可能与冷冻消融时因担心膈神经麻痹,致总有效消融时间相对不足有关。
而肺静脉前庭,尤其是双肺静脉的上下交界区域仍有电传导,在复发患者中占有更突出的地位。这一现象,可能与球囊冷冻消融术式本身相关。因冷冻球囊专为隔离肺静脉而设计,而行冷冻消融时,除非术前CT或术中造影提示有明显的左中肺静脉或右中肺静脉,通常会仅消融4支肺静脉的主支。单侧的消融损伤范围,往往呈阿拉伯数字“8”的形态,即上下肺静脉自身已电隔离,但前后联合处难以形成有效的消融损伤,尤其是右侧上、下肺静脉之间的距离明显变宽时[16-17]。
为了解决这一问题,建议在行球囊冷冻消融时,不能仅仅只关注4支肺静脉的主支,还要注意观察术前的肺静脉三维CT,寻找是否有肺静脉的分支刚好分布在双侧上下肺静脉前、后联合处的前庭部位。如果有这样的分支(图3),则可对这一分支进行冷冻消融[18];若无这样的分支,也可在完成4支肺静脉的主支隔离后,再将球囊往前庭部贴靠并消融,使前联合或后联合处的前庭部也能产生有效的冷冻损伤。完成此消融策略,可望将“8”字形态的损伤,扩展为长“0”字型的损伤,有可能降低冷冻消融后的复发。
3.3 肺静脉外病灶的临床意义
在本研究中,也有26.3%的患者发现有肺静脉以外的触发灶及房性心动过速,另有一例诱发出房室结折返性心动过速,提示肺静脉以外的病灶以及合并心律失常都也不容忽视。球囊冷冻消融术中,应实施标准的电生理检查和药物激发等措施,必要时加用射频导管消融或冷冻导管消融,尽可能消除肺静脉以外的病灶。肺静脉以及其前庭的前、后联合部位存在电传导,合并房性心动过速和非肺静脉触发灶,是球囊冷冻消融术后复发房性快速性心律失常最常见的电生理现象,均可通过导管射频消融术治疗。
本研究是单中心回顾性研究,仅有26.7%复发患者进行了再次电生理检查及消融,可能因为样本量小和选择偏倚,对球囊冷冻消融术后房颤复发的电生理机制的揭示不够全面,期待多中心、更大样本的研究得到更有说服力的结果。

