牙周牙髓联合病变诊治的研究进展
王鑫源 赵兴申 刘 瑾 余 擎 程小刚
军事口腔医学国家重点实验室,国家口腔疾病临床医学研究中心,陕西省口腔医学重点实验室,第四军医大学口腔医院牙体牙髓病科,陕西西安 710032
牙髓组织与牙周组织解剖关系十分密切,临床上一颗牙齿同时或者先后罹患牙周疾病及牙髓疾病时,称为牙周牙髓联合病变。牙周牙髓联合病变是中老年群体中较常见的口腔疾病,患者常同时出现牙齿疼痛和/或牙齿松动症状,严重时可影响日常工作与生活,其诊断及治疗复杂。近年来,国内外关于牙周牙髓联合病变的研究不断深入,在其发病机制、诊断和治疗等方面取得了一定的进展。本文就牙周牙髓联合病变的发病机制及危险因素、诊断及鉴别诊断、分类、治疗及预后等方面研究进展进行综述,以期为其临床诊治提供参考和指导。
1 牙周牙髓联合病变的发病机制及危险因素
1.1 发病机制
牙周和牙髓组织在结构和功能上具有密切的联系,他们之间有3 条主要沟通通道,即牙本质小管、侧支根管和副根管,以及根尖孔[1]。上皮根鞘决定了牙根的形态。如果上皮细胞有断离处或相当于根分叉处的融合不全,则会形成侧支根管,致使牙髓和牙周组织直接连通[2]。在牙根中,牙本质小管从牙髓延伸到牙本质牙骨质界[3],它也可作为牙髓和牙周组织之间的沟通通道。根尖孔作为牙根的天然生理性开孔是牙髓腔和根尖周组织沟通的天然通道。以上都是致病微生物转移的潜在通道。此外,血管系统是牙髓和牙周组织联系最密切的部分,可能是炎性物质相互作用的途径[4]。研究认为,牙周炎和牙髓炎都是以厌氧菌为主的混合感染,且存在相似之处。有学者对牙周牙髓联合病变患牙的根管和邻近牙周袋的全部微生物种群进行了测定,发现最常见的细菌由高到低依次为龈沟产线菌、微小微单胞菌、牙龈卟啉单胞菌和福赛斯坦纳菌[5]。
1.2 危险因素
牙周和牙髓组织之间存在各种交通,病原体和炎症可以藉此扩散转移,由单纯的牙周病或牙髓病发展为牙周牙髓联合病变。所以牙周病、牙髓病的危险因素也是联合病变的危险因素,包括口腔卫生差、龋病、合创伤、吸烟、牙齿发育异常等[6]。此外,一些医源性因素(如不规范的根管治疗造成的根管侧穿等)也会导致牙周牙髓联合病变的发生[7]。
2 诊断和鉴别诊断
目前,牙周牙髓联合病变的临床诊断尚无规范标准,临床上多根据病史、临床表现、影像学检查和一些特殊检查进行综合分析诊断。
牙周牙髓联合病变患牙兼有牙周炎和牙髓炎症状。患者大多数出现牙龈出血、夜间痛、刺激痛和自发痛等症状。口腔检查多可发现患牙松动1~2 度、牙龈退缩且红肿、牙周探诊易出血、形成深牙周袋同时出现溢脓等问题[8]。X 线片检查显示患牙根尖部位多表现为特征性烧瓶状透射影,牙周膜间隙增宽,与此同时出现牙槽骨吸收症状。锥形束CT(CBCT)有利于牙周牙髓联合病变的诊断。CBCT 与临床探诊在评价牙周牙髓联合病变的牙槽骨缺失程度等方面具有一致性,其诊断准确性要高于数字化X 线片[9]。牙髓活力检测对于牙周牙髓联合病变的诊断也很重要,包括温度测试、电测法、血流测定法、试验性备洞和选择性麻醉等。目前,可以比较准确测定牙髓活力状态的是激光多普勒探测仪[10]。
3 牙周牙髓联合病变的分型
Simon 等于1972 年最早提出了牙周牙髓联合病变分类,即按病因分为牙髓病变、牙周病变、牙髓病变引起牙周病变、牙周病变引起牙髓病变、牙周病变与牙髓病变共存等[11]。1999 年美国牙周病学会提出了新的分类:牙髓病对牙周的影响、牙周病对牙髓的影响、牙周病变与牙髓病变共存,是采用率最广的分类法。2018 年在荷兰组织召开的牙周病新分类国际研讨会上提出了最新的牙周牙髓联合病变分类法(图1)。新分类的主要依据是疾病进程和病变程度,分类更加合理,临床指导意义有了很大提升[12]。
4 治疗
截至目前,牙周牙髓联合病变尚无标准的治疗规范,其治疗和预后取决于每种特定情况的病因、发病机制、严重程度和诊断结果。治疗原则:牙周牙髓的综合治疗结合病因治疗。治疗目的:消除感染,控制炎症,组织结构重建和功能的恢复。
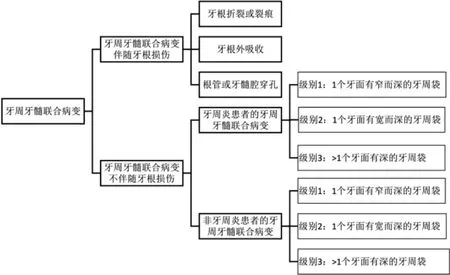
图1 最新牙周牙髓联合病变分类法
4.1 治疗顺序和时机
牙周牙髓联合病变治疗应首先行根管治疗。牙髓病变导致牙周病变的患牙,牙周治疗应该在根管治疗后2~3 个月视情况决定是否进行。一般情况下原发性牙髓病变继发牙周病变的牙周病情往往较轻,这样可以给牙周组织充分的愈合时间[13]。
牙周源性及“真正”牙周牙髓病变,应在牙髓感染得到控制后再进行牙周治疗。但是否应该参照牙髓源性的联合病变治疗根管和牙周的间隔为2~3 个月,目前尚未定论[14]。一般情况下,牙周源性联合病变和牙周牙髓同时存在的联合病变的牙周炎症都比较严重,细菌及其产物的数量较多,很容易从牙周组织进入牙髓从而造成根管治疗失败[13]。颜强等[15]发现早期手术组相较延期手术组患牙在炎症水平上更低。Jin 等[16]研究显示,对于牙周来源的联合病变和真正的牙周牙髓联合病变,牙髓治疗和牙周基础治疗之间可能不需要观察期,但没有给出关于牙周手术治疗时机的确定结论。
4.2 牙体治疗
4.2.1 根管治疗 根管治疗的效果关系到牙周牙髓联合病变的远期预后。根管消毒可以采用效率更高的超声震荡冲洗。研究发现替硝唑配合阿莫西林的消毒效果优于次氯酸钠配合氢氧化钙的效果[17]。根管充填药物的种类也对治疗效果有重要影响,刘舟[18]通过实验得出盐酸米诺环素结合氢氧化钙糊剂的疗效优于氧化锌丁香油糊剂。根管治疗是绝大多数牙周牙髓联合病变的主要治疗手段,但对于一些病情复杂、程度严重的病例,单纯的根管治疗达不到理想的治疗效果[19]。
4.2.2 根尖外科治疗和牙根切除术 根尖外科治疗包括根尖周病变组织的刮除,感染的根尖切除和根尖孔的倒充填等步骤。目前最常用的根尖倒充填材料是三氧化矿物凝聚体(MTA)[20]。它具有良好的密封能力、抗菌性和生物相容性,此外对牙槽骨和牙骨质的再生也有促进作用。林俊生等[21]研究发现,对于同一年龄段患者,显微外科根尖手术治疗牙周牙髓联合病变的临床实际疗效优于传统外科根尖手术。目前,根尖外科已成为临床治疗牙周牙髓联合病变的可靠选择之一。根管治疗后根尖周未愈合,可以考虑根切术,它通常可以彻底消除传染源。有研究报道使用牙根切除术和引导组织再生术(GTR)成功治愈患牙的病例,提示其是一种可以选择的方案。此外,去除上颌磨牙的一个根并不会增加其活动性[22]。
4.3 牙周治疗
4.3.1 牙周基础治疗 牙周基础治疗包括口腔健康宣教、龈上洁治、龈下刮治、根面平整、药物治疗、调合及松牙固定等。龈上洁治、龈下刮治和根面平整术可以有效去除牙菌斑和牙石,可提高牙周牙髓联合病变的疗效[19]。同时,临床上常辅助使用药物治疗来消除深牙周袋内的细菌,包括以替硝唑和米诺环素为代表的抗生素类药物和以地塞米松为代表的激素药物。研究发现替硝唑和地塞米松联合使用可以有效改善患者牙周状况,缓解炎症反应;米诺环素联合多联抗生素糊剂可以有效缓解牙周炎症,有利于牙周损伤的愈合[23]。此外,原发性咬合创伤和减少继发性咬合创伤也会影响患牙的愈合,因此进行调合和松牙固定术对于一些病例也是很有必要的[24]。
4.3.2 牙周手术治疗 患牙行根管治疗和牙周基础治疗后,炎症控制未达到预期效果,可以考虑在2~3 个月后实行牙周翻瓣术。根管治疗后实行牙周翻瓣术可以明显降低牙髓-牙周综合征患者的细菌感染率[25]。对于病情较重的患牙其牙周膜破坏严重、牙槽骨吸收明显,可以依靠GTR 和牙周植骨术达到组织恢复重建的目的[19]。GTR 是指利用膜性材料作为屏障,阻挡牙龈上皮在愈合过程中沿根面生长,阻挡牙龈结缔组织与根面接触,并提供一定的空间,引导具有形成新附着能力的牙周膜细胞优先占领根面,从而在已暴露于牙周袋内的根面上形成新的牙骨质,并有牙周膜纤维埋入,形成牙周组织的再生,即形成新附着性愈合。牙周植骨术通过植入的骨替代材料,为牙周组织再生提供所需的生长空间,促进新骨形成,修复缺损的骨组织、修复一定的牙槽骨形态。目前,临床上常用的材料有Bio-oss 骨粉、Bio-oss Collagen、羟基磷灰石、血浆提取物等[26]。此外,自体DDM 颗粒在引导骨再生术中是一种很好的、容易获得的骨移植材料,可用于严重牙周炎病例中[27]。
4.4 其他技术
4.4.1 抗菌光动力疗法 抗菌光动力疗法是利用光化学消毒原理消杀微生物的疗法。包括给药一种光活性染料或光敏剂,它在特定波长的光照射下可以产生活性氧,从而导致微生物的破坏[28]。传统的方法受限于复杂的根管解剖情况和化学药物在口腔中难以长期维持有效浓度等因素,而光化学疗法并不受限于上述因素。研究发现,光动力疗法能有效治疗活体牙周炎,具有较高的临床应用潜力[28]。还有研究将牙髓治疗和抗菌光动力疗法相结合,有效提高了治疗效率[29]。光动力疗法用于口腔治疗具有诸多优点:①辅助治疗牙周牙髓联合病变能有效控制并改善自觉症状、临床症状和牙周炎症;②辅助常规根管预备具有更好的杀菌效果;③体积小、操作简单、安全有效且不会产生副作用[30]。
4.4.2 组织工程学 当前,牙周组织再生有望成为牙周缺损治疗的一种可靠方案。SFRP2 可调控间充质干细胞潜能,有望用于牙周组织再生。动物实验证实,它可促进根尖乳头干细胞(SCAP)介导的小型猪牙周组织再生[31]。牙周组织的干细胞再生研究有良好的应用前景,但仍然存在许多技术难关。
4.4.3 激光 激光照射具有高温消融、有效止血、抑制和破坏微生物等诸多优点,对于一些口腔疾病有很好的治疗效果。目前牙周软组织治疗主要使用的是掺钕钇铝石榴石(Nd:YAG)和半导体激光器[32]。冯丹等[33]发现盐酸米诺环素软膏和半导体激光联合应用可明显提高牙周牙髓联合病变的治疗效果,为临床推广应用激光联合药物治疗提供了支持。此外,半导体激光可有效清除根管和牙周袋内壁的细菌和毒素,能保证持续和稳定的疗效[34]。
4.4.4 中西结合疗法 中医学将牙周牙髓联合病变分为气血两虚、胃火上蒸、肾阴亏虚型。胃火上蒸型多由于平时饮食不节,嗜食高粱厚味,积热于胃,阳明火炽,胃热循经上炎,湿热熏蒸于上而形成牙宣。故治宜清理胃火,清热燥湿,凉血散瘀,泻火解毒。临床研究发现使用胃泻火汤剂结合西医疗法具有良好的临床效果[35]。此外,中医还认为肾主骨生髓,“齿为骨之余”,齿骨同源,故齿为肾中精气所养。肾中精气充沛,则牙齿坚固;精气不足,则牙齿易松动。研究发现,补肾固齿丸治疗老年人由牙周病引起的牙周牙髓联合病变有效[36]。
5 小结
牙周与牙髓组织存在多方面交通,其细菌和炎症可以互相转移,发展为牙周牙髓联合病变。牙周牙髓联合病变的正确诊断对其治疗和预后至关重要,病史、临床检查及影像学检查是诊断的关键。目前牙周牙髓联合病变的治疗以牙周和牙髓的综合治疗为基础,但由于每例患者的病因、症状、病情严重程度、身体状况、个人诉求等均不同,因此在进行治疗方案制订时,个性化的治疗方案是非常有必要的。此外,制订牙周牙髓联合病变的规范化治疗指南及应用组织工程技术实现组织再生修复是未来研究的方向和目标。

