腹膜外间隙内环口缩窄治疗巨大腹股沟斜疝的应用体会
张小冠,李永权,唐彩艳,李胜华,宋海良,李亚军
(1.东莞市大朗医院普通外科,广东 东莞,523770;2.东莞市大朗医院手术室)
腹股沟斜疝是最常见的腹外疝,约占腹外疝的90%、腹股沟疝的95%,腹股沟疝一旦确诊,如无明显手术禁忌证,多需手术治疗[1]。目前腹股沟斜疝手术方法较多,传统手术方法是行无张力疝修补术,术中出血较多,术后早期并发症风险也较高[2]。全腹膜外疝修补术(totally extraperitoneal,TEP)是目前临床常用的腹腔镜有效术式之一,可有效减小术中创伤、降低并发症发生率[3]。但对于成人巨大腹股沟斜疝患者,单纯行腹腔镜下疝修补,术后仍存在一定的复发风险[4],因此寻求更安全、有效的术式是有必要的。传统疝囊高位结扎术、内环缩窄术在青少年及儿童的腹股沟疝治疗中效果令人满意[5]。而腹腔镜手术中巨大疝囊完整剥离后,内环口仍较宽,容易造成复发[6],因此鉴于目前腔镜手术存在的问题,本研究考虑另一手术方式以供选择。我们选取82例巨大腹股沟斜疝患者作为研究对象,以探讨腹腔镜下腹膜外间隙内环口缩窄联合补片修补治疗巨大腹股沟斜疝的临床效果,现将体会报道如下。
1 资料与方法
1.1 临床资料 纳入2018年6月至2019年6月收治的82例巨大腹股沟斜疝患者作为研究对象。纳入标准:确诊为巨大腹股沟斜疝,Nyhus分型均为ⅢB型[7];患者身体状况良好可耐受手术;>18岁;均为单侧腹股沟疝。排除标准:合并其他器官功能障碍、严重全身性疾病;合并凝血功能、免疫系统疾病;有腹部手术史;复发疝、切口疝。本研究已通过医院伦理委员会审核。82例巨大腹股沟斜疝患者采用随机数表法进行简单抽样,将患者分为观察组与对照组,每组41例。82例患者按就诊顺序进行编号,查看随机数字表,由随机数字表中的任意位置开始,采用两位、两位的读数法,将患者分为两组(>82的编号跳过,重复编号跳过)。两组患者临床资料差异无统计学意义(P>0.05),见表1。

表1 两组患者临床资料的比较
1.2 手术方法 观察组行腹膜外间隙内环口缩窄联合补片修补术,患者取头低脚高位,采用气管插管全身麻醉,麻醉满意后于脐下做1.5 cm左右切口,于腹直肌下方钝性分离,进入腹膜前间隙,建立气腹,压力维持在12 mmHg,穿刺10 mm Trocar,镜下穿过膜状结缔组织腹横筋膜,进入耻骨后及膀胱前间隙,显露耻骨联合与Cooper韧带,直视下于脐水平两侧腹直肌外缘穿刺5 mm Trocar,于耻骨联合、脐连线三等分点穿刺5 mm Trocar;分离耻骨后及膀胱间隙,暴露患侧Cooper韧带,沿韧带向外侧分离显露闭孔动静脉、股环,找到疝囊,钝性剥离输精管及睾丸血管,内环口疝囊游离一周,游离疝囊,显露内环口,用倒刺线连续缝合内环口至精索无压力为主,将补片经10 mm Trocar置入腹膜外间隙,展开铺平,放置补片的要求是内侧超过耻骨联合约1 cm、外侧达髂前上棘下方、内下覆盖Cooper韧带下1 cm,切实覆盖耻骨肌孔,将补片外下紧贴腰大肌,固定补片;拔出Trocar,解除气腹,妥善缝合切口。对照组行TEP:术前准备、体位及麻醉均同观察组,直接进行经腹膜前间隙补片修补,操作同观察组,未行内环口缩窄。
1.3 评估方法 采用化学比色法测定总抗氧化能力(total antioxidant capacity,T-AOC)、放射免疫法测定皮质醇(cortisol,COR)水平、酶联免疫法测定晚期蛋白氧化产物(advanced oxidation protein products,AOPP),检测过程均严格按照试剂盒说明书,质控均在范围内。
1.4 观察指标 疼痛采用视觉模拟评分法(visual analogue score,VAS)进行评估,得分0~10分,得分越高表示疼痛越剧烈[8]。比较两组围术期状况、临床疗效、VAS评分、术前及术后第1天患者氧化应激(T-AOC、COR、AOPP),记录两组术后并发症发生率,术后随访1年,观察复发情况。

2 结 果
2.1 两组围术期状况的比较 82例患者均顺利完成手术,术中探查内环口直径均>3.5 cm。观察组手术时间长于对照组(P<0.05),术后下床时间、住院时间均短于对照组(P<0.05),两组术中出血量差异无统计学意义(P>0.05),见表2。

表2 两组患者围术期观察指标的比较
2.2 两组围术期疼痛情况的比较 两组VAS得分与时间不存在交互效应(P>0.05),两组术前及术后第1天、第5天VAS得分均呈下降趋势(P<0.05),组间相比差异无统计学意义。见表3。

表3 两组患者围术期VAS评分的比较
2.3 两组氧化应激指标水平的比较 术后第1天,两组T-AOC水平均降低(P<0.05),两组COR、AOPP水平均升高(P<0.05),两组术后各指标差异无统计学意义(P>0.05),见表4。

表4 两组患者氧化应激指标水平的比较
2.4 两组术后并发症发生率的比较 两组术后鞘膜积液、阴囊血肿、阴囊水肿、阴囊积液、睾丸肿胀等发生率差异无统计学意义(P>0.05),但观察组总并发症发生率低于对照组(P<0.05),见表5。
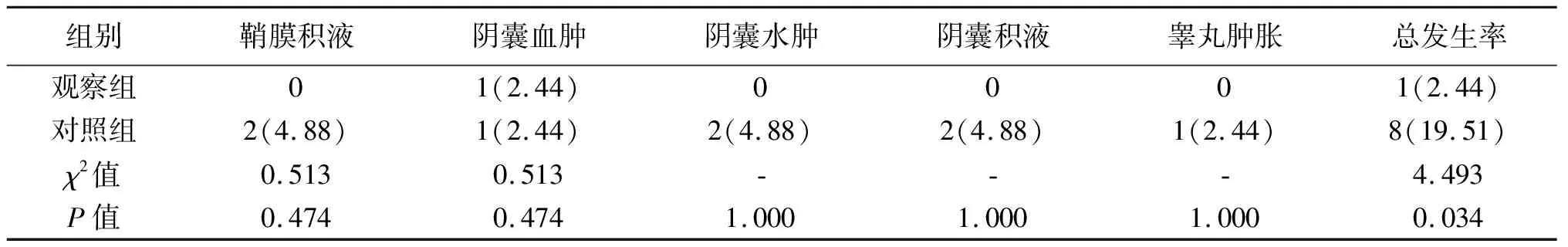
表5 两组患者术后并发症发生率的比较[n(%)]
2.5 两组术后复发率的比较 术后随访1年,观察组失访1例,40例患者中无一例复发;对照组41例患者中复发2例(4.88%),两组复发率差异无统计学意义(Fisher确切概率法,P=1.000)。
3 讨 论
既往普遍认为,成人与儿童腹股沟斜疝成因不同,成人腹股沟斜疝除腹股沟区解剖结构上的先天缺陷外,腹股沟区局部组织强度减低是其重要原因[9]。因此在成人腹股沟疝中,多以单纯补片植入修补腹股沟管后壁为主,但横断后旷置的疝囊淋巴回流受阻,吸收功能降低,术后可能形成较大血清肿[10]。在腹腔镜疝囊修补术中,如何处置腹股沟斜疝疝囊仍未达成共识,对疝囊残端创面处理的相关研究也较少。研究显示,应用钳夹式疝环闭合针闭合疝环治疗成人腹股沟斜疝安全、可行,复发率仅1.19%[11]。但钳夹式疝环闭合针制作与使用有一定的学习周期,尚未推广应用;而连续螺旋内荷包缝扎操作相对简单,仅需熟练掌握镜下缝扎技术即可[12]。因此本研究采用改良疝囊残端闭合的方法,在保证手术安全的基础上缩窄内环口,实现降低巨大腹股沟斜疝患者术后复发率与并发症发生风险的目的。
本研究结果显示,观察组手术时间略长于对照组,考虑与观察组术中需进行内环口缩窄有关。但两组术中出血量相近,观察组术后下床时间、住院时间也短于对照组,这表明TEP联合内环口缩窄术一定程度上利于缩短术后短期恢复进程。残端疝囊实际上是壁层腹膜,旷置疝囊淋巴回流受阻,吸收功能降低,因此术后仍不断分泌液体,具有较高积液、血清肿形成风险[13]。观察组术中对较宽的内环口予以连续缝扎缩窄处理,使疝囊残腔缩窄消失,利于避免盲袋效应,可促进术后恢复。因此术中无需放置引流管引流,更利于患者术后早期下床活动。巨大疝多存在不同程度的腹股沟后壁缺损,尤其部分老年患者腹壁薄弱,因此更需要增加修补强度。TEP术中无需进入腹腔,而是利用置入腹膜前间隙的套管镜头进行操作,将大小合适的补片平铺于腹股沟疝缺损部位[14],能为强度降低的疝区局部组织增强支撑力。为更好地降低疝复发风险,补片的切口大小均应适当,且放置平整、充分展开,避免因为补片增加并发症及复发风险,放置好后再次检查有无薄弱处。同时,由于气体压力作用,TEP联合内环口缝扎后,向外突出的疝囊不再突出,也利于提高手术疗效。评估围术期短期疼痛发现,术前两组患者VAS评分均较高,回溯数据发现,两组中均有部分患者发生腹股沟斜疝嵌顿,提高了整体VAS水平,考虑巨大腹股沟斜疝大环口可能是发生嵌顿的风险因素。术后第1天、第5天,两组VAS评分均呈持续降低趋势,反映患者术后逐渐恢复、疼痛减轻的生理变化过程。文献指出[15],疝环口较大,疝环闭合后张力较大会牵拉引起术区疼痛,不利于术后恢复。本研究结果显示,术后短期内两组VAS评分差异无统计学意义,行内环口缩窄术后疼痛与不行此操作相似。推测其原因为本研究并不是直接进行内环口缝扎,而是应用倒刺线在内环口进行连续荷包缝扎,使内环口缩窄,因此对术区牵拉较小,并未增加术后慢性疼痛。由于本组均为巨大疝患者,如部分患者内环口周围腹膜松弛,则可在荷包缝扎的基础上增加8字缝合,避免内环口结扎不紧而影响手术效果,对于一次内环结扎不紧的患者也可进行相同处理。
疝修补术作为一种有创手术,可使患者机体处在高分解代谢状态中,表现为氧化应激指标异常,过度氧化应激会影响机体状态,不利于术后恢复[16]。文献指出,T-AOC是反映总抗氧化能力的重要指标,在机体抗氧化能力评估中具有重要作用[17]。AOPP则是反映机体氧化应激程度的重要指标,氧化应激反应会导致AOPP水平上升,造成组织器官损伤,加重炎症反应[18]。COR是最主要的肾上腺皮质激素,其水平变化与手术应激反应关系密切。本研究结果显示,术后两组氧化应激状态相近,行内环口缩窄不会导致腹股沟疝患者氧化应激增强。在内环口荷包缝扎时穿刺针应潜行于前间隙,缝扎过程中尽量减少对腹膜的损伤,线结应埋于皮下,避免内环口缝扎引起不必要的应激反应及线结异物反应。在安全性方面,本研究结果表明,观察组总体并发症发生率低于对照组,反映术中行内环口缩窄更利于降低并发症发生风险。腹股沟疝复发主要集中于术后1年内,因此本研究术后随访1年,两组复发率差异无统计学意义,表示行内环口缩窄的TEP与单纯TEP治疗腹股沟疝相比具有非劣效性。TEP术后复发率受多种因素影响,包括施术者临床经验与技术[19]。本研究中患者均由临床经验丰富的医师施术,TEP术中补片覆盖位置得当,两组术后复发率均较低[20]。为进一步纠正研究偏倚,期待更大样本量的多中心研究,以进一步验证结论的准确性。
综上所述,TEP联合术中内环口缩窄利于缩短术后恢复期,但术中应用内环口缩窄会导致手术时间延长。

